Сахарный диабет возможно ли вылечить путем пересадки поджелудочной железы

Операция по пересадке поджелудочной железы при сахарном диабете реализуется крайне редко. Ее главная задача – восстановить нормальную секрецию инсулина.
Причина для назначения – диабет с недостаточностью почек, а также другие патологии, когда орган перестает работать.

Пересадка поджелудочной
Как проходит процедура пересадки
Поджелудочная – это основной источник инсулина в нашем организме. У пациентов с диабетом 1-го типа инсулин не производится.
Трансплантация помогает пациентам поддерживать уровень сахара без введения инсулина. Важные факторы реализации операции такие:
- Пересадка проводится людям с диабетом первого типа, но у которых нет нарушений функций почек.
- Для пораженных почек на последней стадии на фоне диабета реализуется пересадка и почек, и поджелудочной.
Чаще всего пересадка поджелудочной проводится после почек или одновременно.
Симптомы и диагностика
Если орган под влиянием болезни неправильно работает, то последствия очень тяжелые вплоть до инвалидности и даже летальных исходов. Для предупреждения страшных последствий проводят пересадку не только при диабете, но также при панкреатите и других заболеваниях в запущенных стадиях.
Операция относится к сложным, поэтому проводят ее не во всех клиниках. Она предполагает наличие новейшего оборудования и высокой квалификации доктора.

Симптоматика
Прежде чем устанавливать возможность трансплантации и показаний к ней, требуется комплексная диагностика. В схему обязательных процедур обследования входят:
- анализы для установления группы крови;
- КТ;
- ЭКГ;
- биохимия крови;
- УЗИ брюшного отдела и сердца;
- серологические анализы крови;
- анализы на антигены;
- общий анализ мочи и крови;
- рентген грудного отдела.
Также требуется полный осмотр терапевтом, гастроэнтерологом и абдоминальным хирургом. Иногда назначается консультация с другими узкими специалистами – кардиологом, эндокринологом, гинекологом и т.п. Комплексная диагностика помогает выявить вероятность отторжения донорского органа.
Показания и противопоказания
Трансплантация железистого органа пищеварения – единственный метод полного излечения диабетической болезни, который помогает нормализовать выработку инсулина без его дополнительного поступления в организм.
Трансплантация – сложная операции, у нее довольно высокие риски. Основными показаниями, чтобы выполнять вмешательство становятся: активно прогрессирующий диабет и патологические изменения в организме на фоне него.
Частое показание – диабет на фоне недостаточности почек. Такие пациенты постоянно проходят инсулинотерапию и регулярный диализ. Пересадку тогда реализуют одновременно с почкой или уже после пересадки почки. Это помогает пациенту постепенно добиться полного выздоровления.
Вопросы целесообразности рассматривается в индивидуальном порядке для каждого больного. Врач принимает решение после оценки всех рисков, возможных негативных последствий.

Риски и целесообразность операции
Но помимо показаний есть и четкие противопоказания для организации вмешательства. При них операцию проводить категорически запрещается:
- злокачественные опухоли;
- некоторые осложнения диабета – индивидуально на усмотрение доктора;
- болезни сердца, когда ярко выражена недостаточность сосудов;
- алкоголизм, наркомания;
- патологии легких;
- перенесенный инсульт;
- инфекции в организме;
- психические заболевания;
- слишком слабый иммунитет.
Виды трансплантаций
Несмотря на то, что метод относительно молодой, есть несколько типов трансплантации. Иногда проводится полная пересадка, но часто достаточно только замены хвоста или другой части поджелудочной.
Также бывает показана комплексная трансплантация – когда помимо поджелудочной реализуется вмешательство и на двенадцатиперстной кишке.
Некоторым пациентам дополнительно требуются бета-клетки, вводимые в вену.
Правильный подбор типа операции и четкое следование всем этапам со стороны врача помогает повысить шансы восстановления полноценной работы поджелудочной.
Подбор конкретного способы хирургического вмешательства проводится после взятие анализов и изучения врачом результатов. Многое зависит от степени поражения железы и от общего состояния здоровья диабетика, его самочувствия в целом. Основные виды операции такие:
- вмешательства по пересадки целого органа;
- пересадка только хвоста или другой доли;
- пересадка поджелудочной и удаление части двенадцатиперстной кишки.

Выбор вида операции
Предоперационная подготовка
Хирургическое лечение возможно, когда состояние пациента удовлетворительное, в противном случае повышается риск летального исхода.
Перед проверкой возможности проведения операции и подтверждения случаев пересадки реализуется комплексное обследование и полный осмотр у специалистов разного профиля.

Подготовка к операции
Благодаря комплексному обследованию здоровья удается вовремя установить угрозы отторжения после имплантации. Когда все показатели в норме – врачи могут планировать оперативное вмешательство поджелудочной. Так начинается поиск донора.
Сдача анализов
Для операции предварительно требуется сдача таких анализов:
- серологическая диагностика крови;
- исследование на антигены и совместимость тканей;
- анализы мочи и крови.
Как происходит пересадка поджелудочной железы
Операция организуется строго поэтапно:
- Введение лекарства донору с целью антикоагуляции – делают это через утробную артерию, а затем применяется консервирующий раствор.
- Извлечение и охлаждение органа при помощи специального соленого холодного раствора.
- Плановая операция – реципиенту проводится рассечение, затем здоровая железа пересаживается в подвздошную ямку.
- Последовательно смещаются артерии, вены, выпускной канал железы.
Особенности
Если у диабетика отмечаются проблемы в работе почек, то возможно назначение двойной операции. Она позволит повысить шансы на полное выздоровление.
Если пересадка была проведена успешно, то углеводный обмен в скором времени полностью нормализуется, поэтому больше не потребуются регулярные инъекции инсулина. Но применение таблетированных форм, а также подавляющих иммунитет лекарств позволит органу быстрее прижиться, предотвратит отторжение.
Постоперационный период
Послеоперационная реабилитация зависит от состояния пациента. Продолжительность восстановления соотносится со степенью патологии, сложностью операции, с возрастными и физиологическими особенностями организма.
Если имела место онкология поджелудочной, то восстановление продлится несколько месяцев, вплоть до года. Но и после завершения реабилитации придется длительное время соблюдать диету, пить специальные лекарства.
В первые 2 недели после хирургического вмешательства требуется соблюдение постельного режима, эмоционального и физического покоя, обязательно пациент соблюдает строгую диету, принимает назначенные медикаменты. Через пару недель разрешается выход на прогулки. Важно гулять медленно, каждый день увеличивая пройденные шаги. От прогулок значительно улучшается самочувствие, укрепляются сосуды.

Восстановление
Вспомогательная терапия
Реабилитация после любого вида трансплантации длится очень долго. После оперативного вмешательства при подтвержденном сахарном диабете неудовлетворительное состояние организма – фактор, который сильно замедляет процесс восстановления.
Пациентам обязательно назначается курс лекарственной поддержки с препаратами, которые влияют на иммунитет. Также могут требоваться другие медикаменты от конкретной симптоматики в зависимости от конкретной ситуации.
Врач подбирает препараты так, чтобы не мешать органу приживаться. Спустя некоторое время реабилитации в клинике её уже можно продолжать в домашних условиях.
Чаще всего в период реабилитации пациентам назначают такие группы препаратов:
- гепатопротекторы – при нарушении работы печени;
- спазмолитики – когда возникает боль;
- успокоительные;
- лекарства для нормального стула и устранения метеоризма;
- поливитаминные комплексы.
Назначает средства и корректирует их дозировку только доктор. При приеме лекарств категорически запрещается пить алкоголь и курить.
Самое быстрое восстановление займет не меньше 3 месяцев с момента операции. Обычно этот процесс протекает дольше. Многие пациенты потом получают инвалидность. В течение года потребуется соблюдение диеты и режима, организации физиотерапии, прием лекарств.
Через год больной направляется на медико-социальную экспертизу для снятия группы инвалидности. Но даже после отмены статуса многим всю оставшуюся жизнь требуется прием лекарств и диетическое питание.
Осложнения
Трансплантация поджелудочной одновременно с пересадкой почки – сложнейшая операция, которая при хорошем исходе поможет возвратить пациенту полную функциональную способность пораженных органов. При этом больше не потребуется использовать инсулин и постоянно проходить диализ.
Операция помогает предупредить ухудшение зрения, избежать ампутации конечностей. Полное восстановление благодаря современной медицине удается в 60-70% случаев. Сама по себе процедура сложная и высока вероятность осложнений. К самым распространенным относятся:
- воспаление органа после трансплантации – связано с ишемией после операции;
- некроз нового органа;
- отторжение трансплантата – вплоть до проведения повторной операции по удалению пересаженного органа;
- инфекции, кровотечения, послеоперационные свищи.
Иногда случается так, что прижившийся трансплантат просто не включается в работе и не выполняет секреторных функций. Именно поэтому операция требует серьезной предварительной оценки рисков и здоровья пациента у врачей разных специальностей.
Доля осложнений довольно высокая, даже в клиниках с опытными докторами она стремится к 31-32%. Последующая реабилитация во многом будет зависеть от правильности выбора донора.
Прогноз жизни после пересадки поджелудочной железы
Почти в 85% случаев после пересадки у людей отмечается выживаемость в течение 2-3 лет. на то – приживется ли орган, влияют многие факторы – но больше всего возраст и общее состояние донора в момент смерти, состояние организма в момент пересадки, совместимость, самочувствие пациента.
В настоящее время опыт реализации операций от живых доноров маленький. Но по своим процентным показателям это 68% проживших последующие 2-3 года и 38% проживших еще 10 и больше лет.

Прогнозы
Заключение
Несмотря на успешность операций по пересадке поджелудочной в медицине сейчас есть большое количество ограничений и противопоказаний. Главное препятствие – недостаток материалов для имплантации, недостаток средств для улучшения приживаемости. Но над этой проблемой постоянно ведется активная работа по всему миру.
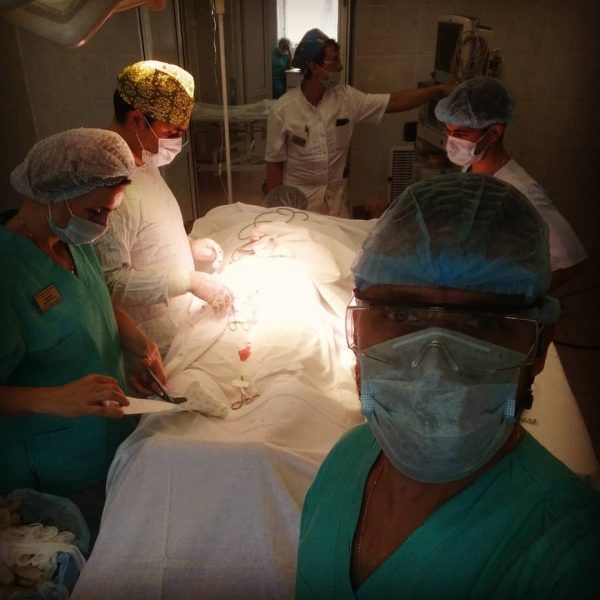 Пересадка поджелудочной железы
Пересадка поджелудочной железыПересадка поджелудочной железы – это операция по лечению диабета путем замены потребности в инсулине на здоровую, производящую инсулин, поджелудочную железу от недавно умершего донора.
Поджелудочная железа – это орган, который производит как пищеварительные соки, так и гормоны, такие как инсулин, которые помогают организму расщеплять пищу и превращать ее в энергию.
Для чего нужна трансплантация поджелудочной железы?
Поджелудочная железа является источником инсулина в организме человека. У людей с сахарным диабетом 1 типа, поджелудочная железа не в состоянии вырабатывать инсулин.
Наличие трансплантации поджелудочной железы позволяет людям с диабетом 1 типа поддерживать уровень сахара в крови, как правило, без дополнительного инсулина или для проведения интенсивного мониторинга, характерного для лечения диабета.
- Только пересадка поджелудочной: ориентирована на людей, которые имеют диабет 1 типа, но не имеют проблем с почками
- Одновременная трансплантация почек и поджелудочной железы: выполняется у людей, которые имеют диабет 1-го типа и почечную болезнь конечной стадии.
- Операция по пересадке поджелудочной железы проводится после трансплантации почки: сначала проводится трансплантация почки, от живого донора. Трансплантация поджелудочной железы от умершего донора происходит позже, когда орган становится доступным.
Трансплантация поджелудочной железы в основном проводилась одновременно с трансплантацией почек или после нее, хотя в квалифицированных хирургических центрах часто выполнялись только трансплантации поджелудочной железы.
История трансплантация поджелудочной железы
Инсулиновая независимость при диабетическом типе 1 была впервые достигнута 17 декабря 1966 года, когда Уильям Келли и Ричард Лиллеи пересаживали дутьевой сегментарный трансплантат поджелудочной железы одновременно с почкой от донора трупа в 28-летнюю уремическую женщину в университете Миннесоты.
24 ноября 1971 года состоялась первая трансплантация поджелудочной железы с использованием мочевого дренажа через нативный мочеточник, операция была проведена Марвином Глидманом в больнице Монтефиоре в Нью-Йорке.
В 1983 году Ханс Соллингер из Университета Висконсина сообщил о методе дренажа мочевого пузыря сегментного трансплантата, который в течение следующего десятилетия был наиболее используемым методом для управления экзокринными выделениями поджелудочной железы.
В 1984 году Старлзом была восстановлена методика энтеросолюбильной трансплантации всего панкреатикодуоденального трансплантата организма, как первоначально было описано Лиллехеем.
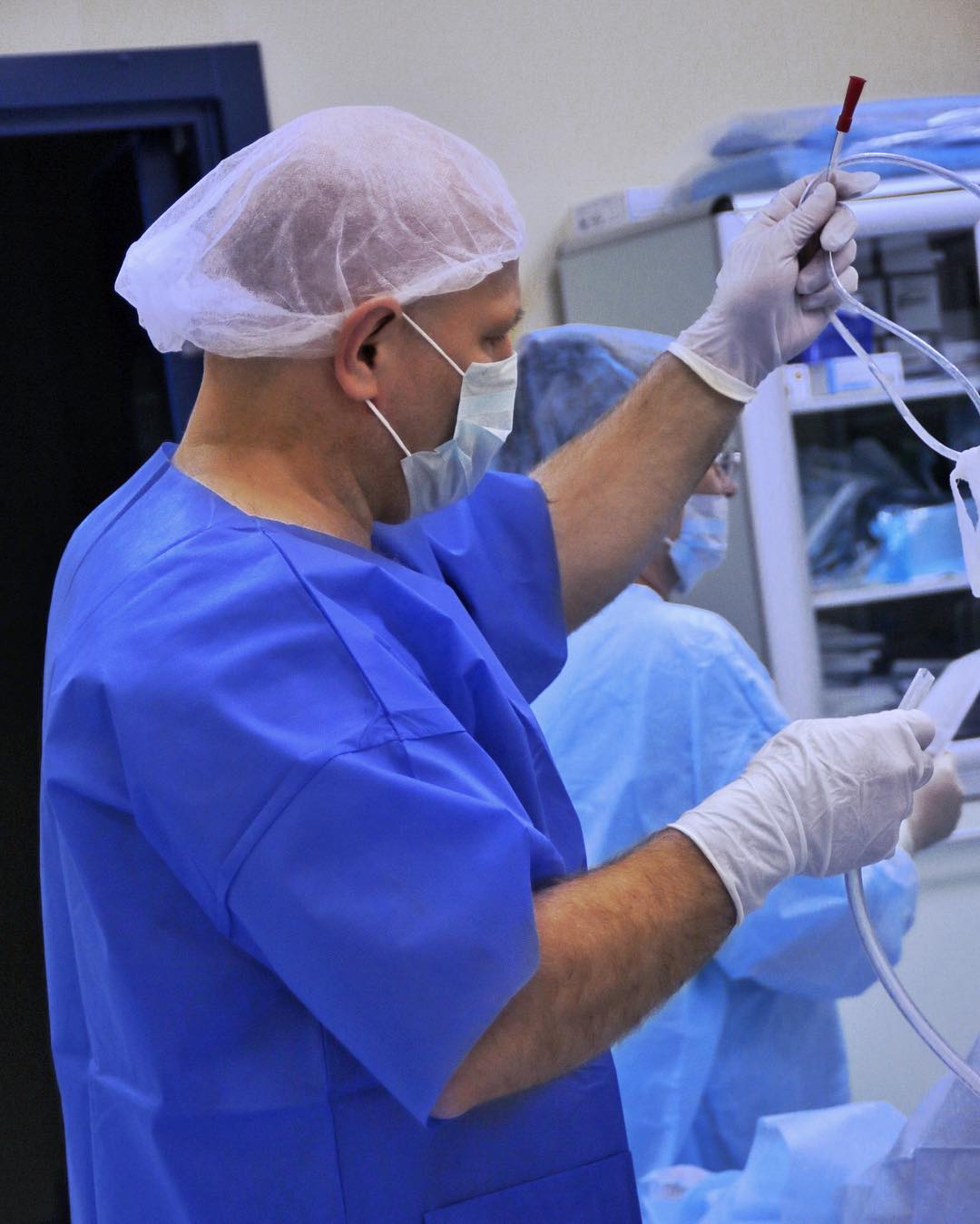 Подготовка к операции по пересадке поджелудочной железы
Подготовка к операции по пересадке поджелудочной железы
С середины 1980-х до середины 1990-х годов дренаж мочевого пузыря стал наиболее распространенным методом во всем мире, поскольку снижение активности амилазы мочи можно было использовать в качестве чувствительного, если неспецифического, маркера отторжения.
Однако в конце 1990-х годов снова произошел переход от мочевого пузыря к кишечному дренажу, в частности для одновременной трансплантации поджелудочной железы и почки. Энтеральный дренаж является более физиологическим способом для утечки экзокринных секретов поджелудочной железы, а улучшения в антимикробной и иммуносупрессивной терапии уменьшают риск осложнений, а также отторжение. Кроме того, хронические осложнения дренажа мочевого пузыря (инфекции мочевых путей, гематурия, ацидоз, дегидратация) привели к необходимости энтеральной конверсии у 10%-15% дренированных реципиентов мочевого пузыря.
В 1992 году Розенлоф из Университета Вирджинии и Шоку-Амири из Университета Теннесси описали использование портального дренажа на стыке верхней и селезеночной вены.
Кому нужна трансплантация поджелудочной железы?
Пересадка поджелудочной железы является вариантом для людей с диабетом типа 1, которые не могут контролировать свое состояние с помощью инсулина или перорального диабетического медикамента. Операция подходит только людям с диабетом типа 1.
Люди с диабетом 1 типа, которые могут воспользоваться трансплантацией поджелудочной железы, включают тех, кто:
- должны регулярно посещать отделение неотложной помощи из-за высокого уровня сахара в крови
- неконтролируемый средний уровень сахара в крови
- необходимо, чтобы опекун присутствовал постоянно в случае чрезвычайной ситуации, несмотря на использование рекомендованных медицинских методов лечения
В 2016 году сообщалось, что женщина из Соединенного Королевства стала первым человеком в мире, который получил трансплантацию поджелудочной железы из-за сильной фобии игл, которая сделала ее неспособной вводить инсулин.
Фобия женщины была настолько тяжелой, что она бесконтрольно дрожала и рвала при попытке введения инсулина, для контролирования диабета 1 типа.
Врачи были обеспокоены рекомендацией пересадки поджелудочной железы, потому что она не соответствовала обычным критериям. В конце концов, однако, было сочтено, что она была особым случаем, и трансплантация была оправдана.
Пересадка поджелудочной железы при панкреатите невозможна из-за воспалительного процесса в железе! Необходимо полностью излечить данное заболевания и после консультации с врачом, возможно, будет проведена трансплантация.
Пересадка поджелудочной железы при сахарном диабете
Сахарный диабет обычно лечится пероральными диабетическими препаратами и / или инсулином. Однако заболеваемость и смертность, связанные с этим заболеванием, со временем увеличиваются даже у пациентов, получающих интенсивное лечение инсулином, и это в значительной степени связано с диабетическими осложнениями или самой инсулиновой терапией. Трансплантация поджелудочной железы при сахарном диабете у людей была впервые проведена в 1966 году, с тех пор, было много споров относительно этой процедуры.
Технические усовершенствования и развитие лучших иммунодепрессантов и улучшение послеоперационной помощи привели к значительному улучшению выживаемости пациентов и трансплантатов и снижению послеоперационной заболеваемости. Таким образом, трансплантация поджелудочной железы стала методом лечения диабета, особенно диабета I типа.
Сахарный диабет является ведущей проблемой общественного здравоохранения в восточных странах и во всем мире. По данным Центров по контролю за заболеваниями, более 15 миллионов человек только в Соединенных Штатах или 5,9% населения страдают диабетом и ежегодно диагностируются 798 000 новых случаев. Хотя гипергликемия является определяющей характеристикой диабета, основной патогенез, приводящий к гипергликемии, значительно отличается среди различных форм заболевания. Общим для всех является наличие дефектов секреции инсулина и / или действия инсулина.
Диабет 1 типа возникает, когда бета-клетки поджелудочной железы разрушаются и у пациента развивается глубокая или абсолютная инсулиновая недостаточность. Почти все случаи являются аутоиммунными по происхождению. Эта форма диабета составляет приблизительно от 5% до 10% диабета.
Болезнь чаще всего появляется в детском возрасте, но пациенты любого возраста могут иметь диабет 1 типа. Смесь генетических и экологических факторов, как полагают, приводят к аутоиммунной деструкции, что вызывает диабет 1 типа. За последние 10 лет заболеваемость диабетом 1 типа возросла.
Сахарный диабет 2 типа возникает в результате дефектов как секреции инсулина, так и действия инсулина. Эта форма заболевания составляет около 90% от распространенных случаев диабета. Заболеваемость диабетом 2 типа у детей в последние годы резко растет. Сахарный диабет связан с разрушительными осложнениями, которые увеличивают как смертность, так и заболеваемость тех, кто страдает от этого заболевания.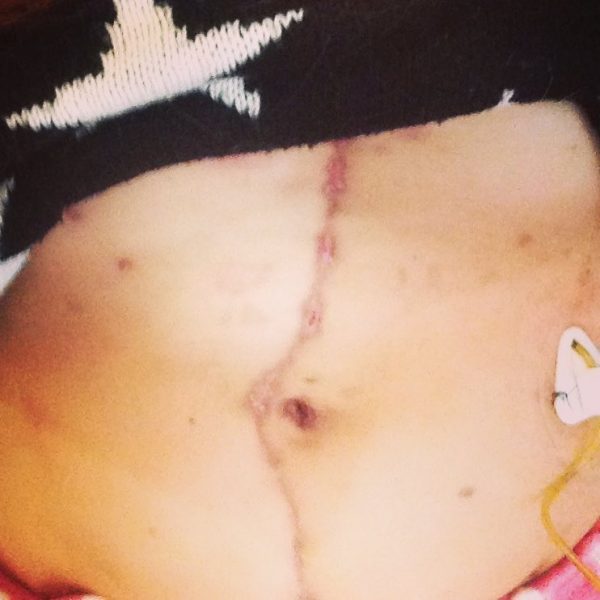 Шрам после пересадки поджелудочной железы при диабете
Шрам после пересадки поджелудочной железы при диабете
Цель трансплантации поджелудочной железы – безопасное восстановление нормогликемии путем обеспечения достаточной массы β-клеток. Трансплантация поджелудочной железы, в отличие от печени, легких и сердца, не является спасительной операцией, но она улучшает качество жизни, потому что пациентам не нужно вводить инсулин ежедневно или регулярно контролировать концентрацию глюкозы а гипогликемическая неосведомленность больше не является проблемой.
Долгосрочные преимущества этой хирургической процедуры должны быть сбалансированы с потенциальной заболеваемостью и смертностью, связанной с диабетом, и побочными эффектами от долгосрочной иммуносупрессии, которая необходима для предотвращения аллоиммунных и аутоиммунных рецидивов. Риск иммуносупрессии особенно актуален только для реципиентов трансплантации поджелудочной железы, так как единственным преимуществом иммунного подавления в этой категории является инсулино-свободная эугликемия. Пересадка поджелудочной железы при диабете 1 типа является лучшим и единственным хирургическим способом лечения заболевания.
Выживаемость пациентов после пересадки поджелудочной
Наиболее важным результатом новой или установленной процедуры является ее влияние на выживание пациента. Выживаемость пациентов после трансплантации поджелудочной железы в целом сравнивалась с выживаемостью реципиентов почки.
- большинство людей живут в течение многих лет или даже десятилетий после пересадки поджелудочной железы – 97% будут жить как минимум год спустя, а почти 90% будут жить как минимум пять лет
- для людей, которые перенесли одновременную трансплантацию поджелудочной железы и почки – около 85% донорских поджелудочных желез все еще работают после одного года, и около 75% все еще работают после пяти лет.
- для людей, у которых была просто пересадка поджелудочной железы – около 65% донорских поджелудочных желез все еще работают через год, а около 45% все еще работают через пять лет
Донорская поджелудочная железа может быть удалена, если она перестанет работать, и вы можете вернуться в лист ожидания для другой трансплантации.
Трансплантация поджелудочной железы и трансплантация почки последовательно улучшает выживаемость пациентов в течение 7-10 лет. Возраст может повлиять на результат, так как реципиенты старше 40 лет имеют более низкую выживаемость пациентов после синдрома пересадки поджелудочной железы. Данные UNOS не показывают конкретного порога для возрастных эффектов на выживаемость пациентов после одновременной трансплантации поджелудочной железы и почки. Фактически, получатели в возрасте старше 50 лет не могут получить преимущества одновременной трансплантации поджелудочной железы и почек при выживании пациентов над трансплантацией почки.
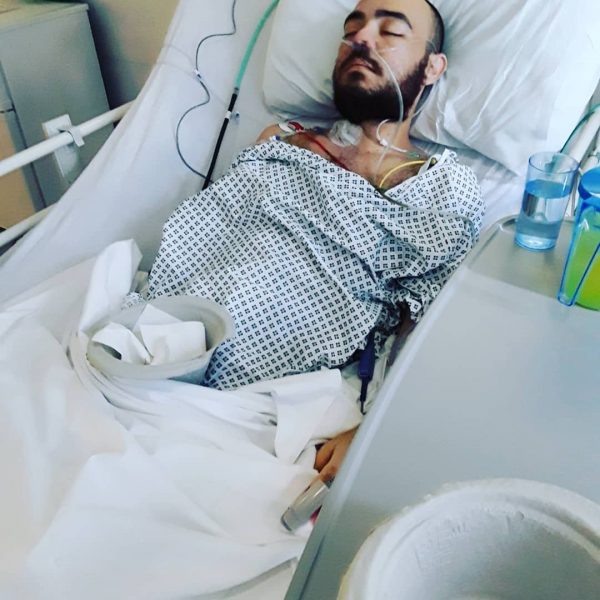 Пациент после трансплантации поджелудочной железы
Пациент после трансплантации поджелудочной железы
Не сообщалось о гендерных или этнических различиях в смертности пациентов, однако продолжительность диабета также увеличивает риск. Присутствие невропатии также предсказывает большую смертность у реципиентов трансплантации поджелудочной железы, но аномальные кардиореспираторные рефлексы оказывают наибольшее влияние на риск смертности.
Хотя более высокая выживаемость пациентов и почечных трансплантатов объясняется улучшением контроля глюкозы после одновременной трансплантации поджелудочной железы и почек по сравнению с трансплантацией почечных трансплантатов, различия между реципиентом и донором также могут способствовать.
Пациент с диабетом типа 1, который получает трансплантацию трупной почки, обычно старше, более вероятно, является афроамериканцем и имеет более длительную продолжительность диализа. Одновременная трансплантация поджелудочной железы и почки ассоциировалась с более высокой частотой эпизодов отторжения (15% против 9%). Несмотря на это, у пациентов с синдромом поджелудочной железы почки с меньшей вероятностью нуждались в диализе на первой неделе после трансплантации, и более высокая долгосрочная выживаемость почек по сравнению с реципиентами трансплантации почек.
Таким образом, выживаемость пациентов после одновременной трансплантации поджелудочной железы и почек стабильно выше, чем после трансплантации почки от трупных доноров, за исключением реципиентов старше 50 лет.
Риски хирургии поджелудочной железы
Инфекция представляет собой риск трансплантации поджелудочной железы, как и во всех видах крупной операции. Отек поджелудочной железы распространен в следующие дни после трансплантации. Это состояние более известно как панкреатит.
Панкреатит обычно излечивается через несколько дней, однако в некоторых случаях может потребоваться установка дренажа для слива любой избыточной жидкости из донорской поджелудочной железы.
В дни после операции, человек также находится в опасности развития тромбов. Они могут остановить работу донорской поджелудочной железы.
Риск развития кровяного сгустка может быть уменьшен путем приема прореживающих кровь лекарств. Если сгусток образуется в новой поджелудочной железе, может потребоваться удаление сгустка с последующей операцией.
Существует также риск того, что организм может отказаться от донорской поджелудочной железы. Иммунная система может атаковать трансплантированный орган, если он идентифицирует его как инородное тело. Отказ может произойти в дни, недели, месяцы, а иногда и годы после пересадки.
Симптомы, по которым можно распознать отторжение поджелудочной железы следующие:
- болезненный и опухший животик
- лихорадка
- рвота
- озноб и боли
- усталость
- одышка
- распухшая лодыжка
Человек, получивший трансплантацию поджелудочной железы, должен будет принимать препараты, называемые иммунодепрессантами, до конца своей жизни. Иммуносупрессанты помогают предотвратить отказ организма от новой поджелудочной железы.
Иммунодепрессанты могут ослабить иммунную систему и вызвать побочные эффекты. Эти побочные эффекты включают:
- восприимчивость к инфекциям
- дрожащие руки
- трудности со сном
- высокое кровяное давление
- потеря волос
- перепады настроения
- увеличение веса
- расстройство желудка
- сыпь
- ослабленные кости
Тем не менее, эксперты сообщают, что люди, подвергшиеся пересадке поджелудочной железы, обычно предпочитают принимать эти лекарства, нежели инсулин для контроля уровня сахара в крови.
В результате успешная трансплантация поджелудочной железы может улучшить качество жизни человека с диабетом типа 1.
Рекомендации
- Трансплантация поджелудочной железы должна рассматриваться как приемлемая терапевтическая альтернатива продолжению инсулинотерапии у больных сахарным диабетом с неминуемой или установленной терминальной стадией почечной недостаточности, которые имели или планируют провести трансплантацию почки, поскольку успешное добавление поджелудочной железы не ставит под угрозу выживание пациентов, может улучшить выживаемость почек и восстановить нормальную гликемию. Такие пациенты также должны соответствовать медицинским показаниям и критериям для трансплантации почек и не иметь чрезмерного хирургического риска для процедуры двойной трансплантации. Пересадка поджелудочной железы может быть выполнена одновременно или после трансплантации почки. Выживаемость трансплантата поджелудочной железы выше, когда выполняется одновременно с пересадкой почки.
- При отсутствии показаний к трансплантации почки, трансплантация поджелудочной железы должна рассматриваться только как терапия у пациентов, которые проявляют эти три критерия:
- история частых, острых и тяжелых метаболических осложнений (гипогликемия, гипергликемия, кетоацидоз), требующих медицинской помощи;
- клинические и эмоциональные проблемы с экзогенной терапией инсулином;
- последовательный отказ от инсулина для предотвращения острых осложнений.
- Пересадка бета клеток поджелудочной железы обладает значительными потенциальными преимуществами перед трансплантацией целых желез. Однако в это время трансплантация островковых клеток является экспериментальной процедурой, также требующей системной иммуносупрессии, и должна выполняться только в рамках контролируемых исследований.
Делают ли пересадку поджелудочной железы в России?
Да, безусловно. Операции по пересадке поджелудочной железы в России давно не являются казуистикой. На базе некоторых медицинских учреждений давно проводится трансплантация поджелудочной железы.
| Медицинский центр | Город | Первая трансплантация |
| ФБУЗ ПОМЦ ФМБА России | Нижний Новгород, Нижневолжская набережная. д. 2 | 26 ноября 2016 года |
| ГБУЗ «Городская клиническая больница №1» | Оренбург, пр-т. Гагарина, д. 23 | 22 сентября 2016 |
| РНЦХ им. акад. Б. В. Петровского РАМН | Москва, ГСП-1, Абрикосовский переулок, д,2 | 22 октября 2002 года |
Сколько стоит пересадка поджелудочной железы
Стоимость пересадки поджелудочной железы напрямую зависит от страны и медицинского центра где будет осуществляться трансплантация. Проводя операцию в США вы можете ориентироваться на цены указанные ниже:
- Пересадка поджелудочной железы обычно покрывается медицинским страхованием, хотя страховщики могут потребовать, чтобы пациент получил трансплантацию в конкретном центре трансплантации. Для пациентов, охваченных медицинским страхованием, издержки для трансплантации поджелудочной железы обычно состоят из посещения врача, лабораторных и рецептурных лекарств, а также страхования на 10-50% для операций и других процедур.
- Для тех, кто не имеет медицинской помощи, общая стоимость трансплантации поджелудочной железы может варьироваться в широких пределах в зависимости от больницы, но обычно она составляет от 125 000 до почти 300 000 долларов США или более.
- Национальный почечный Фонд США оценивает, что пересадка поджелудочной железы будет стоить 125 800 долларов США, включая стоимость оценки, процедуры получения пожертвованного органа, плату за больницу, плату за врача, последующий уход и иммунодепрессанты.
- Объединенная сеть по обмену органами (United Network for Organ Sharing) – некоммерческая организация, которая поддерживает национальную сеть по закупкам и трансплантации органов, ставит среднюю общую стоимость трансплантации поджелудочной железы на сумму 289 400 долларов США, включая закупки, госпитализацию, плату врача и иммунодепрессанты.
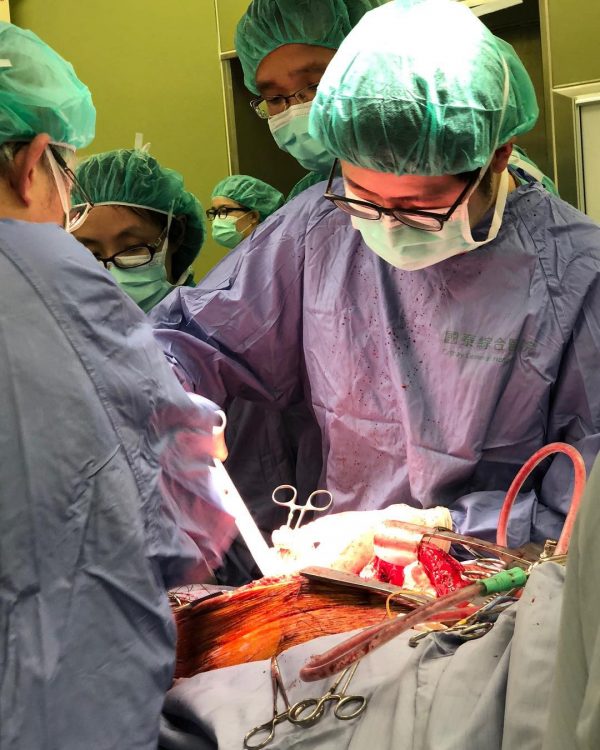 Пересадка поджелудочной железы в Китае
Пересадка поджелудочной железы в Китае
Дополнительные расходы:
- Пациентам придется проходить регулярные плановые тесты для мониторинга трансплантированной поджелудочной железы.
- Объединенная сеть обмена органами перечисляет немедицинские расходы, связанные с трансплантацией, такие как транспортировка в центр трансплантации и из него, а также питание и проживание для членов семьи.
Стоимость трансплантации поджелудочной железы в Индии
Трансплантация поджелудочной железы в Индии является экономически эффективным лечением по сравнению с другими странами.
Стоимость пересадки поджелудочной железы составляет 18000-30000 долларов США. Пересадка одновременно почки и поджелудочной железы составляет 30000-70000 USD. После трансплантации госпитализация для пациента составляет около одной недели.
Однако стоимость трансплантации поджелудочной железы в Индии зависит от различных факторов, таких как предпочтение больницы, выбор хирурга и вид лечения, которым подвергаются люди. Пересадка поджелудочной железы в Индии постепенно прогрессирует, открывая тем самым двери для медицинских инноваций.
Стоимость пересадки поджелудочной железы в России
Найти в интернете точную стоимость данной операции невозможно. Стоимость рассчитывается индивидуально для каждого пациента, при этом не малую роль играет место проведения операции. В России чаще всего операции по пересадке поджелудочной проводят в Москве и Нижнем Новгороде, стоимость в каждом городе будет разниться.
Узнать цену пересадки поджелудочной железы в России можно только после предварительного посещения медицинского центра и проведения дополнительных исследований, с целью определения состояния органа. Изучая материалы в открытом доступе, можно сделать вывод, что цена пересадки поджелудочной железы в России не меньше 100 000 долларов США.
