Сколько живут после ампутации обеих ног при сахарном диабете
При некомпенсированном диабете может возникнуть одно из поздних осложнений – синдром диабетической стопы. Если не предпринимать никаких методов лечения, это состояние в большинстве случаев перейдёт в гангрену. Последняя и является причиной выполнения ампутации ноги выше либо ниже колена при сахарном диабете.
В год из 1 тыс. больных сахарным диабетом ампутации подвергаются 6-8 человек.
Причиной является развитие осложнения заболевания – синдрома диабетической стопы. Это происходит из-за поражения сахаром капилляров, нервов и кожи (диабетическая микроангиопатия, диабетическая нейропатия и диабетическая дермопатия).
Сниженная чувствительность способствует травматизации нижней конечности. Человек может не чувствовать, что обувь ему тесна или натирает. Вследствие этого возникают мозоли, трещины и раны. Они трудно поддаются заживлению из-за плохого кровообращения и зачастую инфицируются, переходя в язву, а далее в гангрену.
Синдром диабетической стопы поражает 8-10% больных сахарным диабетом. У лиц со 2 типом это осложнение возникает в 10 раз чаще.
Главной задачей в лечении синдрома диабетической стопы является предотвращение ампутации. Всё потому, что эта операция существенно ухудшает прогноз течения сахарного диабета и повышает смертность в 2 раза.
Но наличие диабетической стопы и незаживающие раны ещё не являются показанием к операции.
Современные технологии в лечении синдрома диабетической стопы снизили на 43% количество ампутаций при своевременном применении.
Всё же большая часть людей обращается за помощью с опозданием, когда медикаментозное лечение неэффективно и восстановление кровообращения невозможно. В этих случаях без ампутации не обойтись. Это нужно для сохранения жизни пациенту.
 Ампутация нижней конечности – это операция по удалению её периферического отдела в промежутке между суставами.
Ампутация нижней конечности – это операция по удалению её периферического отдела в промежутке между суставами.
Сахарный диабет является второй болезнью в списке причин, по поводу которых приходится выполнять удаление пальца, стопы или части ноги (22,4%).
Если есть следующие симптомы, может потребоваться ампутация.
Решение по поводу ампутации ноги возлагает на врача большую ответственность.
Ампутация – это калечащая операция, которая существенно нарушает качество жизни больного. И к ней прибегают, когда все возможные другие варианты лечения диабетической стопы исчерпаны.
Влажная гангрена – это абсолютное показание для ампутации.
На проведение операции должно быть получено соглашение больного или его родственников. Больному важно понять, что ни один врач не выполнит удаление части ноги или пальца, если нет показаний.
 Влажная гангрена
Влажная гангрена
Какие цели нужно достичь при выполнении ампутации:
- Предотвратить распространение инфекции, развитие сепсиса и тем самым спасти жизнь больного.
- Создать работоспособную опорную культю, пригодную для протезирования.
Уровень ампутации в настоящее время определяется индивидуально. Можно считать, что каждая ампутация в современной медицине уникальна. Определённого шаблона нет. Врачи ампутируют как можно ниже, чтобы дальнейшее протезирование было успешным.
Виды и особенности ампутации при сахарном диабете
Техника ампутации при сахарном диабете отличается от ампутации при других патологиях:
- Уровень ампутации обычно низкий (палец, стопа или голень), потому что повреждения бедренной артерии бывает редко.
- Артериальный жгут чаще всего не используют, так как это может усугубить ишемию тканей.
- На стопе ампутация часто проводиться нестандартно. Главная цель врача – сохранить максимально живых тканей. Поэтому могут остаться 1 и 5 пальцы, а 2,3,4 будут удалены.
- Послеоперационную рану очень редко зашивают наглухо.
- Обязательно иссекаются поражённые сухожилия, потому что по их ходу распространяется нагноительный процесс.
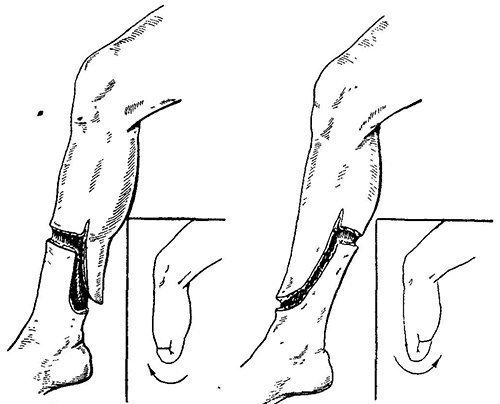
Виды ампутации выше колена по способу рассечения мягких тканей:
- Круговая (гильотинная).
Кость распиливается на уровне разреза мягких тканей. Такие операции проводятся экстренно, когда жизнь больного в опасности.
 Круговая ампутация
Круговая ампутация
Важный недостаток круговой ампутации в том, что образуется конусообразная культя. Она непригодна для протезирования, поэтому требуется ещё одна операция для формирования правильной культи.
Длится операция дольше по времени, но врач сразу формирует правильную культю.
 Лоскутная ампутация
Лоскутная ампутация
Виды ампутации по показаниям:
- Первичные (проводится зачастую экстренно, когда в тканях необратимый процесс поражения сосудов и нервов и другие методы неэффективны).
- Вторичные (проводится операция обычно на 5-7 сутки, если консервативное лечение и восстановление кровотока не дали результатов, и нет угрожающих жизни состояний).
- Повторные (используются для формирования правильной культи, чаще после круговой ампутации).
Ампутация пальца при сахарном диабете
Это операция проводится под местным обезболиванием. При выполнении всех рекомендаций врача заживление происходит быстро и без тяжёлых последствий.
 Выраженной инвалидизации после удаления пальца нет.
Выраженной инвалидизации после удаления пальца нет.
Прогноз чаще благоприятный, если ампутация проведена вовремя и рана зажила.
Важно после заживления раны более серьёзно отнестись к уходу за ногами.
Это станет профилактикой для развития повторной гангрены.
- Ежедневное мытьё ног и их увлажнение.
- Обувь должна быть ортопедической и удобной, не сдавливающая стопы. Стельки желательно вложить в обувь бесшовные, чтобы не натирали стопу.
- Больному нужно каждый день осматривать стопы на наличие мозолей и ран для того, чтобы вовремя их вылечить.
- Эффективна гимнастика для нижних конечностей. Это усиливает кровоснабжение в тканях и не даёт развиться ишемии.
- Массаж ног 2 раза в сутки. Направление движений должно быть от ступни к бедру. Затем лечь на спину и поднять ноги. Это снимает отёк и восстанавливает отток венозной крови. Этим самым усиливается приток артериальной крови тканям. Они получают достаточно кислорода и питательных веществ.
- Босиком ходить нельзя, чтобы исключить повреждения кожных покровов.
- Поддерживать уровень сахара в крови в целевом диапазоне.
Ампутация ноги выше колена в пожилом возрасте
При сахарном диабете поражаются дистальные капилляры и уровень ампутации в основном низкий.
Но в пожилом возрасте сопутствующим заболеванием является атеросклероз сосудов. Его течение при сахарном диабете протекает более тяжело. В итоге развивается облитерирующий атеросклероз.
Повреждаются более крупные сосуды, в том числе общая бедренная и поверхностная бедренная артерии. При развитии гангрены ноги, в пожилом возрасте, зачастую уровень ампутации высокий (выше колена).
Сколько живут с гангреной пальца без ампутации?
 Сухая гангрена
Сухая гангрена
Есть 2 вида гангрены:
- Сухая.
- Влажная.
При первом типе гангрена отчётливо ограничена от здоровой ткани и не распространяется выше своего уровня. Главное, чтобы она не перешла во влажную с дальнейшими вытекающими последствиями.
Для этого нужно соблюдать гигиену и правила антисептики. Инфекция в сухой гангрене в основном не развивается и продукты распада не всасываются в кровоток. Общее состояние пациента практически не страдает.
В конечном счёте сухая гангрена пальца стопы может закончиться самоампутацией (самоизлечение). Это произойдёт через 2-6 месяцев, а может позже, в зависимости от ситуации.
Исходя из этого, больной сахарным диабетом с развившейся сухой гангреной, вне зависимости от уровня, будет жить долго и без хирургического лечения (например, если операция противопоказана) при условии правильного ухода за ногой.
С влажной гангреной куда сложнее. Она распространяется по нижней конечности мгновенно. Речь идёт не о днях, а о часах. Если не начать операцию, то гангрена будет поражать всё большую часть конечности.
Это в скором времени (в зависимости от конкретного больного, 3-7 суток) приведёт к сепсису и смерти больного. Чем раньше начнётся оперативное лечение гангрены и восстановление кровообращения, тем меньшую часть ноги придётся ампутировать.
Реабилитация – это важно!
Огромное значение для выздоровления после ампутации ноги, особенно выше колена, имеет реабилитация. Она начинается сразу же после операции.
1. Заживление операционной раны
 Чтобы этот процесс прошёл быстрее и более успешно, нужно выполнять следующие рекомендации.
Чтобы этот процесс прошёл быстрее и более успешно, нужно выполнять следующие рекомендации.
- Поддержание целевого уровня сахара в крови.
При повышенном уровне глюкозы заживление происходит очень медленно, а также это способствует повторному инфицированию раны. Больному нужно соблюдать диету и все рекомендации врача по поводу приёма таблетированных сахароснижающих препаратов или инсулина.
- Ежедневная смена повязок и обработка швов антисептическими растворами, нанесение антибактериальных присыпок.
- Устранение боли (временно назначаются НПВС-препараты: диклофенак, кеторолак, нимесулид и др.).
2. Формирование правильной культи
Это способствует дальнейшему протезированию и предотвращает нужду для повторных ампутаций. Ежедневно культю нужно мыть и следить за состоянием кожи и рубца. Исключить травматизацию. При покраснении кожи, болезненности рубца, отёке культи обязательно обратиться в медучреждение за консультацией.
3. Лечебная физкультура
Очень важно развивать мышцы бедра, спины и пресса. Есть масса упражнений, которые подготавливают больного к самостоятельной ходьбе и снижают его зависимость от посторонней помощи.
Несколько эффективных упражнений:
- Лечь на живот. Свести ноги вместе, а затем максимально поднять ампутированную конечность и удерживать её на этом уровне несколько секунд.

- Лечь на спину. Упереться в пол стопой здоровой ноги, которая согнута в колене. Поднять ампутированную конечность до уровня колена и удерживать её.

- Лягте набок. Поднимите ампутированную конечность на угол 60° и удерживайте её в этом положении.

4. Протезирование
В современном мире разработано очень больное количество высокотехнологичных протезов. Если использовать микропроцессорное управление коленным модулем, движения становятся плавными. Иногда невозможно догадаться, что больной с протезом.
Важно как можно раньше начать протезирование нижней конечности после ампутации. Каждый протез подбирается индивидуально с помощью врача-ортопеда, учитывая все критерии.
Социальная и трудовая реабилитация или жизнь после ампутации
 При утрате нижней конечности больной получает инвалидность (1 или 2 группу). Но с помощью современной реабилитации больной полностью возвращается к повседневной жизни. Грамотно подобранный протез позволяет максимально восстановить двигательную функцию.
При утрате нижней конечности больной получает инвалидность (1 или 2 группу). Но с помощью современной реабилитации больной полностью возвращается к повседневной жизни. Грамотно подобранный протез позволяет максимально восстановить двигательную функцию.
Он может трудиться, самостоятельно себя обслуживать, проводить досуг активно, обрести семью и детей.
Некоторые люди с протезами даже достигают высокого уровня в спорте.
Важна психологическая помощь больному. Ведь человек совершенно растерян и не понимает, что будет дальше.
Нужно больному вселить веру в себя и будущее. На примере других показать, что современное протезирование максимально возвращает двигательную активность. Это, конечно, большой труд, т. к. человек заново учится ходить. Поэтому, важно приложить максимум усилий для выздоровления, а не опускать руки.
Заключение
Ампутация нижней конечности нередкое явление среди больных сахарным диабетом. К этому приводит развитие осложнения – синдрома диабетической стопы.
Чтобы впоследствии оно не привело к ампутации нижней конечности, важно контролировать своё заболевание. Чем ниже сахар, тем менее пагубно он влияет на организм.
Но не всегда всё зависит от больного, потому что диабет непредсказуем. И если ампутация нужна для спасения жизни, не нужно отчаиваться. Современная медицина не стоит на месте. Разработано множество технологий, чтобы вернуть больного к его привычной активной жизни без чувства несостоятельности.
Источник
Но, к счастью, большинство диабетиков имеют возможность избежать этих страшных последствий. Однако для этого им придется немного потрудиться.
Наш эксперт – кандидат медицинских наук, врач-эндокринолог, директор Школы диабета при поликлинике № 102 г. Москвы Александр Пархоменко.
Точка уязвимости
При заболевании сахарным диабетом, в связи с длительным повышенным содержанием уровня глюкозы в крови, в нижних конечностях, как и в любом другом органе, происходит поражение сосудов и нервов. Проще говоря, они как бы «засахариваются». При этом в ногах снижается любая чувствительность (болевая, температурная, тактильная, вибрационная). На этом фоне даже самые незначительные травмы стоп (ушибы, трещины, мозоли, потертости, заусенцы, повреждения при неаккуратной стрижке ногтей) могут привести к серьезным проблемам.
Усугубляется ситуация тем, что многие повреждения часто остаются незамеченными, и когда пациент доходит до врача, болезнь уже достигает своего апогея. После того как ссадина, к которой присоединилась инфекция, увеличивается в размерах, лечить ее становится намного сложнее. Инфицированная язвочка провоцирует повышение сахара в крови, что, в свою очередь, плохо влияет на заживление.
В результате возникают язвенные дефекты стоп, хронические, длительно незаживающие гнойные раны, инфекционное поражение кости (остеомиелит) и, в конечном итоге, гангрены. Если вовремя не принять эффективные меры, это может привести к ампутации ног.
Двуликий Янус
В зависимости от того, что поражается сильнее – сосуды или нервы, заболевание имеет две разновидности.
Ишемическая стопа – заболевание, при котором преимущественно страдают сосуды. Для такой диабетической стопы характерны следующие признаки:
● кожа на стопе и голени холодная;
● кожные покровы имеют бледную или пеструю/мраморную/окраску;
● на голени отсутствует волосяной покров;
● пациент жалуется на боль, возникающую при ходьбе (перемежающая хромота), а на более поздних стадиях боль сохраняется и в состоянии покоя;
● возникают болезненные язвы по краю стопы, на кончиках пальцев и в области пятки.
Если же в основном поражаются не сосуды, а нервы, то заболевание называется нейропатическая стопа.
При этом:
● стопа теплая или горячая на ощупь;
● присутствуют колющие или жгучие боли в ногах (больше в состоянии покоя, в ночное время);
● снижаются, а в дальнейшем отсутствуют все виды чувствительности нижних конечностей (болевая, тактильная, вибрационная, температурная). Данное состояние благоприятствует возникновению мелких травм кожных покровов, ожогов;
● наблюдается гиперкератозы (ороговение кожи) на стопе в зонах повышенного давления;
● возникают безболезненные язвы на стопе.
Существует также разновидность нейропатической стопы, при которой развиваются изменения в костных структурах конечности – это так называемая остеоартропатическая стопа (стопа Шарко). В результате таких изменений у больных могут возникать самопроизвольные переломы, выраженные деформации кости, а в дальнейшем на стопе развиваются незаживающие язвы.
Если вы обнаружили у себя какие-либо из перечисленных признаков, то вам необходимо срочно обратиться к специалисту в кабинет «Диабетическая стопа», где будет произведено обследование для выявления характера и степени поражений, а также даны рекомендации по их лечению.
Чтобы не протянуть ноги
В первую очередь необходимо нормализовать сахар в крови, регулярно проводить обследования (измерять вибрационную, тактильную и температурную чувствительность нижних конечностей, в идеале при каждом посещении врача) и соблюдать правила ухода за ногами и вовремя проводить лечение всех дефектов.
Врачами были проанализированы разные случаи заболевания синдромом диабетической стопы. В результате они выявили непосредственные причины гангрены, и на основании этого разработали специальные правила ухода за ногами. Применение этих правил у людей с уже имеющимися начальными поражениями ног позволило снизить количество ампутаций на 80%.
Основные правила:
● Ежедневно мойте ноги теплой водой, после чего вытирайте их мягким полотенцем, не забывая о межпальцевых промежутках.
● При наличии ороговевшей кожи обрабатывайте такие участки пемзой. Ни в коем случае не пользуйтесь для этих целей лезвием или ножницами.
● При сухой коже стоп после мытья смазывайте их полужирным кремом для ног, исключая области межпальцевых промежутков.
● Очень осторожно обрабатывайте ногти – обрезайте их прямо, не закругляя уголки, а лучше подпиливайте пилочкой.
● Ежедневно осматривайте стопы ног, чтобы не допустить развития повреждений, трещинок и ссадин. Удобно осматривать подошву при помощи зеркала, помещенного на пол.
● Ежедневно меняйте носки и чулки.
● Для согревания ног пользуйтесь теплыми носками без тугих резинок, а не грелкой или горячей водой, так как из-за снижения чувствительности можно получить ожог.
● Ежедневно осматривайте обувь: нет ли в ней инородного предмета, не завернулась ли стелька. Все это может привести к потертости кожи стоп, чего допускать никак нельзя.
● Никогда не ходите босиком, и не надевайте обувь на босую ногу.
● Правильно выбирайте обувь в магазине. Не покупайте жесткую, узкую обувь. При снижении чувствительности – ходите за покупкой с картонным отпечатком вашей стопы (картонной стелькой).
● Ежедневно делайте сосудистую гимнастику для голеней и стоп.
● Правильно шнуруйте обувь – шнуровка должна быть параллельной.
● При наличии грибкового поражения ногтей или кожи стоп необходимо пользоваться специальными антимикотическими средствами.
● При повреждении кожного покрова (трещина, царапина, порез) используйте для обработки бесцветные антисептические растворы.
● При незаживающих повреждениях стопы необходимо сразу обратиться к врачу.
Кстати
Снова за парту. Важно, чтобы с первых дней заболевания сахарным диабетом пациент имел верные представления о том, что надо делать, чтобы избежать неприятных последствий, ведь от его правильных регулярных действий будет зависеть успех борьбы с возможными осложнениями диабета.
На данный момент в мире проведено большое количество исследований по контролю за диабетом. Все они доказали, что осложнений сахарного диабета можно избежать и жить как здоровый человек, но только при условии, что больной сам научится управлять диабетом, сосуществовать с ним в мире и поддерживать сахар в крови на нормальном уровне. Всему этому можно обучиться в «ШКОЛЕ ДИАБЕТА». Такие школы существуют в крупных городах, обычно на базе поликлиник и медицинских центров. Обучение там совершенно бесплатное. Адрес всегда можно узнать у районного эндокринолога. Существуют и интернет-школы, в которых также можно получить всю необходимую информацию.
Важно
Синдром диабетической стопы – лишь одно из звеньев цепи, в которую пытается заковать своих узников диабет, поэтому помимо правил ухода за ногами надо строго выполнять и другие рекомендации врачей.
Смотрите также:
- И хочется, и колется. Чем полезны изделия из шерсти →
- «Сладкий недуг». Какие органы атакует диабет →
- По пяткам. Как вылечить подошвенный фасциит →
Источник
