Стадии ангиопатии при сахарном диабете
Диабетическая ангиопатия (др.-греч. άγγεϊον – «сосуд» и πάθος – «страдание», «болезнь») – распространенное повреждение сосудов разного диаметра, развивающееся на фоне сахарного диабета.
 Кровоизлияние в стекловидное тело при диабетической ангиопатии
Кровоизлияние в стекловидное тело при диабетической ангиопатии
Данная сосудистая патология – основная причина осложнений со стороны различных органов и систем, инвалидизации и летальности пациентов с длительным стажем сахарного диабета или тяжелым прогрессирующим течением. Органами-мишенями при ангиопатии чаще всего являются головной мозг, почки, орган зрения, сердце и нижние конечности.
В той или иной степени повреждение сосудов отмечается у 9 из 10 носителей сахарного диабета. Больший риск развития патологии имеют лица, страдающие диабетом I типа (инсулинозависимым).
Причины и факторы риска
Основная причина ангиопатии при сахарном диабете – повреждающее действие глюкозы на внутреннюю выстилку (эндотелий) сосудистой стенки, что приводит к ее функциональной и структурной перестройке.
Поскольку при сахарном диабете уровень глюкозы в плазме крови превышает нормальные значения [что связано с недостаточностью утилизирующего гормона (инсулина) или его некорректным взаимодействием с клетками организма], ее излишки активно проникают в стенку сосудов. Как следствие, в эндотелии накапливаются фруктоза и сорбитол, являющиеся конечными продуктами обмена глюкозы. Оба вещества плохо транспортируются через клеточные мембраны, поэтому в довольно больших количествах концентрируются в клетках эндотелия.
 Диабетическая ангиопатия – частое осложнение сахарного диабета
Диабетическая ангиопатия – частое осложнение сахарного диабета
Патологические изменения, связанные с пропитыванием эндотелия глюкозой и продуктами ее обмена:
- повышенная проницаемость и отечность сосудистой стенки;
- повышенное тромбообразование (активация процессов коагуляции);
- снижение выработки эндотелиального релаксирующего фактора, отвечающего за расслабление гладкой мускулатуры сосудов.
Формируется так называемая триада Вирхова, включающая повреждение эндотелия, замедление тока крови и избыточную гиперкоагуляцию (тромбообразование).
Риск развития диагностической ангиопатии при сахарном диабете индивидуален и напрямую зависит от корректности проводимой терапии, приверженности пациента к лечению и выполнению рекомендаций по модификации образа жизни.
Патологические изменения вызывают гипоксию органов и тканей, кровоснабжаемых пораженными сосудами. Снижение концентрации кислорода – стимул для активной деятельности фибробластов (клеток, продуцирующих элементы соединительной ткани), что, в свою очередь, ведет к развитию атеросклероза.
Формы заболевания
В зависимости от калибра вовлеченных сосудов выявляются:
- микроангиопатия;
- макроангиопатия.
По преимущественной локализации патологического процесса выделяют несколько форм ангиопатии:
- ретинопатия – поражение сосудов сетчатки;
- нефропатия – вовлечение сосудов почек;
- энцефалопатия – изменение сосудов головного мозга;
- ангиопатия сосудов нижних конечностей;
- ангиопатия сосудов сердца.
 Диабетическая ангиопатия сосудов нижних конечностей
Диабетическая ангиопатия сосудов нижних конечностей
Симптомы
Симптомы диабетической ангиопатии разнятся в зависимости от локализации патологического процесса.
Признаки ретинопатии появляются в среднем через 3 года после подтверждения диагноза. В течение последующих 20 лет симптомы поражения сосудов сетчатки отмечаются практически у 100% носителей диагноза «сахарный диабет». Это:
- снижение остроты зрения вплоть до полной слепоты в тяжелых случаях;
- искажение очертаний предметов, неспособность различать мелкие детали;
- «пелена» и мелькание «мушек» перед глазами;
- световые пятна, полосы, искры;
- в случае кровоизлияния в стекловидное тело (в норме – прозрачное) появляется плавающее темное пятно перед глазами, иногда несколько.
 Диабетическая ангиопатия сосудов сетчатки проявляется ухудшением зрения вплоть до слепоты
Диабетическая ангиопатия сосудов сетчатки проявляется ухудшением зрения вплоть до слепоты
Диабетической ретинопатии присущ ряд офтальмологических симптомов, выявляемых при инструментальном исследовании. Характерна ранняя манифестация данных признаков патологического состояния, в то время как ретинопатия еще протекает бессимптомно и пациент не предъявляет активных жалоб:
- суженные, извитые, деформированные артерии, иногда с микроаневризмами;
- точечные кровоизлияния в центральной зоне сетчатки;
- извитые, кровенаполненные, застойные вены;
- отек сетчатки;
- кровоизлияния в толще стекловидного тела.
Органами-мишенями при ангиопатии чаще всего являются головной мозг, почки, орган зрения, сердце и нижние конечности.
Нефропатия обычно формируется у лиц с длительным стажем диабета, на фоне тяжелого течения или некорректного лечения основного заболевания. Симптомы повреждения сосудов почек:
- отеки, преимущественно на лице, в утренние часы;
- артериальная гипертензия;
- тошнота, головокружение, сонливость;
- изменение лабораторных показателей – протеинурия (белок, определяемый в общем анализе мочи), обусловленная повреждением почечного фильтра, который начинает пропускать крупные молекулы белка, в норме не фильтрующиеся.
Диабетическая энцефалопатия развивается крайне медленно. Изначально пациенты предъявляют жалобы на чувство «несвежей» головы, нарушение цикла «сон – бодрствование» (дневная сонливость и бессонница в ночное время), трудности при засыпании и пробуждении, нарушение запоминания, частые эпизоды головных болей, головокружений, нарушение концентрации внимания.
 Для диабетической энцефалопатии характерно чувство «несвежей» головы, нарушения сна, частые головные боли
Для диабетической энцефалопатии характерно чувство «несвежей» головы, нарушения сна, частые головные боли
При дальнейшем прогрессировании появляются следующие симптомы:
- шаткость походки;
- нарушение координации;
- недостаточность конвергенции;
- формирование патологических рефлексов.
Для диабетического поражения сосудов сердца характерны такие проявления:
- сжимающие, давящие, жгучие боли стенокардического характера за грудиной с иррадиацией под лопатку, в левую руку, левую половину нижней челюсти, шеи, в эпигастрий на высоте физической или психоэмоциональной нагрузки;
- нарушения сердечного ритма;
- урежение или учащение частоты сердечных сокращений;
- нарушение сократительной функции сердечной мышцы [одышка при нагрузке и (в тяжелых случаях) в покое, отеки, боль и тяжесть в правом подреберье и т. д.].
 Диабетическое поражение сосудов сердца проявляется давящими и сжмающими болями за грудиной
Диабетическое поражение сосудов сердца проявляется давящими и сжмающими болями за грудиной
Ангиопатия сосудов нижних конечностей считается одним из серьезнейших осложнений диабета и проявляется целым рядом характерных признаков. В их числе:
- онемение, похолодание конечностей;
- ощущение ползанья мурашек;
- отсутствие или значительное снижение силы пульса на тыльной стороне стопы;
- болезненность мышц, особенно икроножных (как в покое, так и при нагрузке);
- судороги;
- редкость или полное выпадение волосяного покрова;
- чувство слабости и болезненные ощущения, возникающие при ходьбе (различной интенсивности);
- дистрофические изменения кожи (сухость, пигментация, синюшное окрашивание, шелушения);
- безболезненные трофические язвы, чаще локализующиеся на стопах, в области лодыжек.
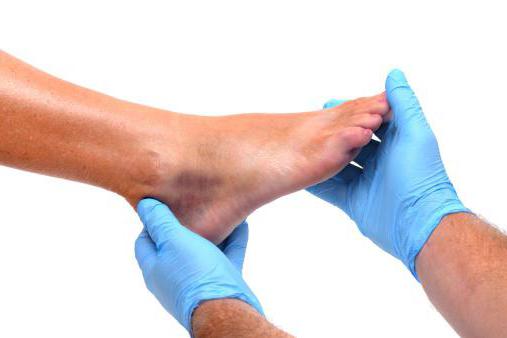
 Диабетическая стопа при диабете
Диабетическая стопа при диабете
На поздних стадиях ангиопатии нижних конечностей формируются так называемые диабетические стопы, для которых характерны изменение формы и цвета ногтей, сухость кожи стоп с трещинами и натоптышами, деформация первого пальца стопы.
Читайте также:
В помощь диабетикам: 7 полезных веществ
Почему организм теряет жидкость: 14 причин обезвоживания
6 признаков гипогликемии
Диагностика
Диагностика диабетической ангиопатии производится с помощью как лабораторных, так и инструментальных методов исследования.
Больший риск развития диабетической ангиопатии имеют лица, страдающие диабетом I типа (инсулинозависимым).
Лабораторные методы:
- определение концентрации глюкозы крови;
- общий анализ мочи (выявляются протеинурия, ацетонурия, глюкозурия);
- тест толерантности к глюкозе;
- определение остаточного азота, мочевины, креатинина крови (показатели нарушения функции почек);
- определение скорости клубочковой фильтрации, СКФ (основной маркер нарушения выделительной функции почек).
 Анализ крови на сахар – один из лабораторных методов диагностики диабетической ангиопатии
Анализ крови на сахар – один из лабораторных методов диагностики диабетической ангиопатии
Необходимые инструментальные методы исследования:
- осмотр глазного дна;
- УЗИ сердца, почек;
- ЭКГ;
- ангиография (при необходимости);
- допплеровское исследование сосудов нижних конечностей, почек;
- компьютерная или магнитно-резонансная томография головного мозга.
Помимо прочего, необходимы консультации офтальмолога, невролога, сосудистого хирурга, кардиолога.
Лечение
В первую очередь требуется лечение основного заболевания, повлекшего развитие ангиопатии, – сахарного диабета. В зависимости от типа диабета, степени выраженности симптомов и наличия осложнений применяют либо таблетированные сахароснижающие препараты, либо препараты инсулина.
 Лечение диабетической ангиопатии в первую очередь предполагает терапию основного заболевания – сахарного диабета
Лечение диабетической ангиопатии в первую очередь предполагает терапию основного заболевания – сахарного диабета
Фармакотерапия непосредственно ангиопатии многокомпонентная, проводится с помощью следующих средств:
- ангиопротекторы;
- спазмолитические препараты;
- препараты, улучшающие микроциркуляцию;
- ноотропные средства;
- антиагреганты;
- антикоагулянты;
- стимуляторы обмена;
- гиполипидемические средства;
- ингибиторы альдозоредуктазы; и др.
По требованию пациентам назначаются нитраты, гипотензивные средства, диуретики, препараты, урежающие ЧСС, антиаритмические средства, корректоры нарушений мозгового кровообращения, биогенные стимуляторы и пр.
Возможные осложнения и последствия
Диабетическая ангиопатия может вызывать серьезные осложнения:
- гангрена нижних конечностей;
- полная или частичная потеря зрения;
- острая или хроническая почечная недостаточность;
- инфаркт миокарда;
- острое нарушение мозгового кровообращения.
В той или иной степени повреждение сосудов (диабетическая ангиопатия) отмечается у 9 из 10 носителей сахарного диабета.
Прогноз
Прогноз при диабетической ангиопатии условно благоприятный: при своевременной диагностике и адекватной терапии прогрессирование патологического процесса можно существенно замедлить или полностью остановить, трудоспособность и социальная активность в этом случае не страдают.
Риск развития поражения сосудов индивидуален и напрямую зависит от корректности проводимой терапии, приверженности пациента к лечению и выполнению рекомендаций по модификации образа жизни.
Профилактика
Профилактические мероприятия состоят в следующем:
- Обязательное соблюдение пищевых рекомендаций, диета.
- Регулярный контроль уровня глюкозы крови.
- Систематические профилактические осмотры с обязательным посещением окулиста, невролога, кардиолога.
- Выполнение дозированных физических нагрузок.
- Отказ от курения, злоупотребления алкоголем.
- Тщательный уход за кожей нижних конечностей.
Информация является обобщенной и предоставляется в ознакомительных целях. При первых признаках болезни обратитесь к врачу. Самолечение опасно для здоровья!
Источник
- 22 Июня, 2018
- Кардиология
- Анатолий Иванов
Первичные симптомы заболевания сосудов могут проявиться сниженной температурой нижних конечностей, слабым пульсом или полным его отсутствием на ногах. При этом кожа будет сухой, местами могут наблюдаться покраснения или синюшный цвет, ишемическая отечность. На поврежденной коже происходит выпадение волос.
Ангиопатия диабетическая представляет собой заболевание, повреждающее сосуды нижних конечностей и возникающее в результате сахарного диабета.
Причины возникновения
Причины возникновения данного заболевания кроются в нарушениях, которые происходят в обмене веществ. Эти нарушения вызваны изменениями сосудов, возникающими при сахарном диабете.
Помимо этого, причины возникновения могут зависеть от некоторых иных факторов, таких как:
- Нарушение в обмене липидов и мукопротеидов. Это оказывает влияние на сосудистую систему.
- Тяжесть и степень сахарного диабета, длительность заболевания.
- Вторичный диабет, которому предшествовала травма поджелудочной железы, панкреатит, ее полная или частичная ампутация, увеличивает вероятность возникновения ангиопатии диабетической в несколько раз.
- Наследственная предрасположенность.
- Нарушения в обмене веществ.
- Наследственные эндокринные патологии.
Симптомы заболевания
Если рассматривать характер поражения сосудов, то можно выделить:
- Микроангиопатию. Изменения происходят в капиллярах.
- Макроангиопатию. Изменения затрагивают артериальную и венозную систему.
Симптомы диабетической ангиопатии (что это такое, теперь понятно) напрямую зависят от того, какие именно сосуды подверглись повреждению. Патологии могут быть подвержены почки, сетчатка глаз, капилляры сердца, коронарные артерии, сосуды нижних конечностей, сосуды головного мозга. Характерными для диабетической ангиопатии являются следующие симптомы:
- Боли, которые сопровождаются хромотой или судорогой.
- Онемение конечностей, ощущение холода, возникновение мурашек по коже.
- Истончение кожных покровов на ногах. Происходит вследствие дефицита питательных веществ и кислорода.
- Трофические язвы и нагноения, которые поражают костную и мышечную ткань. Подобные изменения происходят при диабете на конечной стадии дистрофии. Каждая незначительная травма или ушиб способны привести к образованию язвы, которая не заживает и часто, в результате сниженного иммунитета, инфицируется. В том случае, если диабет имеет декомпенсированную форму, возможно развитие гангрены стопы. Гангрена является очень тяжелым заболеванием, которое лечится исключительно хирургическим путем.
Если у больного появились симптомы диабетической ангиопатии, то это свидетельствует о том, что началось серьезное нарушение трофики надкостницы и мягких тканей. Приостановить заболевание на его первой стадии и избежать серьезных патологий позволит своевременное начало лечения.
Ангиопатия сетчатки глаз
Ангиопатия глаз является одним из возможных осложнений, которые развиваются при сахарном диабете. Медики различают две формы такого заболевания – макроангиопатию и микроангиопатию. При микроангиопатии изменениям подвергаются мелкие сосуды, расположенные в глазах. Микроангиопатия становится причиной незначительных кровотечений и нарушений в кровотоке. При макроангиопатии происходит поражение крупных сосудов глаз. Если заболевание протекает в тяжелой форме, нарушается трофика тканей, происходит снижение остроты зрения, возникают кровотечения.
Ангиопатия при сахарном диабете встречается в основном у пожилых людей. Стоит отдельно отметить, что в последнее время это заболевание стало поражать и людей более молодого возраста. Если пренебрегать соблюдением рекомендаций врача и отказываться от медикаментозного лечения, то может развиться патология глазных сосудов. В результате отека стенок капилляров происходит сужение просвета сосуда. Такое изменение может повлечь нарушения трофики глаз. Окулист при осмотре может обнаружить пятна желтоватого цвета в месте, где выходит глазной нерв, заметны множественные кровоизлияния. Все это может повлиять на остроту зрения.
Симптоматика
К симптомам, сопровождающим сосудистую патологию при диабете, можно отнести:
- Частичное исчезновение или помутнение зрения.
- Вспышки и мелькание ярких пятен перед глазами.
- Прогрессирующую близорукость.
- Кровоизлияния в полости носа.
Если возникла диабетическая ангиопатия глаз, то требуется срочное медицинское вмешательство. В первую очередь оно направлено на лечение основного заболевания, то есть сахарного диабета. Предупредить подобную патологию полностью невозможно, однако диета и активный образ жизни, а также соблюдение рекомендаций врача позволит избежать полной потери зрения.
Диабетическая ангиопатия нижних конечностей
Лечение должно быть своевременным. Основной причиной подобного патологического состояния является значительное нарушение в обменных процессах организма. Связано оно с недостатком гормона инсулина. Заболевание проявляется поражением сосудов нижних конечностей – от мелких капилляров до крупных артерий. На стенке внутри сосуда появляются наросты, похожие на бляшки при атеросклерозе. Объясняется это тем, что сахарный диабет создает благоприятные условия для возникновения смежных заболеваний. На ранних этапах своего развития ангиопатия схожа с облитерирующим эндартериитом, но различия все-таки имеются. К ним можно отнести:
- С разной интенсивностью проявляется полиневрит. В этом случае может наблюдаться гиперчувствительность и жжение всей стопы или небольшого ее участка.
- Сохраняется пульсация периферических артерий, даже если присутствует отягощенная форма и уже образовались трофические язы и гангрена пальцев.
- Ангиопатия может сочетаться с ретинопатией и нефропатией.
Чаще всего заболеванию подвергается подколенная артерия с ее ответвлениями. В отличие от облитерирующего атеросклероза, при ангиопатии возможно развитие гангренозного повреждения.
Если диагностировать диабетическую микроангиопатию нижних конечностей на ее ранних сроках, когда только начинается нарушение кровообращения, то имеется возможность избежать возникновения тяжелых осложнений.
Стадии
Течение ангиопатии в зависимости от степени поражения сосудов принято делить на шесть стадий:
- На нулевой стадии больной не имеет конкретных жалоб, и лишь детальное обследование способно выявить дегенеративные изменения сосудов.
- Первая стадия характеризуется появлением бледности кожи, возможно возникновение язвенных ранок на нижних конечностях. Выраженные болевые ощущения отсутствуют.
- Второй стадии присущи более глубокие язвенные поражения. Они могут затрагивать мышечный слой на всю его глубину и доходить до кости. Больной испытывает ярко выраженную боль.
- На третьей стадии по краям изъязвлений развивается некроз тканей. Омертвление сопровождают: сильное покраснение, отеки, гнойные абсцессы, флегмоны, воспаление костной ткани.
- Некротическому поражению подвергаются пальцы и стопа.
- Пятая стадия. Некротическим поражением охвачена вся стопа. В качестве эффективного способа лечения показано хирургическое вмешательство с применением ампутации.
Выше мы рассмотрели патогенез диабетической ангиопатии. Теперь перейдем к диагностике.
Диагностирование
Не стоит халатно относиться к исследованиям, которые назначает врач, ведь трофические поражения сетчатки, почек, сердца и других органов могут повлечь серьезные осложнения. Немаловажными являются не только анализа крови и мочи, но и проверка функциональности органов, которые больше всего подвержены воздействию диабетической ангиопатии.
Для того чтобы подтвердить диагноз, потребуется сдать следующие анализы:
- Анализ крови на остаточный азот. Превышение нормального уровня в 14-28 ммоль/литр свидетельствует о нарушениях в работе мочевыделительной системы. Самыми информативными являются показатели мочевины, креатинина. Если они превышают норму, то можно говорить о проблемах с почками.
- Анализ мочи на содержание белка, глюкозы, кетоновых тел, микроглобулина. Постепенное увеличение этих показателей говорит о прогрессирующем заболевании почек.
- Анализ на определение спектра липидов в крови. Уровень холестерина и липопротеидов при диабетической ангиопатии нижних конечностей (симптомы рассмотрели выше) значительно повышается.
Инструментальные методы исследования
Если рассматривать инструментальные исследования, то наиболее эффективными при диагностике являются:
- Проведение комплексного осмотра у офтальмолога.
- Электрокардиография, коронароангиография, эхокардиография.
- Артериография и допплерография ног.
- УЗИ почек.
Лечение заболевания
При диагностировании диабетической ангиопатии нижних конечностей лечение должно быть незамедлительным. В первую очередь показана терапия основного заболевания, то есть сахарного диабета. Если состояние пациента слишком запущенное, то целесообразнее проводить лечение симптоматики и осложнений. К примеру, ретинопатию лечат посредством фотокоагуляции: разрастающиеся сосуды точечно прижигают. Такая процедура позволяет продлить жизнь пациента примерно на 10-15 лет. Дополнительно используется медикаментозное лечение: парабульбарное введение кортикостероидов, интравитреальное введение препаратов, которые угнетают разветвление сосудов.
Если наблюдается тяжелое поражение почек, то больному назначают гемодиализ.
Если осложнений избежать не удалось и возникла гангрена, то больному показано хирургическое вмешательство – ампутация пораженной конечности.
При ангиопатии нижних конечностей при сахарном диабете лечение в своей основе предполагает нормализацию уровня сахара в крови. При патологии второй стадии показано медикаментозное лечение, которое нормализует кровоток, укрепляет сосуды, улучшает трофику тканей.
Следует помнить, что лекарственные препараты, которые понижают уровень сахара, необходимо принимать, постоянно контролируя уровень глюкозы и ферменты печени. Немаловажной при лечении является диета. Режим и правильный рацион питания позволит поддерживать нормальный уровень сахара в составе крови.
Тремя ключевыми направлениями санации патологий сосудов, если наблюдаются отклонения в обмене веществ:
- Контроль уровня контринсулярных гормонов, аутоаллергенов. Требуется с целью недопущения их гипервыработки.
- Восстановление и нормализация обмена веществ.
- Терапия при помощи препаратов, позволяющих восстановить нервно-сосудистую регуляцию, укрепить стенки сосудов, нормализовать свертываемость крови.
Именно таким способом должна быть спланирована терапия диабетической ангиопатии конечностей (нижних конечностей).
Медикаменты
Основная роль в нормализации обмена веществ отведена медикаментам, которые снижают в крови содержание глюкозы. К таким препаратам относятся инсулиносодержащие средства с пролонгированным действием и медикаменты для перорального приема. Параллельно с ними рекомендован прием витаминов групп B и Р. Они поддерживают функцию печени, нормализуют обменные процессы, укрепляют сосуды, улучшают кровоток.
Хороший результат показывают также анаболические стероиды, нормализующие белковый обмен и тормозящие активность глюкортикоидов. К следующей категории используемых препаратов относятся средства, которые улучшают проницаемость стенок сосудов, улучшают рассасывание возникших кровоизлияний.
Физиопроцедуры
Помимо медикаментозного лечения, используются физиопроцедуры, например электрофорез с новокаиновым раствором или гепарином, физические упражнения и массаж.
Трофические язвы лечат местно, при помощи антисептических повязок, мази Вишневского, инсулина. Показано также внутривенное введение препаратов, заменяющих кровь. Иногда возможно проведение пластических операций на артериях, что позволяет восстановить кровоток.
Заключение
Если в качестве осложнения возникает сухая гангрена, то врачи предпринимают возможные действия по предотвращению ее перехода во влажную форму. Если же этого избежать не удалось, некроз распространяется, а пациент испытывает сильную боль, то принимается решение об ампутации конечности немного выше места поражения.
Естественно, в рамках одной статьи невозможно рассказать подробно, что в себя включает лечение диабетической ангиопатии. Однако надеемся, что общую информацию о терапии данного недуга нам удалось донести до читателя.
Источник
