Течение сахарного диабета 1 степени
Статья из монографии “Сахарный диабет: от ребёнка до взрослого”.
Сахарный диабет 1-го типа (СД 1) – заболевание, развивающееся преимущественно у детей и лиц молодого возраста, связанное с дефектом секреции инсулина и склонностью к кетоацидозу, требующее обязательной инсулинзаместительной терапии для достижения компенсации состояния углеводного обмена. Последнее положение явилось основой для возникновения термина инсулинзависимый сахарный диабет.
Поскольку при других клинических типах сахарного диабета также могут использоваться препараты инсулина при соответствующих показаниях, данный термин является некорректным.
Больные сахарным диабетом 1-го типа составляют 5-10% всех больных диабетом. Согласно международным данным, при сахарном диабете 1-го типа деструкция инсулинпродуцирующих β-клеток обычно является аутоиммунным процессом у лиц с соответствующей генетической предрасположенностью. Около 5% лиц, страдающих СД 1, имеют неаутоиммунную (идиопатическую) форму заболевания. Преимущественно это лица азиатского и африканского происхождения. Они склонны к развитию кетоацидоза, но, ни один из обычных маркеров аутоиммунного процесса у них не выявляется.
С точки зрения патологической физиологии формирования сахарного диабета 1-го типа, в 80-х годах ХХ века Дж. Эйзенбартом была сформулирована концепция его стадийности:
- Стадия генетической предрасположенности.
- Провоцирующее событие.
- Стадия явных иммунологических аномалий (развитие смешанной аутоиммунной реакции против панкреатических островков, опосредованной как аутореактивными CD8-лимфоцитами, так и циркулирующими антителами, с формированием прогрессирующего инсулита).
- Стадия латентного диабета (с нормальным уровнем глюкозы натощак и выявляемого нагрузочными пробами).
- Явный диабет (характерные клинические признаки заболевания).
- Терминальный диабет (с высокой потребностью в препаратах инсулина, признаками микроангиопатий, отрицательными или слабоположительными аутоиммунными тестами вследствие полной гибели β-клеток).
На рис. 2.1 представлена смена фаз заболевания в зависимости от состояния пула β-клеток по данным IDF (2007), основанным на вышеизложенной концепции Дж. Эйзенбарта.
Рис. 2.1. Зависимость фаз СД 1 от состояния пула β-клеток (IDF, 2007, согласно концепции Дж. Эйзенбарта)
В качестве триггерных факторов наиболее часто выступают различные инфекционные агенты, такие как вирусы Коксаки, ECHO, краснухи, простого герпеса, цитомегаловируса. Общепризнанным является факт дебютирования сахарного диабета при поражении около 90% клеток поджелудочной железы.
Таким образом, в клиническом течении сахарного диабета 1-го типа на современном этапе (IDF, ISPAD, 2007-2008) выделяют такие фазы:
- доклинический диабет;
- дебют СД;
- частичная ремиссия («медовый месяц»);
- хроническая фаза пожизненной зависимости от применения препаратов инсулина.
Очевидно, что доклинический диабет соответствует стадиям генетической предрасположенности, влияния провоцирующего события, стадии явных иммунологических аномалий и латентного СД на ранних фазах. Дебют сахарного диабета, частичная ремиссия и хроническая фаза соответствуют стадии явного диабета (в том числе и латентного на поздних стадиях). Длительное хроническое прогрессирующее течение заболевания соответствует стадии терминального диабета.
Доклинический сахарный диабет 1-го типа
Фаза доклинического СД может длиться месяцы или даже годы, предшествуя клиническому дебюту заболевания. В качестве маркеров аутоиммунного поражения β-клеток могут быть определены следующие показатели:
- Антитела к островковым клеткам.
- Антитела к глутаматдекарбоксилазе.
- Антитела к тирозинфосфатазе.
- Аутоантитела к инсулину.
- Генетические маркеры HLA-генотипа, INS-генотипа.
- Снижение скорости высвобождения инсулина в ответ на внутривенный (в/в) тест толерантности к глюкозе.
Риск прогрессирования сахарного диабета 1-го типа определяется наличием следующих HLA-генотипов:
- HLA DR3-DQA1*0501-DQB1* 0201 (поддерживающий генотип);
- HLA DR4-DQA1*0301-DQB1* 0302 (поддерживающий генотип);
- HLA DR2-DQA1*0102-DQB1* 0602 (протективный генотип).
Лица с позитивным результатом скрининга на СД должны регистрироваться в интернациональной сети исследования сахарного диабета и быть предупреждены о высоком риске дебютирования заболевания (ADA, 2006).
Дебют сахарного диабета 1-го типа
В результате формирования тотального инсулинодефицита наступает фаза дебюта сахарного диабета 1-го типа. Учитывая наличие доклинической фазы, корректнее говорить о клиническом дебюте заболевания.
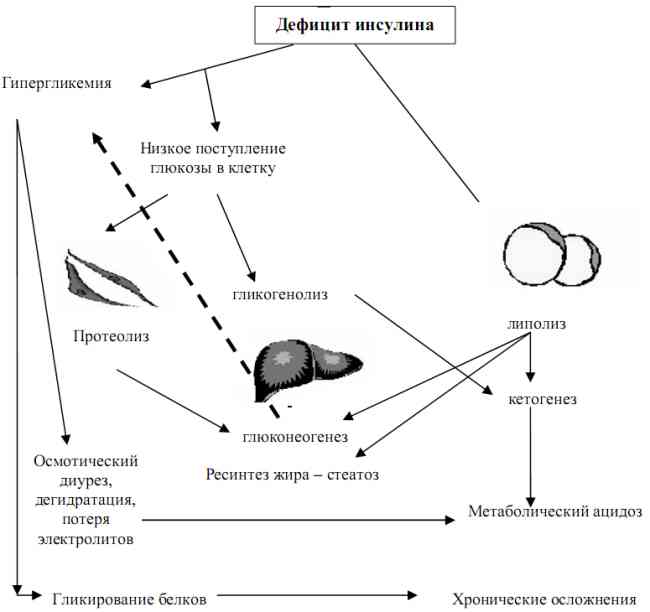
Основы формирования нарушений представлены на рис. 2.2 и тезисно сводятся к следующему:
- дефицит инсулина;
- гипергликемия / низкое поступление глюкозы в клетку;
- снижение потребления глюкозы мышечными клетками с последующим протеолизом и захватом аминокислот печенью с целью превращения в глюкозу (глюконеогенез);
- липолиз с нарушением превращения триглицеридов, ведущий к повышению выброса свободных жирных кислот (СЖК) с ресинтезом липидов в печени и кетогенезом (через ацетил-КоА);
- редуцирование захвата глюкозы печенью, гликогенолиз, продукция кетоновых тел (через пировиноградную кислоту (ПВК)).
Рис. 2.2. Эффекты инсулинодефицита при СД 1
Таким образом, клиническая картина нарушений при явном (клинически значимом) сахарном диабете 1-го типа является следствием приведенных нарушений. Несмотря на классическое острое начало заболевания, сахарный диабет 1-го типа имеет длительный скрытый период, который может продолжаться в течение многих лет.
Согласно данным G. S. Eisenbarth (1989), выделяют шесть стадий этого процесса.
I стадия – генетическая предрасположенность, которая реализуется менее чем у половины однояйцевых близнецов и у 2-5% сибсов. Большое значение придается наличию антигенов HLA, особонно II класса (DR 3, DR 4, DQ). При этом риск развития сахарного диабета 1-го типа возрастает многократно.
II стадия – гипотетический триггерный фактор (вирусная инфекция, стресс, характер питания, химические факторы).
III стадия – иммунные нарушения при сохранении нормальной секреции инсулина. Определяют иммунологические маркеры СД 1: аутоантитела к антигенам β-клеток (ICA), инсулину (IAA), глутаматдекарбоксилазе (GAD), тирозинфосфатазе островковых клеток (IA2α, IA2β).
IV стадия – выраженные иммунные нарушения, прогрессирующее снижение секреции инсулина вследствие развивающегося инсулина при нормальном уровне глюкозы в крови.
V стадия – клиническая манифестация, которая развивается после гибели 80- 90% массы β-клеток. При этом сохраняется остаточная секреция С-пептида.
VI стадия – полная деструкция β-клеток.
Дебют сахарного диабета 1-го типа варьирует от неинтенсивных форм до тяжелой дегидратации и диабетического кетоацидоза. Достаточно часто первые симптомы заболевания ошибочно принимают за иную патологию, что ведет к диагностированию СД, когда пациент находится уже в крайне тяжелом состоянии.
Неинтенсивный дебют сахарного диабета 1-го типа характеризуется:
- дебютом энуреза, который может ошибочно расцениваться как проявление инфекции мочевыводящих путей;
- вагинальным кандидозом, особенно в пубертатном и препубертатном возрасте;
- рвотой, которая может быть ошибочно принята как симптом гастроэнтерит;
- хронической потерей массы тела или плохим ее набором;
- раздражительностью и снижением школьной успеваемости;
- рецидивирующими инфекциями кожи.
Интенсивный дебют заболевания характеризуется наличием тяжелых форм классических клинических проявлений СД:
- тяжелой дегидратации;
- частой рвоты;
- пролонгированной полиурии, усугубляющейся проявлениями дегидратации;
- потери массы тела вследствие потери жидкости, мышечной и жировой массы;
- наличием ацетона в выдыхаемом воздухе;
- диабетического рубеоза щек на фоне кетоацидоза;
- гипервентиляции на фоне диабетического кетоацидоза в виде высокой частоты и большой амплитуды дыханий (дыхание типа Куссмауля);
- нарушения сознания;
- шока (частый пульс, обедненная периферическая циркуляция с периферическим цианозом);
- артериальной гипотензии (поздний и редко встречающийся у детей признак).
Степень выраженности клинических проявлений заболевания зависит от возраста, дебюта и стадии в период выявления.
В семьях детей, больных сахарным диабетом 1-го типа, имеет место эффект накопления генов и отмечается «синдром упрежения»: сахарный диабет развивается в более молодом возрасте, чем у родителей, и протекает тяжелее. В последнее время число больных сахарным диабетом 1-го типа растет преимущественно за счет детей до 5 лет.
Так называемое омоложение СД 1, то есть тенденция к более высокой частоте заболевания детей в раннем возрасте, прослеживается и по данным эндокринологического отделения Областной детской клинической больницы г. Харькова. Так, за последние 7 лет заболеваемость СД возросла в 4 раза преимущественно за счет дебюта в раннем возрасте.
Особенностью дебюта заболевания у грудных детей и детей раннего возраста является интенсивное начало заболевания с формированием диабетического кетоацидоза и сопутствующего синдрома мальабсорбции.
У грудных детей имеет место краткосрочный продромальный период в виде прогрессирующей дистрофии на фоне сохраненного аппетита с последующим присоединением инфекции, формированием токсико-септического и коматозного состояния.
В дебюте заболевания у взрослых, когда диабет уже диагностирован, но сахарный диабет 2-го типа не исключен, в пользу подтверждения сахарного диабета 1-го типа служит выявление следующих симптомов:
- наличие кетонурии, или
- потеря массы тела, или
- отсутствие у пациента признаков метаболического синдрома или других родственных заболеваний.
Частичная ремиссия («медовый месяц»)
«Медовый месяц» – кратковременный период течения сахарного диабета 1-го типа в начале заболевания, когда снижается потребность в инсулине. Данная фаза СД 1 обусловлена тем, что повышенный уровень глюкозы в крови индуцирует последние резервы β-клеток с выделением субадекватного количества инсулина. На этом этапе течения заболевания около 80% детей и подростков, больных СД 1, нуждаются в существенном снижении дозы вводимых препаратов инсулина. Известны случаи, когда потребность в инсулине в этой фазе составляла 0,5-0,25 ЕД инсулина в сутки.
Критерии фазы частичной ремиссии неконкретны. Наиболее часто она диагностируется при снижении потребности в препаратах инсулина менее 0,5 ЕД/кг/сут при уровне HbA1c < 7 %.
Фаза частичной ремиссии длится от нескольких дней до нескольких месяцев, что зависит от состояния поджелудочной железы конкретного индивидуума. В течение этой фазы уровень глюкозы крови часто стабилизируется на нормальных значениях, несмотря на нарушения диеты и режима физических нагрузок.
Указанная особенность этой фазы ведет к тому, что многие взрослые пациенты и родители заболевших детей отказываются от инъекций препарата по причине «удовлетворительного состояния и хорошего самочувствия», что ведет к возникновению нового эпизода декомпенсации заболевания. Такая ситуация требует проведения обязательной разъяснительной работы. Пациентам и их родителям необходимо объяснить, что фаза ремиссии со снижением дозы инсулина является временной, а введение препарата не только не оказывает повреждающего действия на инсулярный аппарат, но является крайне необходимым для предотвращения тяжелой декомпенсации. Имеются данные, что кетоацидоз в дебюте заболевания существенно снижает вероятность возникновения фазы частичной ремиссии и сокращает ее длительность.
Хроническая фаза пожизненной зависимости от применения препаратов инсулина
Прогрессирование заболевания от фазы частичной ремиссии до хронической пожизненной зависимости от препаратов инсулина обусловлено постепенным снижением функции остаточных β-клеток, особенно на фоне интеркуррентных заболеваний, требующих для компенсации состояния повышенного инсулинообеспечения.
Данная фаза характеризуется отрицательными или слабоположительными аутоиммунными тестами на аутоиммунитет вследствие полной гибели β-клеток, неспособных генерировать С-пептид. При этом иммунореактивный инсулин внепанкреатического и экзогенного происхождения может обнаруживаться в крови. В среднем обычно полное исчезновение β-клеток происходит в течение 3,5-5 лет. Хроническая гипергликемия в сочетании с гликированием белков ведут к формированию микро- и макрососудистых осложнений заболевания.
В целом, хроническая фаза сахарного диабета у детей и подростков протекает аналогично таковой у взрослых, хотя имеют место некоторые особенности. Следует остановиться на таком феномене, хорошо известном детским эндокринологам, как лабильность течения заболевания. Основа этого феномена заключается в особенностях иммунной системы ребенка. Аутоантитела, стимулирующие инсулиновый рецептор, способны вызывать гипогликемический эффект вследствие инсулиномиметического действия на клетки-мишени.
Подростковый период является переходным периодом от ребенка до взрослого и характеризуется существенными биологическими и психосоциальными изменениями в организме, что ведет к лабильному течению заболевания с эпизодами гипо- и гипергликемий.
Психологический профиль подростков с сахарным диабетом 1-го типа характеризуется в большинстве случаев плохим метаболическим контролем вследствие нарушения режимов инсулинотерапии, несоблюдением принципов самоконтроля, склонностью к девиантному поведению с употреблением спиртных напитков, табакокурением, использованием наркотических веществ. Даже при адекватном соблюдении рекомендаций стиль жизни подростка изменяется вследствие активных физических и психоэмоциональных нагрузок, связанных с обучением и адаптацией к коллективу, началом активной половой жизни.
Гормональным обеспечением такого стиля жизни являются стрессовые реакции, реализующиеся посредством дополнительного выброса катехоламинов, адренокортикотропного гормона (АКТГ), кортизола, соматотропина (СТГ), пролактина, андрогенов, а также появления в организме хорионического гонадотропина и повышения концентрации прогестерона. Последние обладают прямым контринсулярным эффектом и снижают действие инсулина на периферии.
Так, «феномен утренней зари», проявляющийся повышением уровня глюкозы и потребности в инсулине в ранние утренние часы без эпизодов ночной гипогликемии, обусловлен ночным выбросом соматотропина.
Из монографии «Сахарный диабет: от ребенка до взрослого»
Сенаторова А.С., Караченцев Ю.И., Кравчун Н.А., Казаков А.В., Рига Е.А., Макеева Н.И., Чайченко Т.В.
ГУ «Институт проблем эндокринной патологии им. В.Я. Данилевского АМН Украины»
Харьковский национальный медицинский университет
Харьковская медицинская академия последипломного образования МЗ Украины
Контроль сахара в крови В зависимости от того, какой тип инсулинотерапии вы применяете: инъекции два раза в день, многократные ежедневные инъекции или инсулиновая помпа – вам может понадобиться контролировать уровень сахара в крови и записывать результаты, по крайней мере четыре раза в день, и как правило, чаще. Американская диабетическая ассоциация рекомендует определять уровень сахара в крови перед едой, перед сном, перед тренировкой или за рулем, и если вы подозреваете, что у вас низкий уровень сахара в крови. Тщательный контроль является единственным способом убедиться, что уровень сахара в крови остается в пределах вашего целевого диапазона. Обязательно мойте руки, прежде чем проверять уровень сахара в крови. Даже если вы принимаете инсулин и придерживаетесь строгой диеты, количество сахара в крови может непредсказуемо изменяться. С помощью вашей команды лечения диабета, вы узнаете, как изменяется уровень сахара в крови в ответ на употребление тех или иных продуктов питания, физическую активность, болезни, прием лекарственных препаратов, стресс, гормональные изменения и алкоголь. Непрерывный мониторинг уровня глюкозы – новейший способ контролировать уровень сахара в крови. Он может быть особенно полезен для предотвращения гипогликемии. Кроме того, было показано, что у людей старше 25 при использовании системы для непрерывного мониторинга уровня глюкозы отмечались более низкие уровни HbA1c. Устройство для непрерывного мониторинга уровня глюкозы прикрепляется к коже в области живота. С помощью тонкой иглы, которая вводится под кожу, устройство измеряет уровень глюкозы в крови через каждые несколько минут. Этот метод еще не является стандартным способом контроля уровня сахара в крови, поэтому не заменяет стандартные анализы крови, а, скорее, представляет собой дополнительный инструмент для некоторых людей. Здоровое питание и подсчет углеводных единиц в пище Вопреки распространенному мнению, нет такой вещи, как диета при сахарном диабете. Тем не менее, важно чтобы рацион питание состоял в основном из продуктов с низким содержанием жира, с высоким содержанием клетчатки, таких как:
Диетологи рекомендуют употреблять меньше продуктов животного происхождения и рафинированных углеводов, таких как белый хлеб и сладости, всем людям, даже не страдающим сахарным диабетом. Вам нужно узнать, как подсчитать количество углеводных единиц в продуктах, которые вы едите, чтобы вы могли ввести достаточное количество инсулина, позволяющего усвоить эти углеводы. Диетолог может помочь вам создать план питания, который соответствует вашим целям, пищевым предпочтениям и образу жизни. Физическая активность Каждый человек нуждается в регулярных аэробных упражнений, и люди, страдающие сахарным диабетом 1 типа, не являются исключением. Сначала необходимо получить разрешение врача, затем выбрать виды физической нагрузки, которые понравятся вам, такие как ходьба, плавание и езда на велосипеде. Сделайте физическую активность частью вашей повседневной жизни. Старайтесь заниматься по крайней мере 30 минут аэробными нагрузками большинство дней недели. Дети должны иметь по крайней мере час физической активности в день. Упражнения на гибкость и силовые тренировки также очень важны. Если вы не были активны некоторое время, начните тренироваться медленно и постепенно наращивайте интенсивность. Помните, что физическая активность снижает уровень сахара в крови, часто долгое время после того, как вы закончили занятия. Если вы начинаете новый вид деятельности, проверяйте уровень сахара в крови чаще, чем обычно, пока вы не поймете, как это влияет на активность уровень сахара в крови. Вам, возможно, потребуется корректировать частоту употребления пищи или дозу инсулина, чтобы компенсировать повышенную активность. При использовании инсулиновой помпы, вы можете установить временную базальную скорость, чтобы предотвратить снижение уровня сахара в крови. Попросите вашего врача показать вам, как это сделать. Различные ситуации Определенные жизненные обстоятельства требуют различных стратегий поведения.
Экспериментальные методы лечения
Трансплантация островковых клеток до сих пор требует использования препаратов для подавления иммунитета. И точно так же, как это было со своими собственными островковыми клетками, организм часто уничтожает пересаженные клетки, поэтому приходится вновь возвращаться к инъекциям инсулина. Кроме того, трудности с получением донорских островковых клеток препятствуют распространению метода. Исследователи разрабатывают новые способы защиты островковых клеток от иммунной системы, клинические испытания которых скоро могут быть начаты, например, инкапсулирование отдельных групп островковых клеток, или покрытие их «щитом», который защитит их от клеток иммунной системы, но позволит проникать крови и кислороду.
Признаки проблем Несмотря на все приложенные усилия, у вас иногда будут возникать проблемы с контролем над заболеванием. Некоторые осложнения сахарного диабета 1 типа, такие как гипогликемия, требуют оказания экстренной помощи. Низкий уровень сахара в крови (гипогликемия). Это состояние возникает, когда уровень сахара в крови падает ниже вашего целевого диапазона значений. Спросите своего врача, что считать низким уровнем сахара в крови для вас. Уровень сахара в крови может упасть по многим причинам, в том числе пропуск приема пищи, увеличение физической активности, инъекция большей, чем нужно, дозы инсулина. Изучите симптомы гипогликемии, а также проверьте ваш уровень сахара в крови, если вы думаете, что у вас гипогликемия. Если есть сомнения, всегда лучше проконтролировать уровень сахара. Ранние признаки гипогликемии включают:
Если гипогликемия сохраняется, могут появиться симптомы, которые иногда могут быть ошибочно приняты за алкогольное опьянение у подростков и взрослых:
Если гипогликемия развивается в ночное время, вы можете проснуться в мокрой от пота пижаме или с головной болью. Из-за так называемого ребаунд-эффекта (rebound effect), ночная гипогликемия может привести к значительному повышению уровня сахара в крови утром. Если у вас низкий уровень сахара в крови:
Употребляйте углеводы с жирами, например, арахисовое масло с крекерами, чтобы стабилизировать уровень сахара в крови. Если быстро измерить уровень сахара в крови не получается, сначала устраните гипогликемию, а затем измерьте уровень сахара. Всегда носите с собой источник быстрых углеводов с собой. При отсутствии лечения низкий уровень сахара в крови может привести к потере сознание. Если это произойдет, вам может потребоваться экстренное введение глюкагона – гормона, который стимулирует выделение сахара в кровь. Убедитесь, что у вас всегда есть аварийный комплект глюкагона в наличии – дома, на работе, когда вы находитесь вне – и убедитесь, что срок его действия еще не истек. Отсутствие явных клинических признаков гипогликемии. Некоторые люди могут потерять способность ощущать, что уровень сахара в крови у них становится низким, поскольку у них исчезают явные клинические признаки гипогликемии. Организм перестает реагировать на низкий уровень сахара в крови с такими симптомами, как головокружение или головные боли. Чем чаще ваши эпизоды гипогликемии, тем больше вероятность, что ее клинические приступы постепенно будут исчезать. Хорошая новость заключается в том, что если вы можете избежать гипогликемического эпизода в течение нескольких недель, клинические симптомы начнут вновь появляться. Высокий уровень сахара в крови (гипергликемия). Уровень сахара в крови может повыситься по многим причинам, в том числе после погрешности в диете, из-за недостаточного количества введенного инсулина или болезни. Возможными симптомами являются:
Если вы подозреваете, что у вас гипергликемия, стоит проверить уровень сахара в крови. Вам, возможно, потребуется скорректировать свой план питания или лечения. Если ваш уровень сахара в крови выше, чем целевой диапазон, вам, вероятно, потребуется вводить «коррекционную дозу» – дополнительное количество инсулина с помощью шприца или инсулиновой помпы, чтобы снизить уровень сахара до нормальных для вас значений. Снижение уровня сахара происходит медленнее, чем подъем. Спросите у врача, через какой промежуток времени нужно повторно измерять уровень сахара. При использовании инсулиновой помпы, случайные высокие значения сахара в крови могут означать, что вам нужно изменить место положения помпы. Если уровень сахара в крови выше 240 мг / дл (13,3 ммоль / л), используйте тест-полоску для определения кетонов в моче. Не занимайтесь физическими упражнениями, если уровень сахара в крови выше 240 мг / дл или если в моче присутствуют кетоны. Если обнаруживаются следовые или небольшие количества кетонов в моче, старайтесь пить больше жидкости, чтобы вывести кетоны. Если уровень сахара в крови постоянно выше 300 мг / дл (16,7 ммоль / л), несмотря на введение коррекционной дозы инсулина, обратитесь к врачу или за неотложной медицинской помощью. Повышение содержания кетонов в моче (диабетический кетоацидоз). Если в ваши клетки не поступает глюкоза, они нуждаются в источнике энергии. В таком случае, организм начинает для получения энергии разрушать жиры, что сопровождается образованием токсичных кислот, известных как кетоны. Это состояние называется диабетическим кетоацидозом и является опасным для жизни. Его признаки включают в себя:
Если вы подозреваете, что у вас развился кетоацидоз, используйте тест-полоску для мочи для обнаружения кетонов. Если у вас большое количество кетонов в моче, обратитесь к врачу сразу же. Кроме того, обратитесь к врачу, если у вас несколько раз была рвота, и у вас есть кетоны в моче. Если вы страдаете сахарным диабетом 1 типа, вам придется следовать плану лечения круглые сутки. Это может быть очень трудно. Но поймите, что ваши усилия имеют смысл. Тщательный контроль сахарного диабета типа 1 позволяет снизить риск серьезных и даже опасных для жизни осложнений. Обратите внимание на следующие советы:
|
