Трещины на ногах при диабете фото
В этой статье вы узнаете:
Диабетическая стопа, или синдром диабетической стопы, это грозное позднее осложнение сахарного диабета. Данное заболевание объединяет в себе патологические нарушения периферической нервной системы, сосудистого русла и костей стопы, на фоне чего возможно развитие язвенно-некротических дефектов и гангрены конечностей. Диабетическая стопа – основная причина ампутаций у людей трудоспособного возраста.

Пациенты с сахарным диабетом входят в группу риска развития данного заболевания, если у них уже диагностировано:
- нарушение периферической чувствительности вне зависимости от причины;
- заболевания периферических артерий со снижением кровотока;
- деформации стоп.
Также в группу риска входят:
- слепые и слабовидящие;
- одинокие пациенты и лица старческого возраста;
- злоупотребляющие алкоголем и курильщики.
Основной причиной развития диабетического синдрома является длительная гипергликемия, которая приводит к гибели нервных волокон. Чем тоньше и длиннее нервное окончание, тем быстрее оно поражается. Поэтому в первую очередь нарушаются самые мелкие и тонкие нервы, отвечающие за чувствительность кожи стоп.

Параллельно большое количество глюкозы крови влияет на состояние стенок сосудов, что может приводить к сужению крупных сосудов и полной закупорке мелких.
Данные изменения приводят к тому, что все органы, а также системы получают меньше крови, а значит и кислорода. Также нарушается слаженная работа организма за счет поражения нервной системы. Учитывая, что именно на стопы приходится наибольшая физическая нагрузка, именно они являются областью повышенного риска травматизации и формирования язв.
Таким образом, выделяют клинические формы диабетической стопы:
- Нейропатическая форма (преимущественно поражается нервная ткань):
— трофическая язва стопы;
— диабетическая остеоартропатия.
- Ишемическая форма (преимущественно поражается сосудистое русло).
- Нейроишемическая форма (поражены и нервы, и сосуды).
 Повреждение нервов и начало развития диабетической стопы
Повреждение нервов и начало развития диабетической стопы
Диабетическая остеоартропатия (артропатия Шарко, ДОАП) – это относительно безболевое, прогрессирующее, деструктивное поражение одного или нескольких суставов, сопровождающееся неврологическим дефицитом.
В свою очередь выделяют следующие стадии остеоарропатии диабетической стопы.
| Стадия | Проявления |
|---|---|
| Острая | При осмотре – отек и покраснение пораженной стопы, локальная гипертермия. При измерении локальной температуры на пораженной и непораженной конечности – разница больше 2 градусов Цельсия. |
| Хроническая | При осмотре – характерная деформация конечностей ног и/или голеностопного сустава. На рентгенограмме стопы и голеностопного сустава в прямой и боковой проекциях определяются характерные изменения (остеопороз, обызвествления, костные уплотнения, вывихи и подвывихи суставов, фрагментация костных структур). |
Такие первые признаки диабетической стопы, как снижение чувствительности пальцев на ногах, онемение, чувство ползания мурашек, могут длительно оставаться без внимания, особенно, если сахарный диабет вовремя не был диагностирован.
Основные признаки диабетической стопы при сахарном диабете определяются при осмотре и пальпация нижних конечностей. При этом имеются особенности в зависимости от клинической формы.
| Нейропатическая форма | Ишемическая форма |
|---|---|
| Сухая кожа, участки гиперкератоза в областях избыточного нагрузочного давления на стопах. | Кожа бледная или цианотичная, атрофична, часто трещины. |
| Специфичная для сахарного диабета деформация стоп, пальцев, голеностопных суставов. | Деформация пальцев стопы носит неспецифичный характер. |
| Пульсация на артериях стоп сохранена с обеих сторон. | Пульсация на артериях конечностей снижена или отсутствует. |
| Язвенные дефекты в зонах избыточного нагрузочного давления, безболезненные. | Акральные некрозы, резко болезненные. |
| Субъективная симптоматика отсутствует. | Перемежающаяся хромота. |
Очень важно выявить асимметричное изменение цвета и температуры кожи обеих стоп, что может служить первым признаком имеющейся диабетической стопы. Необходимо оценить состояние ногтевых пластин, поскольку грибок может являться дополнительным очагом инфекции.
Таким образом, основными клиническими симптомами диабетической стопы являются:
- язва;
- нарушение кровотока;
- деформации стоп.
Как и когда начинается диабетическая стопа?
Как правило, у пациентов с сахарным диабетом 1-го типа первые признаки диабетической стопы возникают не раньше, чем через 5 лет от начала заболевания. При 2-ом типе изменения могут быть уже на момент постановки диагноза диабета.

Пациенты с диабетическим недугом жалуются на наличие длительно незаживающего раневого дефекта (иногда множественных дефектов) на стопе (возможно на обеих конечностях). Важно отметить, что язва формируется в месте наибольшей нагрузки. Исходно может быть только плотная мозоль, под которой развивается рана. Длительность существования язв может колебаться от нескольких недель до 2–6 лет.
Наличие и выраженность боли зависит от состояния периферических нервных волокон, уровня локальной ишемии и тяжести присоединившейся инфекции. Так при полной потере чувствительности вследствие диабетической нейропатии возможно снижение боли вплоть до ее отсутствия.
Лечение диабетической стопы
Перед тем, как начинать лечить данное заболевание, необходимо пересмотреть схему сахароснижающих препаратов. Дальнейшее лечение пациента с синдромом диабетической стопы должно выполняться параллельно с достижением целевых уровней глюкозы крови.
Главное требование для заживления язв у пациентов с диабетической стопой – обеспечение полной разгрузки пораженной области.
Возможными методами снижения нагрузки являются разгрузочный полубашмак, индивидуальная разгрузочная повязка и костыли. Адекватное использование кресла-каталки не всегда возможно, особенно в амбулаторных условиях.
Индивидуальная разгрузочная повязка (Total Contact Cast) – наиболее эффективный метод разгрузки пораженной зоны стопы.
 Пример готовой мягкой повязки Total Contact Cast
Пример готовой мягкой повязки Total Contact Cast
Параллельно с разгрузкой пораженной зоны необходимо выполнять обработку раны диабетической стопы, направленную на удаление всех некротизированных и нежизнеспособных тканей и подготовку к заживлению.
Для очистки возможно использование хирургического, ферментного, механического, ультразвукового методов или их комбинации. Метод обработки выбирается индивидуально, исходя из состояния раны, общего состояния больного, возможностей клиники. После проведения обработки рана должна быть закрыта стерильной атравматичной повязкой.
В процессе лечения может возникнуть необходимость в повторном проведении обработки раневого дефекта.
Выбранная повязка должна поддерживать влажную среду в ране, контролировать уровень экссудата и препятствовать мацерации краев. Она должна быть хорошо зафиксирована на ране, чтобы не травмировать ее при смещении.
В зависимости от стадии заживления язвенного дефекта применяются различные повязки.
| Стадия заживления | Требования к повязкам |
|---|---|
| Экссудация | Альгинаты, нейтральные атравматичные повязки, атравматичные повязки с антисептиками (повидон-йод, ионизированное серебро). |
| Грануляция | Нейтральные атравматичные, атравматичные повязки с антисептиками (повидон-йод, ионизированное серебро), гидрополимерные или губчатые повязки на основе коллагена. |
| Эпителизация | Атравматичные нейтральные повязки. |
Важным аспектом лечения язв у пациентов с диабетической стопой служит контроль раневой инфекции. В случае проведения адекватной обработки раны, заживление должно начаться в течение 2 недель (при условии соблюдения оптимального режима разгрузки пораженной области).

Если этого не произошло, показано проведение бактериологического исследования тканей раны. Дальнейшие терапевтические мероприятия будут зависеть от результатов исследования. При достижении бактериального баланса применение антисептика должно быть прекращено во избежание цитотоксического эффекта и бактериальной резистентности.
Для очистки раны и обеззараживания не должны использоваться спиртсодержащие жидкости, растворы кислот и щелочей, красители.
Мази в лечении диабетической стопы должны применяться в зависимости от состояния раневой поверхности. Как правило, при диабете имеются хронические изменения кожи и накладывание регенерирующих мазей не дают никакого эффекта. Использование мази с антибиотиком также нецелесообразно и может только усугубить состояние. В большинстве случаев мазь играет роль антисептика. При наличии признаков ишемии – избегать применения мазевых повязок!
При верификации остеомиелита показано хирургическое лечение – удаление пораженной кости с последующим назначением антибиотиков в течение 2–4 недель.
Лечение нейропатической формы
В острой стадии диабетической остеоартропатии необходимо начать иммобилизацию пораженной конечности с помощью индивидуальной разгрузочной повязки (Total Contact Cast) в максимально ранние сроки, то есть в день установления диагноза.
Больным с хронической стадией диабетической остеоартропатии показано постоянное ношение сложной ортопедической обуви.
 Ортопедическая диабетическая обувь
Ортопедическая диабетическая обувь
Симптоматическая терапия
Дополнительным по отношению к разгрузке пораженной области методом лечения диабетической стопы может быть назначение препаратов из группы бисфосфонатов (алендронат, памидронат).
Для пациентов и нейроишемической формой обязательным является прием гиполипидемической терапии статинами и нормализация артериального давления, а для людей после выполненной ангиопластики – прием антитромботиков в течение 6 месяцев.
 Патогенетическое лечение нейропатии включает использование витаминов группы В – B1 (оптимально – бенфотиамина), B6, B12; антиоксиданта альфа-липоевой кислоты; депротеинизированных гемодериватов, получаемых из крови телят; статинов и фибратов; вазодилататоров и антикоагулянтов.
Патогенетическое лечение нейропатии включает использование витаминов группы В – B1 (оптимально – бенфотиамина), B6, B12; антиоксиданта альфа-липоевой кислоты; депротеинизированных гемодериватов, получаемых из крови телят; статинов и фибратов; вазодилататоров и антикоагулянтов.
Из средств симптоматической терапии для купирования болей наиболее часто используются антидепрессанты и антиконвульсанты. Простые анальгетики и нестероидные противовоспалительные препараты в лечении болей не рекомендуются из-за их неэффективности.
При отсутствии заживления на фоне стандартной терапии можно использовать адъювантные методы (факторы роста, отрицательное давление, электростимуляция).
В отечественной клинической практике доступными являются препараты на основе тромбоцитарного и эпидермального ростовых факторов. Они доказали свою эффективность в лечении трофических язв у больных с синдромом диабетической стопы.
Использование отрицательного давления (NPWT) возможно у пациентов с нейропатической и нейроишемической (после восстановления кровотока) формой синдрома. Абсолютно противопоказано использование NPWT у больных с выраженной ишемией конечности, остеомиелитом, флегмоной и гангреной стопы.
Наличии признаков критической ишемии требует срочной госпитализации в хирургическое отделение для проведения дальнейшего лечения и решение вопроса об ампутации!
Лечение диабетического заболевания в домашних условиях сводится к строгому выполнению врачебных рекомендаций, соблюдению разгрузки пораненной стопы и выполнению назначений по профилактике новых язв. Хороший эффект для размягчения загрубевшей кожи и предотвращения трещин дают крема с большим содержанием мочевины.
Лечение диабетической стопы народными средствами довольно ограничено и не имеет достаточно доказанного клинического эффекта. Возможно применение отваров трав с очищающей и обеззараживающей целью. Использование препаратов, в том числе природного происхождения, способствующих расширению сосудов, противопоказано при наличии сужения сосудов.
 Диабетическая стопа
Диабетическая стопа
В любом случае, применение народных средств не может быть альтернативой специализированной помощи и применяется только после консультации с врачом.
Однако пациенты нередко занимаются самолечением, что имеет плачевные последствия. Чаще всего совершаются следующие ошибки:
- Чрезмерно усердное удаление мозолей нередко приводит к микротравмам, способствует инфицированию кожи и развитию язв.
- Проведение согревающих процедур (грелки, компрессы, распаривания, растирание и т. д.) у пациентов со сниженной чувствительностью стоп часто становится причиной ожогов, травм и нагноений.
- При преждевременном возобновлении нагрузки на место зажившей раны быстро возникают новые язвы и переломы.
- Недооценка тяжести своего состояния (особенно при отсутствии болевого синдрома) и позднее обращение за специализированной помощью.
Профилактика
Профилактика диабетической стопы заключается в индивидуальном обучении пациентов с уже имеющимися раневыми дефектами и/или высоким риском их развития, а также (при необходимости) их родных и близких правилам ухода за ногами.
Уход за диабетической стопой включает следующие рекомендации:
- Не ходить босиком.
- Всегда надевать чистые и сухие носки, вывернутые наружу (таким образом снижается вероятность натирания).
- Ежедневно осматривать ноги и межпальцевые промежутки. Использовать зеркало для осмотра ног.
- Носить только комфортную обувь, регулярно очищать ее от песка.
- Избегать возникновения трещин. Для этого тщательно мыть ноги и смазывать из увлажняющим кремом, но избегать переувлажнения складок в межпальцевых промежутках.
- Срочно обращаться к врачу при возникновении покраснений, разрастании мозолей, волдырей, вросших ногтей или признаков инфекции.
- Регулярно посещать специалиста по стопам в диабетическом центре.

Для предотвращения рецидивов трофических язв больные группы высокого риска трофических язв стоп должны постоянно (дома и на улице) пользоваться профилактической, а при необходимости – сложной ортопедической обувью.
Показанием для назначения сложной ортопедической обуви являются хроническая стадия диабетической остеоартропатии, ампутации достаточно большого объема (переднего отдела стопы, нескольких пальцев). Адекватность изготовленной ортопедической обуви должна регулярно оцениваться лечащим врачом (эндокринологом, хирургом, специалистом кабинета диабетической стопы) и меняться не реже 1 раза в год.
Источник
Постоянное повышение уровней сахара (глюкозы) в крови может быть связано с серьезными осложнениями у людей, имеющих сахарный диабет.
Стопы подвергаются особенному риску. у людей с диабетом к повреждению стопы (и других частей тела) могут привести два осложнения, называемые диабетической нейропатией и заболеванием периферических сосудов.
Лучшие врачи эндокринологи
Что такое диабетическая нейропатия?
Хронически повышенные уровни сахара, связанные с неконтролируемым сахарным диабетом, могут привести к повреждению нервов, что препятствует способности ощущать боль и температуру. Эта так называемая «сенсорная диабетическая нейропатия» повышает риск того, что человек с сахарным диабетом может не заметить развитие проблем с его или ее стопой.
Примерно у 10% пациентов с сахарным диабетом развиваются язвы на ноге, которые являются следствием заболеваний периферических сосудов и повреждения нервов.
Люди с сахарным диабетом могут не заметить раны или порезы на ноге, что, в свою очередь, может привести к развитию инфекции. Повреждение нервов также может повлиять на функции мышц стопы, что приводит к ее неправильному положению и травмам.
Что такое заболевание периферических сосудов?
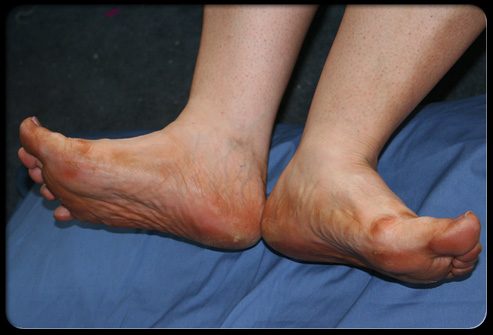
Сахарный диабет связан с плохой циркуляцией крови (кровотоком). Неадекватное кровообращение увеличивает необходимое для заживления ран и порезов время. Под заболеванием периферических сосудов подразумевают нарушенное кровообращение в руках и ногах.
Плохой кровоток повышает риск того, что инфекционный процесс не удастся вылечить. Это, в свою очередь, повышает риск развития язв и гангрены, которая является некрозом тканей и возникает в ограниченных областях с плохим кровообращением.
Какие проблемы с ногами встречаются чаще всего у людей с сахарным диабетом?
На следующих рисунках изображены наиболее часто встречающиеся проблемы с ногами, которые могут появиться у каждого человека. Однако пациенты с сахарным диабетом имеют повышенный риск развития тяжелых осложнений, включая инфекцию и даже ампутацию.
Стопа атлета
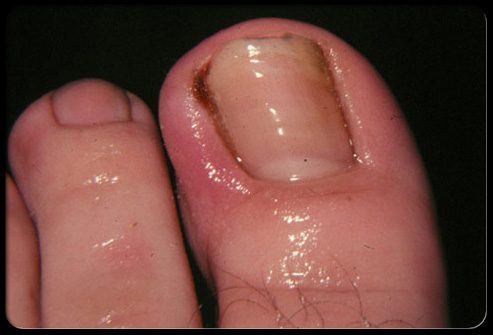
Грибковая инфекция ноги называется стопой атлета. При этом заболевании наблюдается потрескавшаяся кожа, зуд и покраснение.
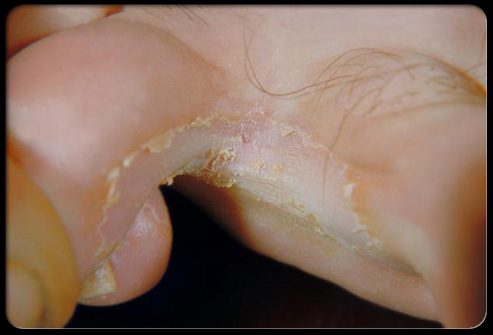
Грибок попадает в трещины кожи, вызывая развитие инфекции, которую необходимо лечить противогрибковыми препаратами. Пероральные лекарственные средства или местные крема также можно применять для лечения стопы атлета.
Грибковая инфекция ногтей
Толстые, ломкие, желто-коричневые или непрозрачные ногти – частый симптом грибкового поражения. Инфицированная часть может отломиться от остального ногтя. Грибок любит теплую, влажную и темную среду, которая создается ношением закрытой обуви.
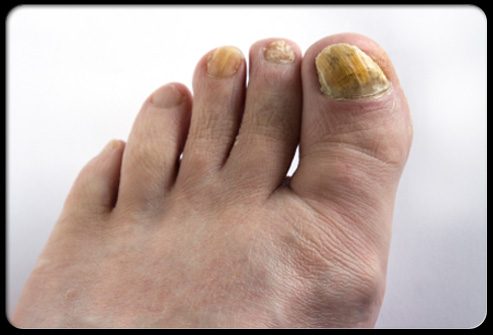
Повреждение ногтей также повышает риск развития грибковой инфекции. Такие инфекции тяжело лечить, но не невозможно. Пероральные препараты хорошо работают для лечения грибкового поражения ногтей. Местное лечение эффективно только при некоторых видах грибковых инфекций. Иногда необходима операция по удалению инфицированных участков ногтя.
Натоптыши
Натоптыши – это участки утолщенной кожи, которые нарастают на подошве стопы. Образование натоптышей могут вызвать неравномерное распределение веса, патология кожи или неподходящая обувь.
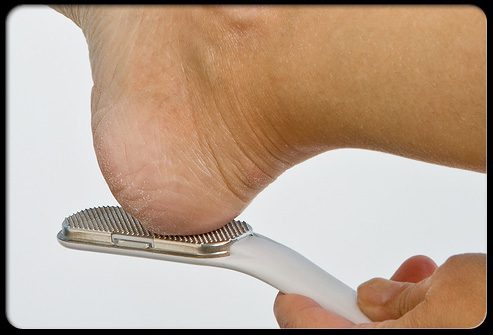
Используйте следующие советы по уходу за мозолями:
- Потрите пораженный участок пемзой после душа или ванны. Попросите Вашего врача объяснить, как лучше всего это сделать.
- Используйте в обуви мягкие стельки.
- Попросите Вашего врача назначить лекарственные средства для смягчения натоптышей.
Иметь несколько натоптышей – не так страшно. Важно никогда не пытаться срезать их, так как это может привести к серьезным травмам.
Мозоли
Мозоль – это утолщенная область кожи, которая образуется между пальцами или вблизи от их костных выступов. Мозоли могут вызвать давление и трение.
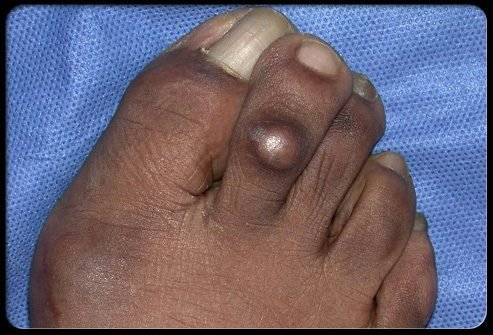
Используйте следующие советы по уходу за мозолями:
- После ванны или душа потрите пораженную область с помощью пемзы. Перед тем, как делать это, посоветуйтесь с врачом.
- Не используйте самостоятельно препараты для удаления мозолей.
- Никогда не пытайтесь срезать мозоли при помощи острых предметов. Это может привести к серьезным травмам.
Волдыри
Волдыри – это возвышенные, заполненные жидкостью, области кожи, которые образуются из-за трения. Раздавливание или пробивание волдыря – не лучший способ его лечения, поскольку кожа, покрывающая волдырь, защищает от инфицирования.
Для ухода за волдырем сохраняйте чистоту кожи, наносите антибактериальный крем или мазь, наложите повязку, чтобы снизить риск инфицирования.
Вальгус или вальгусная деформация первого пальца стопы
Hallux valgus (Вальгусная деформация первого пальца стопы)– это болезненная, красная, мозолистая область, которая образуется на внешней стороне сустава большого пальца ноги. Эта патология может наблюдаться на обеих стопах и имеет наследственную склонность к развитию.
Ношение неудобной обуви на высоких каблуках увеличивает риск развития вальгусной деформации стопы, сдавливая большие пальцы в неестественном положении.
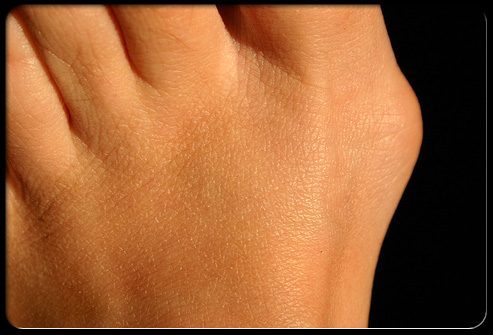
Накрытие деформации специальной прокладкой, помогает защитить ее. Для удерживания большого пальца в правильном положении могут использоваться специальные разделители пальцев и другие устройства. Если Hallux valgus очень болезненный или уродливый, для облегчения симптомов может быть использована операция.
Сухая кожа
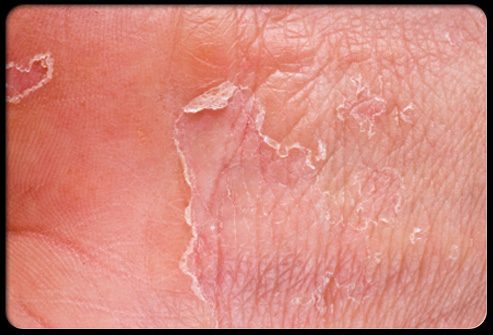
Сухая, потрескавшаяся кожа позволяет бактериям и другим возбудителям проникнуть в Ваш организм, потенциально вызывая инфекцию. Сохранить кожный барьер мягким, не измененным и здоровым могут помочь увлажняющие мыла, лосьоны и другие продукты.
Язвы на ногах
Язвы на ногах – это опасные раны, которые могут появиться у пациентов с сахарным диабетом. Когда небольшая царапина, трещина кожи или ранка на стопе становится инфицированной, может образоваться язва.
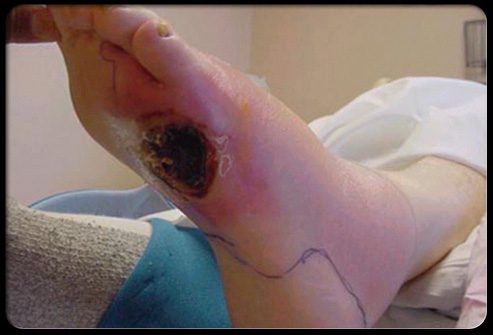
У людей с диабетом раны заживают очень медленно или не заживают вообще. Для уменьшения риска развития осложнений необходимы ранние постановка диагноза и лечение. Ваш врач – лучший источник информации о том, как правильно ухаживать за ранами на стопе.
Молоткообразная деформация пальцев стопы
Ослабление мышц пальцев ног способствует возникновению их молоткообразной деформации. Это ослабление укорачивает сухожилия в пальцах, заставляя их искривляться.
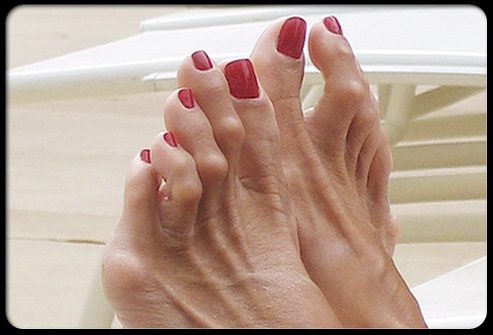
Молоткообразная деформация пальцев стопы может быть наследственной. Кроме этого, эта патология может быть вызвана ношением неподходящей обуви.Деформация пальцев стопы может вызвать такие проблемы, как натоптыши, раны, волдыри и трудности при ходьбе. В лечении и исправлении молоткообразной деформации помочь могут корректирующая обувь и шины. Иногда для выпрямления пораженных пальцев необходима операция.
Вросший ноготь
Вросшие ногти получили свое название от врастания в кожу по краям ногтевой пластины. Вросший ноготь может быть причиной боли и повреждения кожи, которое может привести к развитию инфекции.

Ношение неподходящей обуви повышает риск развития вросшего ногтя. Свой вклад в появление этой проблемы могут внести интенсивные физические упражнения, такие как бег и аэробика. Ходьба, сдавливание пальцев стопы, неправильное подстригание ногтей также могут вызывать это состояние.
Лучший способ профилактики вросших ногтей – сохранять их подрезанными. Если вросший ноготь инфицируется, необходимо профессиональное медицинское лечение. Иногда нужна операция для удаления пораженной части ногтя и зоны роста, из которой он растет.
Подошвенные бородавки
Утолщенные области на подошве стопы, которые имеют небольшие черные пятна или поры, являются, скорее всего, подошвенными бородавками.
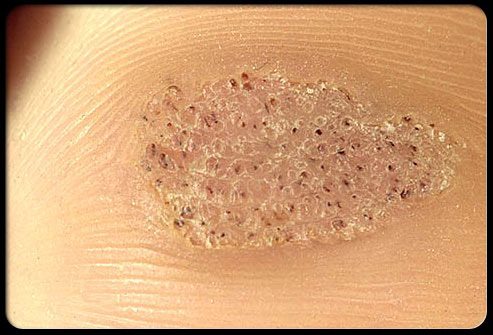
Они вызываются вирусом. Пораженные участки кожи болезненны, они могут появиться в одиночку или группами. Самостоятельное лечение подошвенных бородавок – плохая идея. В случае сомнений, врач может определить, является ли поражение натоптышем или бородавкой.
Можно ли предотвратить развитие этих проблем с ногами?
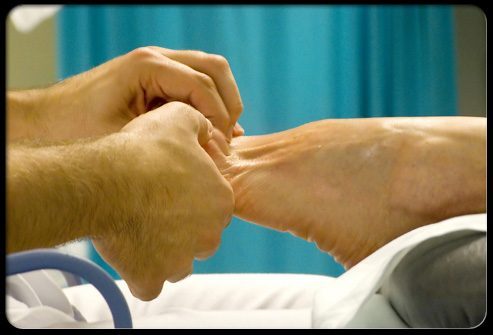
Хороший уход за Вашими ногами может предотвратить развитие проблем до их начала! Придерживайтесь следующих советов, чтобы снизить Ваш риск развития частых проблем с ногами и серьезных осложнений, связанных с ними.
Сахарный диабет и проблемы ног
Профилактический совет №1
Жизнь с сахарным диабетом требует от Вас особого внимания к своему здоровью и заболеванию. Придерживайтесь указаний Вашего врача касательно питания, физических упражнений и приема лекарственных препаратов.
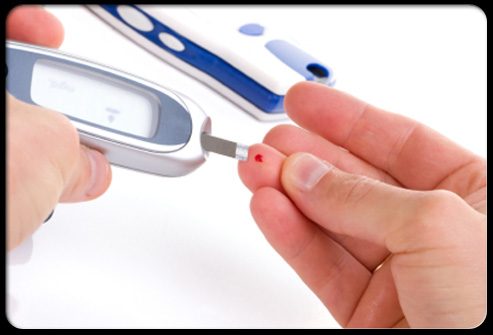
Сохраняйте уровни глюкозы крови в пределах рекомендуемого диапазона – это лучшее, что Вы можете сделать для того, чтобы контролировать свое заболевание и защитить свои ноги.
Сахарный диабет и проблемы ног. Профилактический совет №2
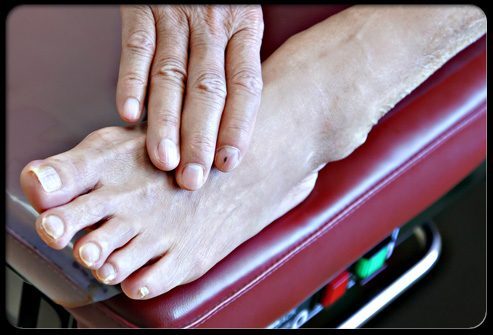
Тщательно осматривайте свои ноги на предмет наличия покраснений, волдырей, ран, натоптышей и других признаков раздражения. Ежедневные проверки особо важны в том случае, если у Вас нарушено кровообращение.
Сахарный диабет и проблемы ног. Профилактический совет №3
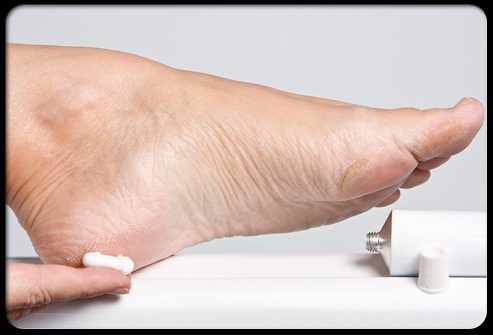
Следуйте следующим советам по правильному уходу за ногами:
- Ежедневно мойте ноги с нераздражающим мылом и теплой водой.
- Избегайте замачивания Ваших ног.
- Полностью высушивайте ноги после купания, обращая особое внимание на области между пальцами.
- Не наносите лосьон в районах между пальцами.
- Спросите у врача, какой вид лосьона подходит Вашей коже.
Сахарный диабет и проблемы ног. Профилактический совет №4
После купания используйте пемзу или специальное устройство для сглаживания утолщенных областей кожи на ногах (натоптышей и мозолей).

Лучше всего тереть ими в одном направлении. Посоветуйтесь с Вашим врачом о правильном способе использования пемзы или терок для ног.
Сахарный диабет и проблемы ног. Профилактический совет №5

Следуйте следующим советам по уходу, чтобы предотвратить развитие вросших ногтей:
- Один раз на неделю тщательно осмотрите свои ногти на ногах.
- Обрезайте ногти на ногах прямо, используя маникюрные ножницы.
- Не округляйте ногти и не обрезайте их боковые части
- Округлите край ногтя с помощью пилочки после обрезания.
- Посоветуйтесь со своим врачом о том, как правильно ухаживать за ногтями на ногах.
Сахарный диабет и проблемы ног. Профилактический совет №6
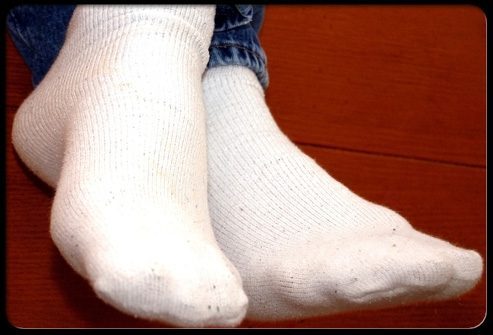
Помочь защитить Ваши ноги могут правильно подобранная обувь, носки и чулки. Следуйте этим советам:
- Покупайте подходящие носки и чулки, которые имеют мягкую резинку.
- Одевайте носки в постели, если Вашим ногам холодно.
- Не одевайте сандалии и не ходите босиком, даже если Вы дома.
- Носите хорошо подобранную обувь.
Сахарный диабет и проблемы ног. Профилактический совет №7

Чтобы сохранить кровоток в ногах, следуйте этим советам:
- Если это возможно – поднимайте Ваши ноги вверх, когда сидите.
- Часто шевелите пальцами ног.
- Делайте частые перерывы, чтобы размять пальцы; поводите стопой в обе стороны.
- Не перекрещивайте ноги, особенно на долгое время.
Сахарный диабет и проблемы ног. Профилактический совет №8

Бросьте курить, если у Вас есть эта вредная привычка. Курение ухудшает проблемы с кровообращением.
Сахарный диабет и проблемы ног. Профилактический совет №9
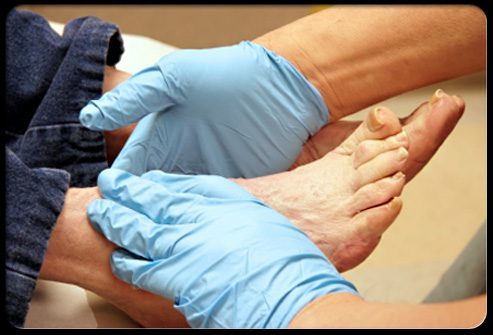
Люди, имеющие сахарный диабет, должны посещать врача (желательно подолога) каждые 2-3 месяца, даже если не имеют никаких проблем с ногами. На каждом осмотре попросите врача тщательно осмотреть Ваши ноги. Ежегодное обследование ног должно включать:
- Осмотр верхней и нижней части стопы и областей между пальцами.
- Изучение воспаления и покраснения кожи.
- Оценка пульса на стопе и ее температуры.
- Оценка чувствительности на ноге.
Когда следует обратиться к врачу?

Свяжитесь со своим врачом, если Вы заметили любой из следующих признаков:
- Изменения цвета или температуры кожи.
- Отек стопы или лодыжки.
- Появление мозолей, натоптышей, вросших ногтей, инфицированных ногтей, сухую и потрескавшуюся кожу.
- Боль в ноге.
- Неприятный, стойкий или необычный запах от ног.
- Вросшие ногти или ногти, зараженные грибком.
- Влажные, открытые раны с выделениями, которые медленно заживают.
Медицинские услуги и консультации врачей
В нашем каталоге представлены лучшие специалисты:
- Гинеколог
- Диабетолог
- Эндокринолог
- Диетолог
- Гастроэнтеролог
- Кардиолог
- Хирург
- Пластический хирург
- Стоматолог
- Косметолог
Возможно вам понадобится сдать анализы, лучшие мед. центры:
- Анализ крови на сахар
- Анализ крови на инсулин
- Биохимический анализ крови
- Общий анализ мочи
Последнее изменение: 2020-10-26
Дата написания: 2015-10-26
Источник
