Тревожные расстройства у больных диабетом
Автор Клара Галиева На чтение 4 мин. Опубликовано 20.01.2020 16:26
Обновлено 25.06.2020 14:55
Многие люди с диабетом испытывают тревожное состояние, и они хотят знать, существует ли связь между этими двумя состояниями. Диабет и тревога являются одними из ведущих причин инвалидности в мире.
Анализ научной литературы показал, что люди с диабетом чаще сталкиваются с тревожным состоянием.
Как диабет может вызывать тревогу?
Тревога — это “чрезмерное беспокойство или страх в реальных или воображаемых ситуациях”. Вероятность возникновения тревоги у человека с диабетом может увеличиться после нескольких эпизодов гипогликемии. Люди с диабетом должны следить за уровнем сахара в крови. Эта задача может быть сложной и трудновыполнимой. Для этого пациенты должны:
- уделять особое внимание пищевым ингредиентам
- избегать определенных продуктов
- отслеживать уровень сахара в крови в течение дня
- принимать инсулин
Некоторые люди чрезмерно беспокоятся о своем сахаре в крови или о том, что болезнь может прогрессировать. Эти опасения могут спровоцировать приступы тревоги. Эмоциональные проблемы жизни с диабетом также могут вызвать тревогу.
Исследователи сообщают, что тревога затрагивает около 40% людей с диабетом. Пациенты с диабетом подвержены риску развития резкого снижения уровня сахара в крови или гипогликемии. Некоторые симптомы гипогликемии идентичны симптомам тревоги. Результаты исследования на животных 2015 года показывают, что эпизоды гипогликемии могут увеличить вероятность тревоги. Причиной этого может быть то, что гипогликемия вызывает химические и метаболические изменения, которые влияют на ту область головного мозга, которая играет роль в обработке тревоги.
Симптомы
Диабет и тревога имеют несколько общих симптомов, таких как:
- чувство раздражительности
- трудности с фокусировкой мыслей
- головная боль
- головокружение
- слабость
- быстрое сердцебиение
Диагностика
Процедуры, которые медицинские работники используют для диагностики диабета и тревоги, совершенно разные.
Диагностика сахарного диабета
Врачи диагностируют диабет, используя следующие анализы крови:
Уровень сахара в крови натощак: методика проводится на голодный желудок. Показания выше 126 миллиграммов на децилитр (мг/дл) указывают на диабет. Уровни между 100 и 125 мг / дл указывают на преддиабет.
A1C: тест измеряет средний уровень сахара в крови человека в течение нескольких месяцев. A1C выше 6,5% является признаком диабета. A1C 5,7-6,4% указывает на преддиабет.
Толерантность к глюкозе: для этого теста человек сначала проверяет уровень сахара в крови на голодный желудок и перед употреблением раствора глюкозы. Выпив жидкость, у человека проверяют уровень сахара в крови каждый час в течение 3 часов. Результат 200 мг/дл или выше в течение 2 часов предполагает диабет, в то время как результат между 140 и 199 мг/дл может быть вызван преддиабетом.
Случайный тест сахара в крови: этот тест не требует голодания, и человек может пройти его в любое время. Показания выше 200 мг/дл указывают на диабет.
Диагностика тревожности
Человек должен обратиться к врачу, если у него имеется чувство тревоги. Врач может попросить человека заполнить анкету, в которой он указывает о своих психологических и физических симптомах. В некоторых случаях врач может направить человека на обследование к психиатру или психотерапевту. Эти специалисты смогут провести более детальную оценку.
Лечение диабета и тревоги
Люди, страдающие диабетом и тревожностью, должны научиться различать рациональное отношение к лечению диабета и иррациональное, тревожное мышление. Первым шагом в этом процессе является сотрудничество с медицинскими работниками для разработки плана лечения диабета. Этот план должен включать:
- рекомендации по питанию
- использование лекарственных препаратов
- советы по снижению веса, если это необходимо
Для людей с тревожностью доступны много различных вариантов лечения. Врач или специалист в области психического здоровья может рекомендовать:
- индивидуальное консультирование
- групповую терапию
- когнитивно-поведенческую терапию
- изменения образа жизни
- дополнительные методы лечения, такие как йога и медитация
Сочетание диабета и тревоги может создать порочный круг физических и эмоциональных проблем. Однако люди, которые могут управлять своим беспокойством, способны управлять диабетом.
Изменение образа жизни может быть полезно для людей с диабетом и беспокойством. К ним относятся:
- регулярные физические упражнения и физическая активность
- хорошо сбалансированная здоровая диета
- поддержание регулярного графика сна и общения с семьей и друзьями
- сокращение потребления кофеина
- ограничение потребления алкоголя или его полное исключение
- избегание использования рекреационных наркотиков
Заключение
Диабет и тревога — это два серьезных, но распространенных состояния, которые могут иметь одни и те же симптомы. Люди с диабетом подвергаются повышенному риску развития тревоги, потому что они могут испытывать чрезмерный страх и беспокойство по поводу возможного прогрессирования диабета. Тревога, в свою очередь, может повлиять на способность человека управлять уровнем сахара в крови. Доступно много вариантов лечения, чтобы помочь людям справиться с симптомами диабета и тревоги. Определенные изменения образа жизни также могут помочь в управлении обоими состояниями.
Научная статья по теме: Обнаружена взаимосвязь между тревогой и употреблением алкоголя у подростков.
Тревожные расстройства широко распространены у пациентов с сахарным диабетом (СД), в особенности у больных СД 2 типа. Тревожные расстройства значимо ухудшают компенсацию заболевания. Следовательно, увеличивается риск развития диабетических осложнений, снижается качество жизни больных. В связи с этим необходимо своевременное выявление тревожных расстройств в данной группе пациентов.
Лечение тревожных расстройств у пациентов с СД представляет сложную задачу ввиду многочисленных сопутствующих соматических заболеваний. Тофизопам (препарат Грандаксин®) является эффективным и безопасным препаратом для лечения тревожных расстройств у таких пациентов.

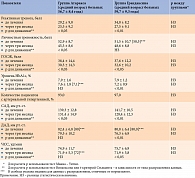
Таблица. Эффективность Грандаксина и Атаракса в лечении ТР у пациентов с СД, M ± m
Сахарный диабет (СД) – хроническое заболевание, которое характеризуется метаболическими нарушениями и стойкой патологической гипергликемией. Оно стоит на пятом месте среди заболеваний по распространенности и шестом месте среди причин смерти лиц пожилого возраста.
Хроническое течение СД, характер осложнений, необходимость частого самоконтроля гликемии с помощью инвазивного метода обусловливают повышение риска развития психических расстройств, в особенности тревожных и депрессивных состояний. Необходимо отметить, что у пациентов с СД тревожные расстройства (ТР) нередко сочетаются с депрессией. И если изучению развития депрессий в данной группе больных в настоящее время уделяется большое внимание, взаимосвязь ТР с СД остается малоизученной. Однако ТР у больных СД отмечаются не реже, чем депрессии. Так, результаты исследования, проведенного Е.Г. Старостиной и соавт., показали, что у пациентов с СД частота ТР сопоставима с частотой депрессий – 39,5 против 40,0% [1].
Встречаемость ТР у пациентов с СД выше таковой у пациентов с другими хроническими соматическими заболеваниями. Особо значимы такие виды ТР, как фобии, паническое расстройство, генерализованное тревожное расстройство (ГТР), органическое тревожное расстройство (ОТР).
Традиционно патологическая тревога рассматривается как реакция пациента на наличие СД. Роль ТР в развитии СД пока не изучена.
Согласно существующей теории биохимическая и патогенетическая связь ТР и СД объясняется дисфункцией гипоталамо-гипофизарно-надпочечниковой оси в ответ на хронический стресс. Одно из нейроэндокринных проявлений психоэмоционального стресса – секреция гипоталамусом кортиколиберина с последующей активацией надпочечников и повышением выработки ими глюкокортикостероидов.
Хронический стресс может привести не только к истощению надпочечников, но и нарушению механизмов отрицательной обратной связи секреции кортизола. Последнее часто наблюдается при эндокринных патологиях: ожирении, нарушении толерантности к глюкозе, а также при некоторых психических расстройствах – депрессии, ТР. Хронический гиперкортицизм способствует увеличению висцерального жира, нарушению углеводного и липидного обмена. Связь между хронической тревогой и гиперсекрецией кортизола выявлена с помощью дексаметазоновой пробы [2].
Ассоциация ТР с СД и ожирением продемонстрирована в ряде работ. Так, в скрининговом исследовании A.N. Niles и соавт. при обследовании 42 249 пациентов установлено, что ТР значимо увеличивают риск развития СД (относительный риск (ОР) 1,3) и ожирения (ОР 1,2) [3]. В масштабном популяционном исследовании I.C. Chien и соавт. частота СД у пациентов с ТР оказалась значимо выше, чем в общей популяции – 11,89 против 5,92% соответственно. Распространенность СД в группе пациентов с ТР была также больше, чем в группе пациентов без ТР – 2,25 против 1,11% соответственно [4].
Эпидемиология тревожных расстройств
Симптомы патологической тревоги у пациентов с СД, согласно данным литературы, отмечаются в 40,0% случаев. При этом ГТР – в 14,0% случаев, субсиндромальная тревога – в 27,0%, что в шесть-семь раз больше, чем в популяции.
Для больных СД 2 типа более характерны постоянные формы тревоги – ГТР, ОТР и субсиндромальная, для больных СД 1 типа – приступообразная тревога в виде фобии гипогликемии и инъекций [5].
ГТР ассоциируется с усилением неспецифической воспалительной реакции, ожирением и артериальной гипертензией – факторами, которые вносят существенный вклад в развитие СД. Кроме того, ГТР может стать причиной нездорового образа жизни – недостаточной физической активности, переедания, курения, что также способствует развитию СД 2 типа.
Исследование S.S. Deschênes и соавт. продемонстрировало, что ГТР встречается у 60% пациентов с СД 1 типа. СД повышает риск развития ГТР или усиливает симптомы тревожного расстройства. При сочетании ГТР с депрессией риск развития СД 2 типа увеличивается в два раза (ОР 1,99 при 95%-ном доверительном интервале (ДИ) (1,22–3,25), p = 0,006). Взаимосвязь между изолированным ГТР и СД не выявлена. Данные результаты получены при статистическом анализе с учетом социально-демографических факторов, а также факторов, относящихся к состоянию здоровья (курение, употребление алкоголя, индекс массы тела (ИМТ)) [6].
Е.Г. Старостина и соавт. при обследовании 228 пациентов с СД 1 и 2 типов выявили ТР в 39,5% случаев, 15,0% из них приходилось на ГТР. Тревожные расстройства были более распространены среди пациентов с СД 2 типа (60,0 против 35,0%). У больных СД 2 типа чаще, чем у больных СД 1 типа, выявлялись тревожные расстройства постоянного течения: генерализованное (22,4 против 9,3%) и органическое (18,0 против 0%). Однако патологические фобии гипогликемии и инъекций инсулина фиксировались в восемь раз чаще у пациентов с СД 1 типа – 14,8 против 1,7%. Важно отметить, что в данном исследовании диагноз «тревожное расстройство» ставился по результатам не только психометрических шкал, но и консультации с врачом-психиатром [2]. В другом исследовании этого же автора, в ходе которого были обследованы 200 человек (48 мужчин и 152 женщины) с СД (СД 1 типа – 61 пациент, СД 2 типа – 139 пациентов), изучались «чистые» ТР у больных СД. Влияние ТР на течение СД оценивалось путем сравнения данных 87 пациентов с СД и ТР и данных 46 пациентов с СД, но без ТР. Тревожные расстройства выявлены у 44% участников. При этом у пациентов с СД 1 типа они фиксировались реже, чем у пациентов с СД 2 типа – 26,2 и 51,2% случаев соответственно [5].
В скрининговом исследовании L.T. Wu и соавт. тревожные расстройства обнаружены у 14% пациентов с СД 2 типа. У лиц без СД их частота составила 7,5%. С помощью логистического регрессионного анализа продемонстрировано, что наличие СД 2 типа увеличивает вероятность развития ТР, а также других психических расстройств [7].
Взаимосвязь ТР с СД у мужчин и женщин различается. Так, R. Demmer и соавт. установили, что кумулятивная частота случаев развития СД за 17 лет наблюдения у мужчин составила 11,0%, у женщин – 8,0% (p
В другом скрининговом исследовании N. Sun и соавт. распространенность ТР среди пациентов с СД 2 типа составила 43,6%. При этом среди женщин она была выше, чем среди мужчин [9].
Взаимосвязь между ТР и СД оценивалась и в лонгитюдном исследовании S. Hasan и соавт. Период наблюдения – 27 лет. Количество участниц – 3489. Авторами показано, что СД увеличивает риск только посттравматического стрессового расстройства на протяжении жизни. У женщин с СД отмечалась большая продолжительность ТР по сравнению с женщинами без СД [10].
Влияние тревожных расстройств на течение сахарного диабета и развитие осложнений
Тревожные расстройства у пациентов с СД в первую очередь приводят к ухудшению комплаентности лечению и соблюдения рекомендаций по диете. Так, L. Gentil и соавт. установили, что ТР в сочетании с депрессией сопровождаются значимым ухудшением комплаентности к приему пероральных сахароснижающих препаратов [11]. Если у пациента есть фобия инсулина, он упорно отказывается от такой терапии. При фобии гипогликемии больной старается поддерживать более высокий уровень глюкозы в крови. Е.Г. Старостина и соавт. показали, что у пациентов с фобией гипогликемии средний уровень гликированного гемоглобина (HbA1c) на 1,3% выше, чем у пациентов без фобии. Указанная разница клинически значима в отношении риска развития осложнений СД [2].
Тревожные расстройства ассоциируются с перееданием. У пациентов с СД и ТР показатели ИМТ значительно выше, чем у пациентов с СД, но без ТР [6, 8].
Пациенты с ТР также более склонны к курению и другим вредным привычкам.
В исследовании N. Sun и соавт. отмечено, что сочетание ТР с депрессией приводит к неудовлетворительному контролю гликемии у пациентов с СД [9].
ТР являются независимым фактором риска развития сердечно-сосудистых заболеваний и их неблагоприятных исходов. В частности, в работе M. Tsai и соавт. с участием 40 896 пациентов с СД продемонстрирована ассоциация ТР с повышением риска инсульта [12].
Результаты исследования Е.Г. Старостиной и соавт. свидетельствуют, что у больных СД и ТР уровень HbA1c выше, чем у больных с СД без ТР. Для пациентов с СД 1 типа разница составила 0,9%, с СД 2 типа – 0,5% [2]. При наличии СД и ТР фиксировались более высокие значения как систолического артериального давления (САД), так и диастолического (ДАД), частота артериальной гипертензии – 85,0 против 46,0% случаев соответственно (р
Помимо негативного влияния на течение диабета ТР значимо ухудшают качество жизни пациентов.
Диагностика
Своевременное выявление ТР – сложная задача, поскольку есть ряд соматических симптомов, которые сходны с симптомами диабетической автономной и дистальной нейропатии, микро- и макроангиопатиями. Выявить ТР у пациентов с СД можно с помощью психометрических шкал – Госпитальной шкалы тревоги и депрессии (HADS), шкалы Спилберга – Ханина. Данные методы диагностики доступны как врачам-эндокринологам, так и специалистам первичного звена здравоохранения.
Международная группа по выработке рекомендаций по ГТР предлагает врачам общемедицинской практики с целью скрининга заболевания задать два вопроса:
- чувствовали ли вы большую часть времени за последние четыре недели беспокойство, напряжение или тревогу;
- часто ли у вас бывает ощущение напряженности, раздражительность и нарушение сна?
Если хотя бы на один из вопросов получен утвердительный ответ, необходимо задать дополнительные вопросы для выявления ТР [13].
Группы риска развития ТР составляют пациенты с тяжелым течением диабета. ТР необходимо заподозрить у больных с лабильным течением диабета, трудно контролируемой гликемией, при плохой комплаентности лечению и несоблюдении рекомендаций по изменению образа жизни. Особую группу риска представляют пациенты с хроническими болями вследствие диабетической нейропатии. Больных, у которых отмечается выраженное увеличение массы тела, также необходимо обследовать на наличие ТР.
Симптомы ТР могут быть постоянными и приступообразными.
Тревога может быть связана с ситуациями, которые не представляют реальной опасности. Характерна тревога ожидания, опасения, склонность к отрицательным прогнозам. Нередко отмечается беспричинная тревога.
Пациенты выглядят напряженными, беспокойными, суетливыми. Они склонны постоянно поправлять одежду или волосы. Больные не в состоянии полностью расслабиться, мышечный тонус повышен. Пациенты с ТР часто прокручивают в голове прошедшие и ожидаемые события, в связи с чем могут отмечаться расстройства сна, трудности концентрации внимания, нарушение памяти. Для таких больных характерны общая слабость и повышенная утомляемость.
Однако общая слабость у пациентов с СД может быть связана как с наличием ТР, так и с длительной декомпенсацией диабета. Последнее состояние может быть исключено путем проведения лабораторного обследования.
К вегетативным симптомам тревоги относятся учащенное сердцебиение, колебания АД, головные боли, приступы тошноты, диарея, повышенное мочеиспускание, бледность или покраснение кожи.
Вегетативные симптомы ТР необходимо дифференцировать от осложнений СД, таких как автономная диабетическая нейропатия. Выявить диабетические осложнения позволяют специальные диагностические пробы.
Приступообразная тревога протекает как паническая атака – приступы резко выраженной тревоги или страха с разнообразными вегетативными проявлениями (учащенное сердцебиение, потливость, чувство удушья, тошноты). Нередко присутствуют страх смерти, боязнь сойти с ума. Приступообразную тревогу (панические расстройства) следует дифференцировать от гипогликемии. Единственным достоверным подтверждением последней считается уровень глюкозы в крови ниже 3,3 ммоль/л, определяемый с помощью глюкометра.
Если пациент страдает сердечно-сосудистыми заболеваниями, панические атаки следует также дифференцировать от приступов стенокардии, нарушения сердечного ритма.
Лечение
При ТР показана как медикаментозная, так и психотерапия (преимущественно когнитивно-поведенческая и релаксационные техники).
К сожалению, сегодня качественная психотерапевтическая помощь недоступна для большинства населения, поэтому особое значение приобретает фармакотерапия.
Среди пациентов с СД и ТР (n = 90), обследованных Е.Г. Старостиной и соавт., большинство принимали противотревожные препараты, назначенные терапевтами, неврологами или самостоятельно. При этом их дозы были недостаточными, курсы лечения – короткими или, напротив, очень длинными. Препараты оказывались малоэффективными (растительные средства) либо имели высокий потенциал зависимости и другие побочные эффекты (фенобарбитал в составе Корвалола и аналогов, бензодиазепины) [2]. В другом исследовании Е.Г. Старостиной и соавт. из 87 пациентов с ТР и СД только 8,0% ранее обращались к психиатру и неврологу. Психотропные препараты ранее принимали 59,8% больных с ТР, причем в 82,7% случаев самостоятельно, без консультации психиатра или невролога. В подавляющем большинстве случаев это были средства, содержащие фенобарбитал и бензодиазепины [5].
На сегодняшний день при ТР применяются антидепрессанты, антипсихотики и анксиолитики. Из первой группы препаратов могут использоваться селективные ингибиторы обратного захвата серотонина (СИОЗС) и трициклики (ТЦ). Назначать ТЦ больным СД необходимо с осторожностью из-за риска увеличения массы тела и ухудшения гликемического профиля на фоне такой терапии. Кроме того, указанные препараты обладают выраженными холино- и адренергическими побочными эффектами, что ограничивает их применение у пациентов с сопутствующими соматическими заболеваниями. Относительным недостатком СИОЗС считаются усиление на ранних этапах лечения отдельных симптомов ТР и отсроченный противотревожный эффект. Среди неблагоприятных реакций СИОЗС выделяют тошноту, усиление аппетита, сексуальные дисфункции. Применение антипсихотиков у пациентов с СД также имеет ряд ограничений: риск увеличения массы тела, головокружения, избыточная седация.
Традиционные бензодиазепины (феназепам, алпразолам, клоназепам), относящиеся к анксиолитикам, не рекомендуется использовать длительное время, поскольку через 14 дней от начала лечения развивается фармакологическая зависимость.
Грандаксин
Терапия ТР требует длительного приема противотревожных препаратов. Из группы бензодиазепинов только тофизопам (препарат Грандаксин, Венгрия) разрешен к применению в течение трех месяцев.
Грандаксин обладает противотревожным и вегетостабилизирующим эффектами, при этом седативный и миорелаксирующий эффекты отсутствуют, что крайне важно для пациентов пожилого и старческого возраста [14]. Кроме того, Грандаксин не обладает кардиотоксичностью, что актуально для пациентов с СД и сопутствующими заболеваниями сердечно-сосудистой системы [15].
Удобный режим дозирования и невысокая стоимость являются дополнительными преимуществами Грандаксина.
Эффективность терапии ТР тофизопамом (Грандаксином) и гидроксизином (Атараксом) у пациентов с СД изучалась Е.Г. Старостиной и соавт. в ходе открытого сравнительного рандомизированного проспективного исследования. Участники – 60 пациентов с СД и ТР. Длительность лечения – три месяца. Период наблюдения после отмены препаратов – один месяц. Состояние пациентов до начала лечения, через три месяца лечения и через месяц после его окончания оценивали с помощью шкалы Спилберга – Ханина, Гиссенского опросника психосоматических жалоб (ГОСЖ). Тофизопам назначался в средней терапевтической дозе – 50 мг три раза в сутки.
Противотревожная терапия сопровождалась уменьшением психологических симптомов ТР. Хороший эффект отмечался примерно у 30,0% пациентов, удовлетворительный – у 60,0%, отсутствие эффекта – у 9,0% пациентов. Результаты сравнения эффективности Атаракса и Грандаксина представлены в таблице.
У пациентов, получавших Грандаксин, наблюдалось улучшение углеводного обмена – снижение уровня HbA1c. У принимавших Атаракс динамика HbA1c не достигла статистической значимости. Кроме того, лечение Грандаксином в отличие от лечения Атараксом сопровождалось значимым уменьшением частоты сердечных сокращений, САД и ДАД.
По окончании курса лечения Грандаксин был отменен одномоментно, признаков синдрома отмены у пациентов не зафиксировано. Переносимость Грандаксина характеризовалась как хорошая. Через месяц после лечения рецидива ТР не отмечено [16].
Положительное влияние Грандаксина на сердечно-сосудистую систему у пациентов с ишемической болезнью сердца (ИБС) продемонстрировано и в исследовании К.Ю. Скворцова и соавт. Показано, что добавление Грандаксина к комплексной антиангинальной терапии у пациентов с ИБС сопровождалось не только уменьшением выраженности тревожно-депрессивного расстройства, но и более выраженным уменьшением общей длительности ишемии (на 53,0% по сравнению с пациентами, не получавшими Грандаксин) [17].
В работе Э.В. Кулешовой препарат Грандаксин применялся у 23 больных ИБС и разными вариантами болевого синдрома. На фоне терапии наблюдалось уменьшение психоэмоциональных расстройств в 19 (82,0%) случаях. У восьми из 12 пациентов с атипичным болевым синдромом зафиксировано его снижение. Ни у одного пациента частота и интенсивность типичных приступов стенокардии напряжения существенно не менялись [15].
Таким образом, Грандаксин может рассматриваться как эффективный и безопасный препарат для лечения ТР у пациентов с СД.
