Устройство помпы при сахарном диабете

Что это такое?
Строго говоря, это устройства для постоянного подкожного введения инсулина, в том числе с постоянным и непрерывным мониторингом гликемии в реальном времени.
Инсулиновая помпа выглядит как небольшая коробочка – пудреница. Но только устроена помпа сложнее, это скорее маленький компьютер. Но помпа не решит все проблемы человека с диабетом, потому что пользоваться прибором нужно учиться.
Современные помпы состоят из нескольких блоков, первый из которых ― это монитор глюкозы. Под кожу имплантируется сенсор с иглой (очень маленькой), которая несколько сотен раз измеряет уровень сахара крови в течение длительного времени. Затем эти данные можно вывести на компьютер и посмотреть, что происходит в организме.
В сам корпус инсулиновой помпы устанавливается флакон с инсулином и через канюлю (тупоносую иглу), инсулин может поступать человеку внутрь, под кожу. В таких приборах применяют инсулин только короткого действия. Заряжать новые порции инсулина нужно с помощью готовых картриджей. Их можно либо менять целиком, либо перезаряжать. Начинать с помпы людям, у которых сахарный диабет обнаружили недавно, не рекомендуется. К новому состоянию организма следует привыкнуть и научиться контролировать уровень глюкозы в крови другими методами.
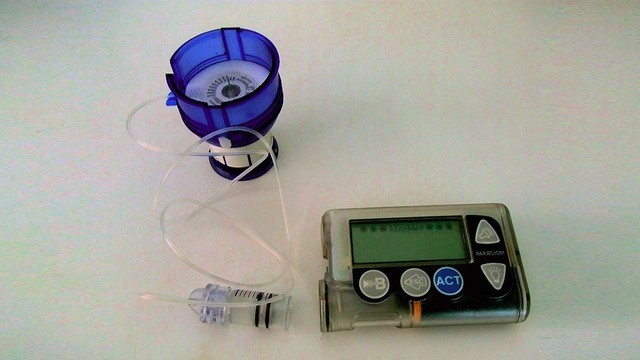 Рисунок 1. Примерно так может выглядеть комплектация инсулиновой помпы. Источник: СС0 Public Domain
Рисунок 1. Примерно так может выглядеть комплектация инсулиновой помпы. Источник: СС0 Public Domain
Помпу можно (и нужно) программировать – для этого и нужно проходить обучение. Так, можно запланировать марафон и заранее внести нужные данные о подаче инсулина в помпу. И точно так же запланировать следующий после марафона день – отдыха. Это важно уметь делать потому, что при разном уровне нагрузки человеку потребуется разное количество инсулина, причем важно правильно рассчитать время. Можно даже запрограммировать так, чтобы в первой половине дня инсулина вводилось меньше, а во вторую – больше.
Сейчас ведутся разработки такой помпы, которая бы сама смогла измерять уровень сахара в крови и сама бы могла вводить нужное количество инсулина. То есть такая помпа могла стать искусственной поджелудочной железой.
Кому показано применение инсулиновой помпы?
В целом, всем людям с сахарным диабетом можно использовать это устройство. Также, людям с диабетом 1-го типа рекомендуют назначить режим постоянной подкожной инфузии инсулина, например, после пересадки почки. Конечно, при отсутствии противопоказаний (об этом ниже). Это повышает шансы более благоприятного исхода после операции.
А вот беременным применение помповой инсулинотерапии показано только после обучения. Перевод с инъекций на инсулиновую помпу должен быть осуществлен не позднее 12-13 недели беременности. Но помпа всегда необходима тем женщинам, у кого был диагностирован гестационный диабет. Несмотря на то, что это состояние после родов скорее всего пройдет само, контролировать его во время беременности все равно важно.
Какие противопоказания?
Согласно федеральным клиническим рекомендациям, к помповой инсулинотерапии есть относительные и абсолютные противопоказания.
Относительные (временные)
- Явный психоэмоциональный стресс. В таком состоянии человек не сможет уделить достаточно внимания обучению принципам работы с инсулиновой помпой. Если врач обнаружит симптомы серьезного эмоционального напряжения или стресса, то перевод на помпу будет отложен.
- Острое соматическое (не психическое) заболевание или обострение хронического. Так как организм в этот момент находится не совсем в стабильном состоянии, осуществлять тонкую настройку прибора нецелесообразно.
- Впервые диагностированный сахарный диабет 1-го типа. Это ограничение временно потому, что для начала врачи рекомендуют пациентам научиться считать инсулин и использовать его другими методами. А когда уже будет некоторый опыт жизни с этим заболеванием – можно перейти на помпу.
Абсолютные
- Нежелание или неспособность человека пользоваться помпой правильно и с безопасностью для себя.
- Обучению препятствует наличие психического заболевания или другого состояния, которое потенциально может привести к неправильному обращению с прибором. В эту категорию попадают наркозависимость и алкоголизм.
- Сниженное зрение – настолько, что человек не может гарантировать точное взаимодействие с интерфейсами прибора. В том числе и из-за диабетической ретинопатии.
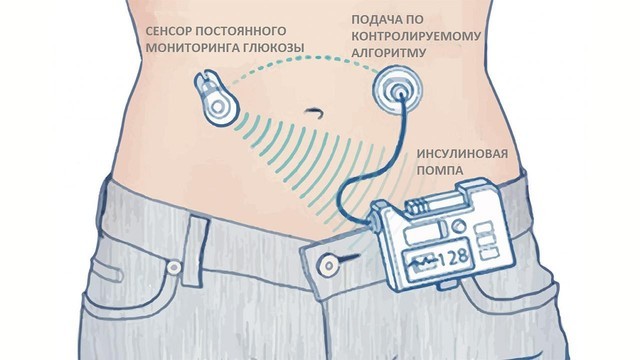 Рисунок 2. Как работает помпа. Источник: СС0 Public Domain
Рисунок 2. Как работает помпа. Источник: СС0 Public Domain
Но если человек хочет и может адекватно контролировать свою инсулинотерапию, выражает готовность научиться пользоваться помпой – тогда проблем не будет. Большим плюсом будет знания и навыки подсчета углеводов. Преимуществом будет ведение здорового образа жизни и занятия спортом.
Сколько стоит инсулиновая помпа?
Порядка 150-200 тысяч рублей. И это не считая расходных материалов – кассеты с инсулином, которые нужно менять по мере их истощения. Однако в России инсулиновую помпу можно получить по полису.
Как получить инсулиновую помпу бесплатно?
В России по закону любой человек с сахарным диабетом может рассчитывать на получение инсулиновой помпы по программе обязательного медицинского страхования при наличии медицинских показаний.
Имплантация инсулиновой помпы входит в перечень услуг, составляющих высокотехнологичную медицинскую помощь.
Для того, чтобы инсулиновую помпу имплантировали бесплатно, попробуйте связаться с региональным отделением Минздрава, либо обратитесь в государственный медицинский центр. Обычно в такие центры можно обратиться по направлению из поликлиники. Затем придется пройти обучение, либо показать, что необходимые навыки для адекватного обращения с прибором имеются. Почти со 100% вероятностью проблем с получением инсулиновой помпы по ОМС не возникнет.
Заключение
При сахарном диабете не обязательно всю оставшуюся жизнь делать уколы. Инсулиновая помпа – более удобный и современный вариант для контроля сахара в крови. В России этот прибор можно получить бесплатно, достаточно полиса ОМС. В любом городе можно узнать в центральной больнице, куда обратиться, чтобы получить инсулиновую помпу. Если нет серьезных противопоказаний – а их не так много, вопрос решается достаточно просто.
Источники
- Burakowska K., Górka P., Penner GB. Effects of canola meal inclusion rate in starter mixtures for Holstein heifer calves on dry matter intake, average daily gain, ruminal fermentation, plasma bolites, and total-tract digestibility. // J Dairy Sci – 2021 – Vol – NNULL – p.; PMID:33896627
- Mowitz M., Ulriksdotter J., Bruze M., Svedman C. In Response to the Letter to the Editor on Minimizing Adverse Skin Reactions to Wearable Continuous Glucose Monitoring Sensors. // J Diabetes Sci Technol – 2021 – Vol – NNULL – p.19322968211008241; PMID:33880949
- Haak T., Herrmann E., Lippmann-Grob B., Tombek A., Hermanns N., Krichbaum M. The Effect of Prandial Insulin Applied for Fat Protein Units on Postprandial Glucose Excursions in Type 1 Diabetes Patients with Insulin Pump Therapy: Results of a Randomized, Controlled, Cross-Over Study. // Exp Clin Endocrinol Diabetes – 2021 – Vol – NNULL – p.; PMID:33878763
- Wang J., Zhang L., Wang X., Dong J., Chen X., Yang S. Application of Nano-Insulin Pump in Children with Diabetic Ketoacidosis. // J Nanosci Nanotechnol – 2021 – Vol21 – N10 – p.5051-5056; PMID:33875090
- Sandhu S., Wang T., Prajapati D. Acute esophageal necrosis complicated by refractory stricture formation. // JGH Open – 2021 – Vol5 – N4 – p.528-530; PMID:33869789
- Finsterer J. Lifestyle Changes Normalize Serum Lactate Levels in an m.3243A>G Carrier. // Am J Case Rep – 2021 – Vol22 – NNULL – p.e930175; PMID:33867519
- Gaudillère M., Pollin-Javon C., Brunot S., Fimbel SV., Thivolet C. Effects of remote care of patients with poorly controlled type 1 diabetes included in an experimental telemonitoring programme. // Diabetes b – 2021 – Vol – NNULL – p.101251; PMID:33862199
- Alonso GT., Ebekozien O., Gallagher MP., Rompicherla S., Lyons SK., Choudhary A., Majidi S., Pinnaro CT., Balachandar S., Gangat M., Curda Roberts AJ., Marks BE., Creo A., Sanchez J., Seeherunvong T., Jimenez-Vega J., Patel NS., Wood JR., Gabriel L., Sumpter KM., Wilkes M., Rapaport R., Cymbaluk A., Wong JC., Sanda S., Albanese-O’neill A. Diabetic ketoacidosis drives COVID-19 hospitalizations in children with type 1 diabetes. // J Diabetes – 2021 – Vol – NNULL – p.; PMID:33855813
- Fredette ME., Zonfrillo MR., Park S., Quintos JB., Gruppuso PA., Topor LS. Self-reported insulin pump prescribing practices in pediatric type 1 diabetes. // Pediatr Diabetes – 2021 – Vol – NNULL – p.; PMID:33855806
- Rubin-Falcone H., Fox I., Hirschfeld E., Ang L., Pop-Busui R., Lee JM., Wiens J. Association Between Management of Continuous Subcutaneous Basal Insulin Administration and HbA1C. // J Diabetes Sci Technol – 2021 – Vol – NNULL – p.19322968211004171; PMID:33853374
Помповая инсулинотерапия – это альтернатива многократным ежедневным инъекциям инсулина. Пациент с диабетом носит небольшое устройство, с помощью которого инсулин вводится в организм. Точные дозировки и индивидуальные настройки помогают поддерживать уровень сахара крови в пределах целевого диапазона. Терапия с помощью инсулиновой помпы имеет множество преимуществ, таких как снижение уровня HbA1c и больше свободы в повседневной жизни1,2.
Что такое инсулиновая помпа?

Инсулиновая помпа – это небольшое электронное устройство, которое вводит инсулин по заранее запрограммированным индивидуальным настройкам.
Инсулиновая помпа рекомендована пациентам с 1 и 2 типом диабета, находящимся на инсулинотерапии.
Инсулиновая помпа позволяет имитировать работу поджелудочной железы у здорового человека. В отличие от метода многократных ежедневных инъекций, в помпе используется только один инсулин – короткого или ультракороткого действия. Постоянная подкожная инфузия инсулина (ППИИ) позволяет исключить необходимость выполнения частых инъекций – быстродействующий инсулин вводится в точных дозах в круглосуточном режиме, точно обеспечивая потребности организма.
Инсулиновую помпу можно отсоединить на время водных процедур или занятий активными видами спорта. Остальное время помпу можно носить на ремне брюк, в кармане, специальном чехле или на поясе.
Каковы преимущества помповой инсулинотерапии?
Механизм работы инсулиновой помпы. Как инсулин попадает в организм?
В инсулиновой помпе (1) предусмотрено отделение для резервуара (2) с инсулином, из которого инсулин вводится в организм с помощью инфузионного набора. (3). Установка инфузионного набора выполняется с помощью специального устройства для введения инфузионного набора – сертера (4). Сам инсулин вводится через небольшую гибкую трубочку (канюлю), расположенную под кожей. Инфузионный набор подсоединен к резервуару с помощью небольших трубочек, которые можно отсоединять по мере необходимости (например, во время плавания, душа или занятий спортом).
КОМПОНЕНТЫ ИНСУЛИНОВОЙ ПОМПЫ
Все инфузионные наборы и резервуары MiniMed образуют целостную систему с инсулиновой помпой с помощью специально разработанного уникального интерфейса, обеспечивающего большую надежность, по сравнению со стандартным соединением. Основополагающий компонент системы – запатентованное уникальное соединение MiniMed6, которым снабжен каждый инфузионный набор.
1.Инсулиновая помпа
Небольшое электронное устройство, в котором присутствуют такие элементы:
- Кнопки для программирования дозы инсулина и навигации по меню
- ЖК экран, на котором отображается процесс программирования
- Отсек для 1 щелочной батареи типа AA
- Отсек для резервуара
2.Резервуар
Пластиковый картридж, в котором хранится инсулин и который вводится в инсулиновую помпу. Резервуар снабжен специальным поршнем (компонент синего цвета, который находится в верхней части резервуара и снимается перед тем как вставить резервуар в инсулиновую помпу), с помощью которого выполняется наполнение резервуара из ампулы с инсулином или шприц-ручки. Максимальный объем резервуара – 300 единиц, его нужно менять каждые 2-3 дня по мере смены инфузионного набора. Специальный дизайн резервуаров MiniMed делает процесс заполнения инсулином максимально простым и удобным.
3.Инфузионный набор
Один из компонентов инфузионного набора – тонкая трубка, которая соединяет резервуар и выбранное вами место для инфузий на теле. Ввод канюли выполняется с помощью небольшой иголки, которая затем извлекается из тела, а места для инфузий соответствуют местам на теле, куда обычно вводятся стандартные инъекции инсулина. Частота смены инфузионного набора – каждые два-три дня. Наборы MiniMed представлены в широком ассортименте и обладают разнообразными характеристиками (тип канюли, длина трубки, угол наклона) – Вы сможете выбрать именно тот инфузионный набор, который обеспечит Вам максимальный комфорт и защиту.
4. Устройство для введения инфузионного набора
Для установки инфузионного набора используется специальное устройство – сертер. Всего одно нажатие кнопки и инфузионный набор установлен – быстро, просто и практически безболезненно.
Если Вы хотите узнать больше о помповой инсулинотерапии, свяжитесь со специалистами команды MiniMed.
1 J. C. Pickup and A. J. Sutton Severe hypoglycaemia and glycemic control in Insulin Dependant Diabetes: -analysis of multiple daily insulin injections compared with continuous subcutaneous insulin infusion Diabetic Medicine 2008 :25, 765-774.
2 Bergenstal RM1, Tamborlane WV, Ahmann A, Buse JB, Dailey G, Davis SN, Joyce C, Perkins BA, Welsh JB, Willi SM, Wood MA; STAR 3 Study Group. Sensor-augmented pump therapy for A1C reduction (STAR 3) study: results from the 6-month continuation phase. Diabetes Care. 2011 Nov;34(11):2403-5. doi: 10.2337/dc11-1248. Epub 2011 Sep 20.
3 Medtronic. (n.p.). OpT2mise Study: Clinical Evidence. Retrieved 19 May, 2016, from https://type2.medtronic-diabetes.co.uk/
4 J. C. Pickup and A. J. Sutton Severe hypoglycaemia and glycemic control in Type 1 diabetes: -analysis of multiple daily insulin injections compared with continuous subcutaneous insulin infusion Diabetic Medicine 2008 :25, 765-774
5 Bergenstal RM1, Tamborlane WV, Ahmann A, Buse JB, Dailey G, Davis SN, Joyce C, Perkins BA, Welsh JB, Willi SM, Wood MA; STAR 3 Study Group. Sensor-augmented pump therapy for A1C reduction (STAR 3) study: results from the 6-month continuation phase. Diabetes Care. 2011 Nov;34(11):2403-5. doi: 10.2337/dc11-1248. Epub 2011 Sep 20.
6 Ly T.T, Nicholas J.A., Retterath A. et al. Reduction of Severe Hypoglycemia with Sensor-Augmented Insulin Pump Therapy and Automated Insulin Suspension in Patients with Type 1 Diabetes [abstract]. Diabetes 2013; 62 (supplement 1): 228-OR
Инсулиновая помпа – это сложный прибор, требующий определенных навыков. Во многом поэтому подавляющее число людей с диабетом предпочитает вводить инсулин с помощью шприц-ручки. Между тем использование инсулиновой помпы может оптимизировать управление диабетом. Да, прибор требует умелого обращения, но научиться этому можно комфортно и быстро.
Как работает инсулиновая помпа1
Преимущества помповой инсулинотерапии3
- Меньше проколов кожи. В отличие от других методов инсулинотерапии, помпа требует замены канюли раз в 2-3 дня.
- Высокая точность. Это особенно важно для детей и взрослых с повышенной чувствительностью к малым дозам инсулина.
- Расчет доз. Благодаря встроенному советнику болюса пользователь помпы может избежать сложных математических вычислений при расчете доз инсулина.
- Гибкость и удобство. С помощью кнопок можно легко регулировать базальный профиль, чтобы подстроить помпу под изменения в режиме дня (спорт, болезнь, поход в ресторан и т. д.).
- Отсутствие непредсказуемых эффектов инсулина длительного действия. В помпе используется инсулин короткого и ультракороткого действия.
- Уменьшение числа эпизодов гипогликемии за счет возможности более точного дозирования инсулина во время или после событий, которые могут привести к снижению уровня глюкозы крови.
- Улучшение показателей гликированного гемоглобина.
- Сведение к минимуму резких колебаний уровня глюкозы крови.
- Улучшение качества жизни. Повышается степень свободы человека с диабетом в отношении образа жизни и питания.
- Анализ данных для планирования и коррекции лечения.
Показания к помповой инсулинотерапии4
Помповая инсулинотерапия может быть показана пациентам с сахарным диабетом любого типа. Особенная эффективность проявляется у детей и подростков, а также при коррекции неудовлетворительных показателей гликемического контроля при сахарном диабете 1 типа.
Противопоказания к помповой инсулинотерапии4
Выраженный стресс, вызванный процессом обучения принципам работы с инсулиновой помпой.
Обострение хронических заболеваний или возникновение острых соматических заболеваний.
Впервые выявленный сахарный диабет 1 типа из-за отсутствия опыта управления диабетом.
Нежелание или неспособность пользователя выполнять процедуры, связанные с помпой.
Наличие психического заболевания, препятствующего обучению, в т. ч. наркозависимости и алкоголизма.
Выраженное снижение зрения.
Рекомендации по использованию инсулиновой помпы
Чтобы получить знания и навыки управления помпой, необходимо пройти технический тренинг.
Обучение работе с системой Акку-Чек Комбо
В систему Акку-Чек Комбо входит инсулиновая помпа Акку-Чек Спирит Комбо для круглосуточного введения инсулина и пульт управления Акку-Чек Перформа Комбо для дистанционного управления помпой и контроля уровня глюкозы крови.
Вы можете пройти обучение по Акку-Чек Комбо одним из способов:
- самостоятельно изучить материалы на сайте;
- просмотреть 15 видеороликов здесь;
- пройти технический онлайн-тренинг;
- посетить занятия очно.
В результате обучения Вы получите навыки и знания, необходимые для перехода на помповую инсулинотерапию. Назначение помповой инсулинотерапии осуществляется только медицинским специалистом. Пожалуйста, проконсультируетесь со своим лечащим специалистом.
Наука и техника не стоят на месте, и каждый год ученые представляют нам с вами огромное количество новых приборов, упрощающих жизнь в самых разнообразных ее сферах. К счастью, новшества касаются не только стиральных машин и мобильных телефонов: технологический прогресс позволяет врачам и пациентам вводить в практику изобретения, существенно облегчающие диагностику или лечение многих заболеваний. В отношении сахарного диабета таким удивительным прибором является инсулиновая помпа.
Помповая инсулинотерапия (или ППИИ – постоянная подкожная инфузия инсулина) – метод лечения сахарного диабета с использованием специального прибора, инсулиновой помпы. Помпа подсоединяется к вашему телу с помощью тонкого катетера и круглосуточно, с интервалом в несколько минут, подает через него небольшие дозы инсулина. Фактически этот аппарат имитирует, хоть и не в полной мере, работу поджелудочной железы.
Помпа представляет собой портативное устройство, по внешнему виду напоминающее пейджер или MP3-плеер: она имеет корпус с дисплеем и кнопками управления, а также отсеком для установки картриджа с инсулином. Этот отсек соединяется с инфузионной системой, включающей в себя тонкую гибкую трубку (катетер) и особую иглу. После установки системы игла вынимается, а катетер остается под кожей. Данные приспособления необходимы для того, чтобы помпа могла доставлять инсулин по назначению, а именно – в жировую ткань, откуда гормон будет хорошо всасываться.
Как же работает помпа и что отличает ее от привычного вам введения инсулина с помощью шприца или шприц-ручки?
Помпа подает инсулин 24 часа в сутки, вне зависимости от того, чем вы занимаетесь. Это значит, что инсулин будет поступать в ваш организм даже тогда, когда вы спите, занимаетесь спортом или ведете машину. Немаловажно, что помпа не может «забыть» ввести инсулин. В зависимости от модели аппарата временные промежутки, в которые вводится инсулин, могут различаться, но, как правило, они составляют несколько минут.
Помпа использует только один вид инсулина (как правило, ультракороткий аналог), но подает его в очень небольшом количестве. Эта доза инсулина рассчитывается для каждого пациента индивидуально. Режим введения такой же, как и при многократных инъекциях, то есть базис-болюсный. Это значит, что часть инсулина будет поступать в ваш организм вне зависимости от приема пищи (имитируя эффект инсулина длительного действия, вводимого шприц-ручкой), для того чтобы снизить количество глюкозы, которое производится печенью. Другая часть (болюс) будет вводится помпой перед приемом пищи (имитируя инъекцию короткого инсулина), и назначение этой дозы состоит в том, чтобы вернуть резко возросший после еды уровень глюкозы к оптимальному значению.
Работа помпы позволяет вводить инсулин более физиологично, то есть так, как это делала бы поджелудочная железа, если бы у вас не было сахарного диабета. Это связано с тем, что устройство способно изменять количество вводимого инсулина в зависимости от уровня вашей физической активности, характера употребляемой пищи, ваших индивидуальных особенностей и множества других факторов. Для того, чтобы разобраться в этой особенности помпы, необходимо вспомнить, что у здорового человека инсулин вырабатывается в определенном режиме, который схематично можно отобразить следующим образом:
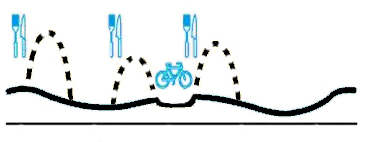
Сплошная линия отражает базальный уровень инсулина, то есть то его количество, которое поджелудочная железа выделяет в кровь в течение всего дня вне зависимости от количества глюкозы, поступающей с пищей. Пунктирные линии показывают уровень инсулина, который выделяется в ответ на прием пищи. При физической нагрузке глюкоза может поступать в клетки и без участия инсулина, поэтому потребность в этом гормоне становится меньше, и поджелудочная железа закономерно уменьшает его выработку, защищая вас от опасного снижения уровня глюкозы крови.
Если у вас сахарный диабет, и вы делаете инъекции инсулина с помощью шприц-ручки, то картинка может выглядеть, например, вот так:
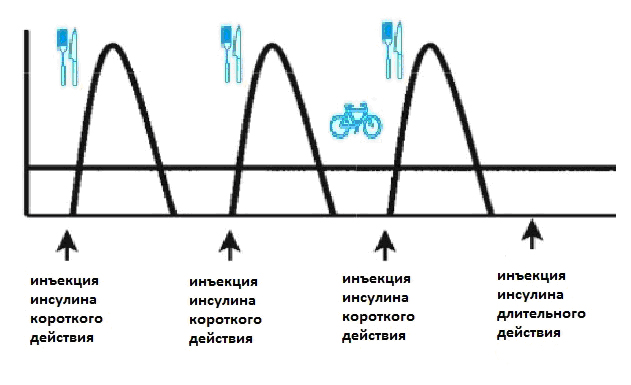
В данном случае вы видите, что базальный уровень инсулина, имитируемый с помощью препарата инсулина длительного действия, не меняется в течение суток, как это происходит у людей без диабета. Это может создавать определенные трудности, потому что введенное количество инсулина невозможно уменьшить или увеличить в зависимости от ситуации. Вы видите, например, что в данном случае снижения количества инсулина в крови при физической нагрузке не происходит, поэтому в данный момент времени у вас может возникнуть гипогликемия.
Помпа же, благодаря своей способности изменять количество вводимого инсулина, фактически может имитировать действие поджелудочной железы здорового человека. Посмотрите, как отличается график от предыдущего:
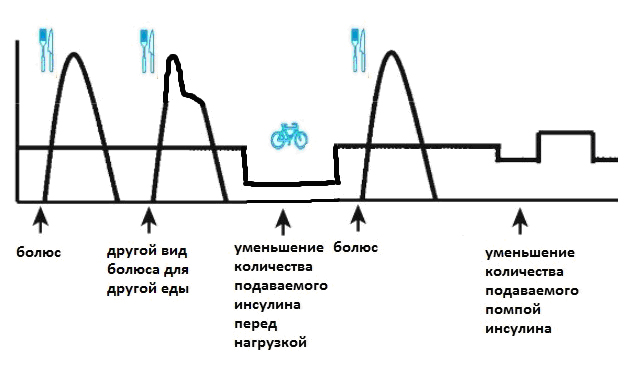
Вы видите, что возможности помпы позволяют изменить количество вводимого инсулина в зависимости от того, занимаетесь ли вы спортом в течение дня, есть ли у вас особенности течения заболевания (например, ночные гипогликемии или феномем “утренней зари”). Кроме того, помпа способна изменять режим введения инсулина даже в зависимости от того, что вы планируете съесть (с помощью функции модицикации болюса), чего трудно добиться, используя режим многократных инъекций.
Инсулиновая помпа устроена так, что при необходимости инфузионный набор можно отсоединить и временно прекратить поступление инсулина, например, во время интимной близости, если вам хочется принять душ или посетить бассейн.
Помпа снабжена множеством полезных функций, которые делают ее использование безопасным и чрезвычайно удобным. Так, скажем, современные помпы имеют калькулятор болюса, который поможет вам правильно рассчитать количество инсулина, которое нужно ввести перед едой. Корпус помпы защищен от воздействия электромагнитного излучения, а это значит, что аппарат не выйдет из строя, когда вы используете микроволновую печь или проезжаете на автомобиле мимо линий электропередач. Помпа оснащена чувствительной системой оповещения, поэтому она сообщит вам и прекратит подачу инсулина в случае, если устройство по какой-то причине выйдет из строя. Некоторые помпы также умеют отключаться при достижении определенного порогового уровня глюкозы крови для того, чтобы защитить вас от гипогликемии. Это значит, что случайное введение инсулина практически невозможно, что делает помповую инсулинотерапию весьма безопасным методом лечения сахарного диабета.
