Вторичный панкреатогенный не сахарный диабет

Панкреатогенный сахарный диабет – эндокринное заболевание, которое возникает на фоне первичного поражения поджелудочной железы различного генеза (чаще хр. панкреатита). Проявляется диспепсическими расстройствами (изжогой, диареей, периодическими болями в эпигастрии) и постепенным развитием гипергликемии. Диагностика базируется на исследовании гликемического профиля, биохимии крови, УЗИ, МРТ поджелудочной железы. Лечение включает диету с пониженным содержанием жиров и «быстрых» углеводов, назначение ферментных и сахароснижающих препаратов, отказ от алкоголя и табакокурения. После проведения радикальных операций назначают заместительную инсулинотерапию.
Общие сведения
Панкреатогенный сахарный диабет (сахарный диабет 3 типа) – вторичное нарушение метаболизма глюкозы, развивающееся как следствие поражения инкреторного аппарата поджелудочной железы (ПЖ). Заболевание возникает у 10-90% пациентов с хроническим панкреатитом. Такая вариабельность данных связана со сложностью прогнозирования развития эндокринной дисфункции ПЖ и трудностью дифференциальной диагностики патологии. После перенесенного острого панкреатита риск формирования сахарного диабета 3 типа составляет 15%. Болезнь поражает чаще лиц мужского пола, чрезмерно употребляющих алкоголь, жирную пищу.
Панкреатогенный сахарный диабет
Причины панкреатогенного сахарного диабета
Заболевание развивается при нарушении эндокринной и экзокринной функции ПЖ. Выделяют следующие причины повреждения островкового аппарата железы:
- Хроническое воспаление ПЖ. Частые обострения панкреатита увеличивают риск развития диабета. Хроническое воспаление вызывает постепенное разрушение и склерозирование островков Лангерганса.
- Операции на поджелудочной железе. Частота послеоперационного диабета варьирует от 10% до 50% в зависимости от объема операции. Чаще всего болезнь развивается после проведения тотальной панкреатэктомии, панкреатодуоденальной резекции, продольной панкреатоеюностомии, резекции хвостовой части ПЖ.
- Прочие заболевания ПЖ. Рак поджелудочный железы, панкреонекроз вызывают нарушение эндокринной функции с формированием стойкой гипергликемии.
Существуют факторы риска, провоцирующие возникновение панкреатогенного диабета у пациентов с дисфункцией поджелудочной железы. К ним относятся:
- Злоупотребление алкоголем. Систематическое употребление спиртных напитков в несколько раз повышает риск возникновения панкреатита алкогольного генеза с формированием транзиторной или стойкой гипергликемии.
- Нарушение питания. Излишнее употребление пищи, богатой жирами, легкоусвояемыми углеводами способствует развитию ожирения, гиперлипидемии и нарушения толерантности к глюкозе (предиабета).
- Длительный прием медикаментов (кортикостероидов) часто сопровождается возникновением гипергликемии.
Патогенез
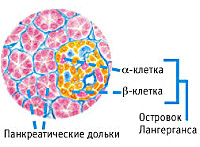
Эндокринная функция ПЖ заключается в выделении в кровь инсулина и глюкагона. Гормоны продуцируются островками Лангерганса, расположенными в хвосте железы. Длительные внешние воздействия (алкоголь, медикаменты), частые приступы обострения панкреатита, оперативное вмешательство на железе приводит к нарушению инсулярной функции. Прогрессирование хронического воспаления железы вызывает деструкцию и склероз островкового аппарата. В период обострения воспаления формируется отек ПЖ, возрастает содержание трипсина в крови, который оказывает ингибирующее действие на секрецию инсулина. В результате повреждения эндокринного аппарата железы возникает вначале преходящая, а затем и стойкая гипергликемия, формируется сахарный диабет.
Симптомы панкреатогенного сахарного диабета
Патология чаще возникает у лиц худощавого или нормального телосложения с повышенной возбудимостью нервной системы. Поражение ПЖ сопровождается диспепсическими явлениями (диарея, тошнота, изжога, метеоризм). Болезненные ощущения при обострении воспаления железы локализуются в зоне эпигастрия и имеют различную интенсивность. Формирование гипергликемии при хроническом панкреатите происходит постепенно, в среднем через 5-7 лет. По мере увеличения продолжительности болезни и частоты обострений возрастает риск развития СД. Диабет может дебютировать и при манифестации острого панкреатита. Послеоперационная гипергликемия формируется одномоментно и требует коррекции инсулином.
Панкреатогенный диабет протекает в легкой форме с умеренным повышением глюкозы крови и частыми приступами гипогликемии. Пациенты удовлетворительно адаптированы к гипергликемии до 11 ммоль/л. Дальнейшее повышение глюкозы в крови вызывает симптомы диабета (жажда, полиурия, сухость кожных покровов). Панкреатогенный СД хорошо поддается лечению диетотерапией и сахароснижающими препаратами. Течение болезни сопровождается частыми инфекционными и кожными заболеваниями.
Осложнения
У пациентов с СД 3 типа редко возникает кетоацидоз и кетонурия. Для больных панкреатогенным диабетом характерны частые непродолжительные приступы гипогликемии, которые сопровождаются чувством голода, холодным потом, бледностью кожных покровов, чрезмерным возбуждением, тремором. Дальнейшее падение уровня глюкозы крови вызывает помутнение или потерю сознания, развитие судорог и гипогликемической комы. При длительном течении панкреатогенного диабета формируются осложнения со стороны других систем и органов (диабетическая нейропатия, нефропатия, ретинопатия, ангиопатия), гиповитаминозы А, Е, нарушение метаболизма магния, меди и цинка.
Диагностика
Диагностика панкреатогенного сахарного диабета затруднительна. Это объясняется длительным отсутствием симптомов диабета, сложностью распознавания воспалительных заболеваний ПЖ. При развитии болезни часто игнорируют симптомы поражения ПЖ, назначая только сахароснижающую терапию. Диагностика нарушения углеводного обмена проводится по следующим направлениям:
- Консультация эндокринолога. Важную роль играет тщательное изучение истории болезни и связи диабета с хроническим панкреатитом, операциями на ПЖ, алкоголизмом, метаболическими нарушениями, приемом стероидных препаратов.
- Мониторинг гликемии. Предполагает определение концентрации глюкозы натощак и через 2 часа после еды. При СД 3 типа уровень глюкозы натощак будет в пределах нормы, а после еды повышен.
- Оценка функции ПЖ. Проводится с помощью биохимического анализа с определением активности диастазы, амилазы, трипсина и липазы в крови. Показательны данные ОАМ: при панкреатогенном СД следы глюкозы и ацетона в моче обычно отсутствуют.
- Инструментальные методы визуализации. УЗИ брюшной полости, МРТ поджелудочной железы позволяют оценить размеры, эхогенность, структуру ПЖ, наличие дополнительных образований и включений.
В эндокринологии дифференциальная диагностика заболевания проводится с сахарным диабетом 1 и 2 типа. СД 1 типа характеризуется резким и агрессивным началом болезни в молодом возрасте и выраженными симптомами гипергликемии. В анализе крови обнаруживаются антитела к бета-клеткам ПЖ. Отличительными чертами СД 2 типа будут являться ожирение, инсулинорезистентность, наличие С-пептида в крови и отсутствие гипогликемических приступов. Развитие диабета обоих типов не связано с воспалительными заболеваниями ПЖ, а также оперативными вмешательствами на органе.
Лечение панкреатогенного сахарного диабета
Для наилучшего результата необходимо проводить совместное лечение хронического панкреатита и сахарного диабета. Требуется навсегда отказаться от употребления алкогольных напитков и табакокурения, скорректировать питание и образ жизни. Комплексная терапия имеет следующие направления:
- Диета. Режим питания при панкреатогенном диабете включает коррекцию белковой недостаточности, гиповитаминоза, электролитных нарушений. Пациентам рекомендовано ограничить потребление «быстрых» углеводов (сдобные изделия, хлеб, конфеты, пирожные), жареной, острой и жирной пищи. Основной рацион составляют белки (нежирные сорта мяса и рыбы), сложные углеводы (крупы), овощи. Пищу необходимо принимать небольшими порциями 5-6 раз в день. Рекомендовано исключить свежие яблоки, бобовые, наваристые мясные бульоны, соусы и майонез.
- Возмещение ферментной недостаточности ПЖ. Применяются медикаменты, содержащие в разном соотношении ферменты амилазу, протеазу, липазу. Препараты помогают наладить процесс пищеварения, устранить белково-энергетическую недостаточность.
- Прием сахароснижающих препаратов. Для нормализации углеводного обмена хороший результат дает назначение препаратов на основе сульфанилмочевины.
- Послеоперационная заместительная терапия. После хирургических вмешательств на ПЖ с полной или частичной резекцией хвоста железы показано дробное назначение инсулина не более 30 ЕД в сутки. Рекомендованный уровень глюкозы крови – не ниже 4,5 ммоль/л из-за опасности гипогликемии. При стабилизации гликемии следует переходить на назначение пероральных сахароснижающих препаратов.
- Аутотрансплантация островковых клеток. Осуществляется в специализированных эндокринологических медцентрах. После успешной трансплантации пациентам выполняется панкреатотомия или резекция поджелудочной железы.
Прогноз и профилактика
При комплексном лечении поражения ПЖ и коррекции гипергликемии прогноз заболевания положительный. В большинстве случаев удается достичь удовлетворительного состояния пациента и нормальных значений сахара крови. При тяжелых онкологических заболеваниях, радикальных операциях на железе прогноз будет зависеть от проведённого вмешательства и реабилитационного периода. Течение болезни отягощается при ожирении, алкоголизме, злоупотреблении жирной, сладкой и острой пищей. Для профилактики панкреатогенного сахарного диабета необходимо вести здоровый образ жизни, отказаться от спиртного, при наличии панкреатита своевременно проходить обследование у гастроэнтеролога.
Панкреатогенный сахарный диабет (аббревиатура: ПСД; альтернативное название: сахарный диабет 3с типа) – хроническая гипергликемия, вызванная повреждением или дисфункцией поджелудочной железы.

ПСД
Внимание! В международной классификации болезней 10-го пересмотра (МКБ-10) ПСД обозначается кодом Е14.
Причины
ПСД зачастую возникает вследствие заболеваний или травм поджелудочной железы, которые, в частности, влияют на секрецию инсулина.
Основные болезни, которые могут вызвать ПСД:
- Хроническое воспаление поджелудочной: влияет как на секрецию пищеварительных ферментов (экзокринную функцию) и инсулина, так и на секрецию глюкагона и других гормонов (эндокринную функцию). Основной причиной является хроническое потребление алкоголя;
- Травмы (например, несчастные случаи);
- Хирургическое удаление поджелудочной (полное или частичное), например, из-за опухоли;
- Новообразования;
- Кистозный фиброз: неизлечимая наследственная болезнь. Около 30 процентов пациентов также страдают диабетом, потому что в поджелудочной образуются вязкие выделения. Он забивает протоки и повреждает клетки, которые производят инсулин и другие гормоны. Необходима инсулиновая терапия;
- Гемохроматоз: в ходе болезни накапливается много железа, которое повреждает ткани в различных органах. В поджелудочной бета-клетки, продуцирующие инсулин, разрушаются.

Панкреатит
Симптомы
Чрезмерное количество сахара организм пытается вывести через мочу. Поэтому сильная частота мочеиспускания может быть признаком диабетической патологии. Моча может быть на вкус сладкая и неприятно пахнуть. У многих пациентов развивается хроническая полидипсия. Нередко сухость и зуд кожи могут быть признаком нарушения баланса жидкости в организме.
Другими возможными симптомами являются усталость, слабость и трудности с концентрацией внимания. У некоторых (диабетиков первого типа) пациентов может резко снижаться масса тела, а у некоторых (диабетиков второй разновидности) – увеличиваться.
Поскольку ПСД также влияет на иммунную систему, пациенты подвержены инфекциям мочеполового тракта, грибковым инфекциям, а также простуде. У многих больных возникают нарушения заживления ран. Иногда возникают проблемы со зрением, эректильная дисфункция, покалывание в руках и ногах, а также сердечно-сосудистые проблемы.
Хотя симптомы диабета 3 типа нелегко выявить, диабет первого типа обычно проявляется в течение нескольких недель. Игнорирование признаков диабета может привести к опасным для жизни состояниям – обезвоживание, почечная недостаточность или потеря сознания в виде диабетической комы (гипогликемия) или шока.
Диагностика
Для диагностики ПСД измеряется уровень сахара в крови натощак и проводится тест на толерантность к глюкозе. Если гипергликемия измеряется не менее двух дней, это считается показателем диабета.
При отсутствии лечения могут возникать тяжелые осложнения. В крайних случаях может возникать необратимое повреждение почек, глаз, печени и других органов. Кроме того, пациенты с ПСД обычно теряют вес без соответствующего лечения, плохо себя чувствуют и часто нуждаются в жидкости.
Исследователи из Университета Суррея хотели узнать, насколько часто возникают различные типы диабета. Поэтому они изучили медицинские записи более двух миллионов британцев.
Исследование дало ряд сюрпризов: диабет 3c редко выявлялся врачами первичной медико-санитарной помощи. У 97,3% пациентов с проблемами поджелудочной был диагностирован диабет второй формы, хотя у них был ПСД. Такой ложный диагноз может оказать огромное влияние на пациента, объясняют ученые. Больным с ПСД больше нуждается в терапии инсулином. Кроме того, ПСД представляется гораздо более распространенным, чем ожидалось.
Исследователи призывают к большему вниманию к ПСД, особенно среди медицинского персонала. Потому что длительное отсутствие правильного диагноза и соответствующего лечения может в конечном итоге привести к серьезному повреждению нервов, глаз и почек.

Нервы
Курс болезни
Курс и прогноз ПСД зависят в первую очередь от того, насколько хорошо можно поддерживать гликемию на постоянном уровне. Неправильное лечение ПСД может привести к диабетической коме, которая приводит к гибели пациента. Расстройство развивается медленнее и часто обнаруживается только спустя много лет.
Наиболее типичные симптомы – повышенная жажда, частое мочеиспускание, потеря массы тела, склонность к инфекции, судороги, зуд и помутнение зрения. Курс в основном определяется вторичными болезнями (повреждение глаз, почек, нервов, нарушения кровообращения). Общие причины смерти от ПСД включают инсульт, сердечный приступ и почечную недостаточность.
Осложнения
Если гипергликемия не вызывает острых симптомов, она повреждает маленькие кровеносные сосуды жизненно важных органов. Наиболее распространенными осложнениями являются диабетическая ретинопатия, которая поражает сосуды в сетчатке глаза. Если расстройство обнаружено слишком поздно, это может привести к слепоте. Нередко возникает диабетическая нефропатия.
Фильтрующая функция органа уменьшается, а дополнительные осложнения диабета, такие как высокое кровяное давление и расстройства обмена липидов, также уменьшают качество жизни пациента. ПСД может вызывать диабетическую полинейропатию, которая проявляется в виде сенсорных нарушений. Плохо заживающие раны и язвы, которые в основном возникают на ногах и могут привести к гибели ткани.
Лечение
Многие спрашивают: чем лечить поджелудочную железу при сахарном диабете? Пациентам с ПСД важно вести здоровый образ жизни. В дополнение к большему количеству упражнений и потере веса важно нормализоваться концентрацию липидов в крови и артериальное давление.
Как восстановить работу поджелудочной? При ПСД приходится вводить инсулин с начала заболевания, потому что их поджелудочная неспособна вырабатывать самостоятельно гормон. Последствия могут быть предотвращены или отсрочены, если лечение начнется на ранней стадии. Если гликемию нормализовать вовремя, осложнения обычно не возникают.
Прогноз и профилактика
Прогноз диабета сильно отличается между различными видами. Кроме того, поведение пациента сильно влияет на ход болезни. Согласно современным научным возможностям, полное излечение от метаболического расстройства невозможно. Если пациент будет принимать регулярно инсулин, последствия диабета можно значительно уменьшить. Ожидаемая продолжительность жизни человека также зависит от условий и регулярного контроля сахара в кровеносном русле.
В негативных условиях пациент преждевременно умирает. В оптимальных условиях пациент может вести полноценную жизнь. Для этой цели необходимо изменить рацион питания и физическую активность.
Независимо от необходимости введения инсулина, строгое соблюдение индивидуальной диеты и лечебной физкультуры, которая отражается в отдельных спортивных программах, – важные условия лечения. Пациентам рекомендуется посещать тренажерный зал или заниматься в домашних условиях. Спортивные мероприятия помогают предотвратить различные вторичные заболевания – повреждение сосудов в важных для жизни органах, таких как почки и сетчатка.
Диабетикам необходимо снизить потребление моносахаридов (глюкозы, фруктозы), поскольку они повышают риск осложнений. Необходимо исключить из рациона питания избыточное количество жиров (за исключением омега-3 жирных кислот). Диету необходимо согласовывать и корректировать строго с диетологом.
Совет! Не рекомендуется самостоятельно лечить панкреатит таблетками, народными (традиционными) средствами, травами, капсулами или другими лекарствами. Восстановлением поджелудочной должен заниматься врач. Иногда не удаётся полностью вылечить расстройство.
Лечиться лекарственными препаратами можно только по рекомендации врача. При возникновении дополнительных клинических симптомов рекомендуется обращаться к врачу. Если возникает острая боль и состояние долгое время не возвращается в норму, необходимо вызвать скорую помощь. Врач назначит эффективные способы лечения, которые помогут в поддержании поджелудочной и улучшат состояние пациента. Необходимо следовать рекомендациям врача. Принимать «Панкреатин» и другие средства не рекомендовано без консультации с доктором.
… сахарный диабет при хроническом панкреатите называют сахарным диабетом 3-го типа.
Сахарный диабет, по различным данным, развивается у 10-90% больных хроническим панкреатитом, причем в половине случаев – инсулинозависимый сахарный диабет. При остром панкреатите преходящая гипергликемия развивается приблизительно в половине случаев, а устойчивая гипергликемия после перенесенного острого панкреатита сохраняется с частотой до 15%. По мере разрешения панкреатической атаки уровень глюкозы в крови чаще нормализуется.
Патогенез. Патогенез панкреатогенного сахарного диабета объясняют развивающейся по мере прогрессирования хронического панкреатита деструкцией и склерозом инкреторного аппарата. Однако не исключено аутоиммунное воздействие на островковые клетки. Определенное значение в патогенезе сахарного диабета при хроническом панкреатите играет конституционально обусловленная тканевая резистентность, которая значительно чаще встречается у лиц с ожирением и гиперлипидемией. Ожирение отягощает течение хронического панкреатита и его прогноз. Показано, что с увеличением степени ожирения увеличивается риск развития осложнений хронического панкреатита, в том числе эндокринной недостаточности поджелудочной железы. Кроме того, у больных с острым панкреатитом на фоне ожирения чаще развивается гипергликемия. При обострении хронического панкреатита развитие преходящей гипергликемии связано с отеком поджелудочной железы и ингибирующим влиянием трипсина (содержание которого в крови при остром панкреатите и обострении хроническом панкреатите повышается) на продукцию инсулина.
Клиника. Нарушение толерантности к углеводам, как правило, развивается уже на ранней стадии хронического панкреатита. Сахарный диабет может также формироваться в начале клинической манифестации хронического панкреатита, но все же чаще устойчивое нарушение углеводного обмена возникает в среднем через 5 лет после начала основного заболевания.
Эндокринные нарушения при хроническом панкреатите клинически проявляются в виде двух вариантов: гиперинсулинизма (гипогликемии) и панкреатогенного сахарного диабета. Гиперинсулинизм протекает с типичными приступами, которые сопровождаются чувством голода, холодным потом, слабостью, возбуждением, дрожью во всем теле. У трети больных эпизоды гипогликемии сопровождаются судорогами, потерей сознания. При хронической гипогликемии или при частых приступах ухудшается память, возникает дезориентация, возможны психические нарушения.
Сахарный диабет при хроническом панкреатите имеет ряд клинико-патогенетических особенностей: (1) пациенты чаще нормального или худощавого телосложения, нередко обладают холерическим темпераментом; (2) нет связи с ожирением, инсулинорезистентностью, семейной предрасположенностью; (3) хорошая переносимость гипергликемии до 11,5 ммоль/л; (4) отсутствие манифестации или поздняя манифестация, что объясняют легким течением сахарного диабета, а также низкой потребностью в эндогенном инсулине в связи со снижением общего калоража пищи, мальабсорбцией при внешнесекреторной панкреатической недостаточности; (5) появление симптомов сахарного диабета обычно через несколько лет после появления болевых приступов в животе; (6) склонность к гипогликемическим состояниям; (7) частые инфекции и кожные заболевания; (8) более редкое и позднее, чем при «обычном» сахарном диабете, развитие микроангиопатий, кетоацидоза, гиперосмолярных состояний; (9) хорошо поддается лечению диетой, физической нагрузкой, препаратами сульфонилмочевины (бигуаниды и акарбоза неэффективны); (10) потребность в лечении инсулином невысока.
Диагностика панкреатогенного сахарного диабета проводится стандартными диагностическими тестами.
Лечение. Рекомендована соответствующая диета (углеводы – 50-60%; протеины – 20%; жиры – 20-30%). Должно быть уделено внимание коррекции белково-энергетической недостаточности и дефицита веса, лечению гиповитаминозов и электролитных нарушений. Необходимо компенсировать экзокринную недостаточность поджелудочной железы. С этой целью, а также с целью устранения белково-энергетической недостаточности следует назначать ферментные препараты (заместительную терапию ферментными препаратами считают адъювантным методом лечения панкреатогенного сахарного диабета). Также не менее важным является ослабление боли с помощью тех же ферментных препаратов (например, Креон) или преимущественно ненаркотическими анальгетиками.
Если показано оперативное вмешательство, то следует избегать дистальной панкреатомии. При необходимости назначают дробные дозы простого инсулина, его доза обычно не превышает 30 ЕД и зависит от уровня гликемии, характера питания, физической активности больного, количества потребляемых углеводов. Не следует снижать уровень глюкозы крови ниже 4,5 ммоль/л из-за опасности гипогликемии. При стабилизации показателей углеводного обмена следует перевести пациента на пероральные сахароснижающие препараты. В специализированных центрах проводят аутотрансплантацию островков Лангерганса с последующей резекцией поджелудочной железы или панкреатотомией.


