Вылечившиеся от диабета 1 типа
Сахарный диабет I типа (инсулинозависимый) входит в десятку ведущих причин смертности. В мире живет 422 миллиона людей, страдающих этим заболеванием. Ежегодно регистрируется 1,6 млн смертей, так или иначе связанных с нарушением утилизации глюкозы и ее высоким уровнем в крови. Дебют патологии обычно приходится на молодой возраст.
Ученые большинства стран пытаются ответить на вопрос о том, как вылечить сахарный диабет I типа навсегда. Однако проблема до сих пор остается неразрешенной. Было создано немало средств, позволяющих людям с СД-I вести полноценную жизнь, но метод полного избавления от болезни разработать пока не удается. Сложности связаны с особенностями патогенеза и необратимой гибелью b-клеток поджелудочной железы, ответственных за выработку инсулина.
Что такое сахарный диабет?
СД-I – эндокринное заболевание, при котором островки Лангерганса, расположенные преимущественно в хвосте поджелудочной железы, перестают вырабатывать инсулин. Вследствие этого развивается хроническая гипергликемия – рост уровня глюкозы крови выше 6 ммоль/л. Это приводит к поражению капилляров и недостаточному кровоснабжению тканей. Со временем нарушается функция почек, сердечно-сосудистого аппарата, снижается зрение, появляются трофические язвы. При повышении концентрации сахара до 25-30 ммоль/л возникает кетоацидоз и кома.
Что такое инсулин?
Инсулин – гормон поджелудочной железы, который необходим для обеспечения транспорта простых углеводов в клетку и их преобразования в гликоген. Кроме того, он принимает участие в синтезе белков и жиров.
Основная причина инсулинозависимого СД – аутоиммунные реакции, при которых организм начинает вырабатывать антитела к собственным тканям. Это сопровождается развитием абсолютной инсулиновой недостаточности. Значительно реже встречается патология, спровоцированная влиянием других факторов:
- беременность (гестационный диабет);
- болезни и травмы экзокринной части поджелудочной железы;
- гормональный нарушения (тиреотоксикоз, некоторые гормонопродуцирующие опухоли);
- инфекции (врожденная краснуха).
Что такое «Медовый месяц» при диабете?
Под термином «медовый месяц» понимают фазу ремиссии, которая возникает через несколько недель после начала инсулинотерапии. Чувствительность к инсулину повышается, и его дозу можно уменьшить. Одновременно снижается токсическое действие гипергликемии на остаточные b-клетки, которые временно приходят в норму и восстанавливают свою секреторную функцию.
«Медовый месяц» протекает от 4-8 недель до года. Ремиссия тем продолжительнее, чем раньше было начато заместительное лечение. Ее окончание наступает тогда, когда аутоиммунный процесс затрагивает оставшиеся инсулинопродуцирующие структуры и возникает потребность в увеличении дозировки гормона. Некоторые пациенты после улучшения состояния ошибочно считают, что наступило полное выздоровление. Это не так. Нужно помнить, что решения проблемы, как вылечить сахарный диабет I типа навсегда, пока что не существует.
Как лечить сахарный диабет?
Основа поддерживающей терапии – инъекционное введение инсулина. Одновременно используются как пролонгированные, так и действующие краткосрочно формы. Подбором дозировок и режима использования препарата занимается врач-эндокринолог. Для достижения оптимальных результатов больным рекомендован особый режим питания, рациональная физическая нагрузка, регулярный контроль уровня сахара.
- Диета. Используется стол №9 по Певзнеру. Калорийность рациона умеренно ограничивается за счет простых углеводов и животных жиров. Объем потребляемого белка коррекции не подвергается. Противопоказаны такие продукты, как сладкая выпечка, жирное мясо, сахар, фрукты и соки, содержащие большое количество фруктозы. Нужно снизить и потребление поваренной соли.
- Физкультура. Физическая нагрузка позволяет сжечь часть углеводов, содержащихся в крови, и понизить уровень глюкозы. Однако тяжелые тренировки способствуют росту чувствительности к инсулину и сопровождаются большим расходом сахаров. Порой это становится причиной тяжелой гипогликемии. Занятия должны производиться с осторожностью. Их режим подбирается индивидуально.
- Глюкометрия. Самостоятельное определение концентрации глюкозы с помощью глюкометра производится больными 4-8 раз за сутки. Процедура нужна после еды, занятий спортом, утром натощак. Результаты лучше записывать в специальный блокнот, чтобы иметь возможность отслеживать состояние в динамике и вносить необходимые коррективы.
Как лечить сахарный диабет 1 типа?
Люди, которые задумываются о том, можно ли вылечить сахарный диабет I типа, должны придерживаться принципов здорового образа жизни. Рекомендован отказ от курения и употребления алкоголя, соблюдение режима бодрствования и отдыха, регулярные профилактические осмотры врача. Будет полезным непрерывное совершенствование собственных познаний о болезни и методиках ее лечения.
Больные, страдающие СД-I, должны уметь самостоятельно подбирать дозу инсулина в соответствии с количеством употребленных углеводов. Для облегчения подсчета используются т.н. хлебные единицы. 1 ХЕ = 20 г белого хлеба, 1 ст. ложке гречневой крупы или 65 г. картофеля.
Как вылечить сахарный диабет 1 типа навсегда?
Несмотря на то, что I тип сахарного диабета вылечить полностью невозможно, в Сети регулярно появляются объявления о продаже волшебных лекарств. По утверждениям распространителей, они являются уникальными разработками и способны насовсем избавить от болезни. Это ложь! Чтобы не попадаться на уловки мошенников, все новости о лечении СД-I следует узнавать только из проверенных научных источников или от своего лечащего врача.
Источник
Здравствуйте! Меня зовут Полина. Мой сын болен диабетом первого типа, но мы контролируем сахар без введения инсулина.
«Еще немного, и вы бы попали в реанимацию в состоянии комы»
В марте 2019-го наш семилетний сын был госпитализирован с диагнозом сахарный диабет первого типа. Он шел на поправку после перенесенного инфекционного мононуклеоза, и мы планировали долгожданное путешествие всей семьей.
Артем очень похудел за последние недели. И, несмотря на болезнь, постоянно просил есть. Мы даже начали подшучивать над ним, когда он открывал холодильник каждые десять минут. Много пил и писал. Мы ничего не знали о диабете и никогда не зацикливались на болезнях. Я была довольно беспечной мамой-оптимисткой. «Ничего, скоро придет в норму, – думала я. – Завтра приедет бабушка, а через несколько дней мы все вместе полетим в отпуск».
Звонок врача: «Срочно собирайтесь в больницу, сахар 12» – выбил почву из-под ног. Закидывая в пакеты тапочки, зубные щетки, я пыталась убедить себя в том, что ничего серьезного, что нас проверят и отпустят.
В приемном отделении – сахар 30. Госпитализация. «Еще немного, и вы бы попали в реанимацию в состоянии комы», – сказали врачи
Я смотрела на сына через стекло больничного бокса. Он играл в телефон, лежа под капельницей. Худой. Бледный. Мой малыш. Меня пронзало чувство вины. За все наши ссоры. За то, как в повседневности порой забываешь просто посидеть рядом, обнявшись. За то, что ругаешь за оценки. Я уже знала, осознавала, что с ним. Диабет. Уколы в живот. Навсегда. А он еще не знал. Спрашивал, когда он поправится и мы поедем домой.

Что я помню из тех дней – мозг не отдыхал ни минуты. Перекручивал, отматывал: как это, что это, почему? Где я допустила ошибку? Как этого можно было избежать? Вина. Вина.
Муж остался в больнице с Артемом, я была дома с младшим годовалым сыном. Днем и ночью мы с мужем присылали друг другу статьи, видео, исследования, читали, изучали. Это отвлекало. Просыпаешься утром – вспоминаешь, что это не сон. Где-то внутри что-то обрывается. И чтобы не сойти с ума, начинаешь действовать. Думать, читать, изучать. Строить планы. Вырабатывать свою систему. Советоваться. И в очередной раз понимать, что верить нужно себе.
Да, я внимательно слушала врачей, утверждающих, что жить нужно как раньше, необходимо лишь научиться правильно колоть инсулин, рассчитывать коэффициенты и дозировки. Что сейчас много современных гаджетов, помпы и т. д. Но нет. Мой мозг в это время переваривал другую информацию
Необходимо максимально сохранить собственную секрецию инсулина. Поддержать организм, помочь ему. Бета-клетки не восстанавливаются? Аутоиммунный процесс в любом случае рано или поздно сделает свое дело? Как бы ни было, мы должны попробовать, мы должны помочь организму в этой ситуации, сгладить острое состояние.
В школе диабета я узнала, что, если когда-то изобретут препарат для лечения сахарного диабета первого типа, то он будет работать только на тех, у кого осталась своя секреция, остались свои клетки. Мы зацепились за эту мысль и стали искать информацию, как сохранить оставшиеся клеточки.
Так началась наша новая жизнь
Когда сына выписали, у нас дома не осталось ни одного продукта с глютеном, сахаром и никакого намека на молоко. Это тот путь, что мы выбрали. БГБКБС – без глютена, казеина и сахара. Из множества изученной информации: веганство, жесткие аутоиммунные протоколы, кето, сыроедение – я, наверно, каким-то чутьем поняла, что наш путь – это безглютеновая и безказеиновая диета. А после всей той информации, что мы с мужем изучили, мы поняли, что к прежнему питанию уже не вернемся. Даже если чудом диабет уйдет из нашей жизни.
Убрать из рациона пустые быстрые углеводы, глютен в любом виде, молочную продукцию первое время было непросто. Но мы знали, для чего мы это делаем, и это придавало сил. Для здоровья сына, для здоровья семьи.
У нас никогда не звучит: «Это нельзя, потому что диабет». Наша мотивация: «Мы хотим быть здоровыми»
Для лучшего понимания реакции организма на изменения в питании мы установили систему беспрерывного мониторинга глюкозы. Это очень нужная вещь, особенно для недавно заболевших. Врачи рекомендуют измерять сахар лишь через два часа после приема пищи, но это большая ошибка.

Миниатюрный датчик устанавливается один раз в две недели на предплечье, небольшая иголка вводит гибкий усик под кожу. Один небольшой укол раз в две недели против десятка ежедневных уколов в пальцы – это очень удобно. Замерять сахар в крови можно специальным прибором неограниченное количество раз. Ребенок может делать это самостоятельно в школе, в спортивной секции, в любой обстановке – быстро и безболезненно. Сын сразу привык к датчику, с ним он и купается, и спит, и занимается спортом
Не имей мы мониторинга глюкозы, было бы трудно справиться с диабетом. Не помогло бы ни мое страстное желание снизить аутоиммунную нагрузку на организм посредством правильного питания, ни готовность сына следовать по этому пути ради здоровья. Благодаря датчику Libre я видела малейшие изменения, реакцию организма сына на любой продукт, анализировала и выстраивала свою систему. Я поняла, что дело не только в количестве углеводов, но и в качестве, и в правильном сочетании и распределении. Первые полгода после манифеста я просто училась. Делала кучу ошибок и получала опыт.
Через несколько недель после манифеста из-за низкого сахара в промежутках между приемами пищи мы убрали базовый инсулин. Подколки на еду сохранялись до сентября прошлого года, становясь все реже
Мы не ставили цели отказываться от инсулина. Я даже не могла допустить, что такое возможно. Тем не менее с каждым разом доставая шприц, я замечала, что делаю это все реже и реже. Последний укол мы сделали в сентябре 2019 года.
Проблема диабета – не только в нехватке своего инсулина
В октябре мы с Артемом поехали в санаторий на три недели. Конечно, шприцы взяли с собой. Но они не пригодились. Там же, в санатории, я начала вести свою страничку в Instagram. Мой опыт получил большой отклик. Я познакомилась с огромным количеством людей, которым близок мой подход. Это потрясающие родители, для которых неприемлем подход «ешь все и коли». Это люди, которые ищут информацию, улучшают состояние своих детей, работая с ЖКТ, вирусной и паразитарной нагрузкой. Дети расцветают на глазах, многие уменьшают дозировки инсулина, но и это не главное.
Главное – и я не устану об этом говорить – общее состояние здоровья. Меня категорически не устраивает позиция: «Это неизлечимое генетически обусловленное заболевание. Успокойтесь и просто колите инсулин». Да, инсулин нужен и важен! Но также очень важно находить причины, по которым организм страдает.
Скрытые воспалительные процессы. Проблемы с желчеоттоком и в целом с пищеварением. Состояние кишечника. Баланс всех органов и систем. Дефициты витаминов и микроэлементов. Это все огромная многоступенчатая работа.
Я всего лишь мама. Я всего лишь делюсь своим опытом, не призывая никого повторять. Проблема диабета не только в нехватке своего инсулина. Есть причины, которые привели нас в эту точку. А значит, есть над чем работать.
На данный момент диабет в нашей семье полтора года. Полтора года правильного питания у всей семьи. У нас с мужем улучшилось состояние кожи, самочувствие. Дети болеют намного реже и справляются с этим намного легче. У меня масса новых знаний о человеческом организме, нашем здоровье. Желание узнавать все больше, учиться, изучать. Много новых друзей и единомышленников.
Страничка героини в Instagram.
Другие истории болезней читайте в рубрике «Личный опыт»:
«Мои дети – альбиносы»
«Я родила девятерых детей!»
Источник
Сахарный диабет первого типа, который обычно развивается у детей и подростков, является хроническим заболеванием. Последние два года в Израиле и других странах ведутся интенсивные исследования этого заболевания, результаты которых заставляют ученых полностью пересмотреть традиционный подход к лечению сахарного диабета.
Считается, что сахарный диабет первого типа является аутоиммунным заболеванием, при котором происходит разрушение бета-клеток поджелудочной железы, ответственных за выработку инсулина – гормона, с помощью которого сахар (глюкоза) проникает в клетки организма. При разрушении бета-клеток количество выделяемого инсулина уменьшается и уровень сахара в крови повышается, что приводит к поражению кровеносных сосудов и другим пагубным последствиям для организма.
Несмотря на долгие годы исследований, ученые пока что не могут объяснить, почему организм разрушает собственные бета-клетки. Одна из теорий гласит, что причиной является вирусное заражение, при котором на молекулярном уровне вирусы похожи на бета-клетки, таким образом защитная реакция организма может быть ошибочно направлена на данный вид клеток. Согласно другой теории, причиной аутоиммунной атаки организма является излишняя стерильность, в которой растут дети, что приводит к повышенной чувствительности иммунной системы к собственным бета-клеткам поджелудочной железы.

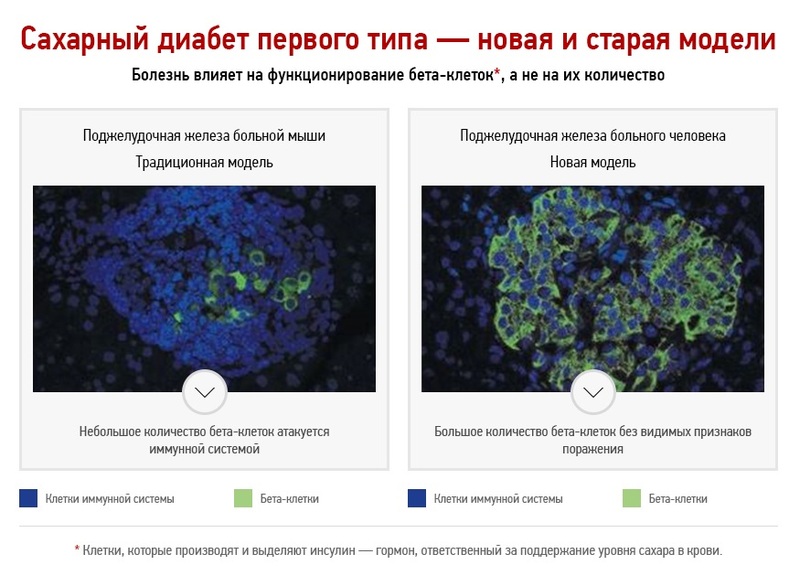
Классическая модель развития сахарного диабета первого типа
Принятая на сегодня теория развития сахарного диабета первого типа гласит, что первая стадия заболевания продолжается от нескольких месяцев до нескольких лет, в течение которых происходит постепенное разрушение бета-клеток поджелудочной железы. Заболевание не диагностируется на начальной стадии, потому что оставшиеся клетки начинают выделять больше инсулина, чтобы скомпенсировать его недостаток в крови. Сахарный диабет первого типа диагностируется, когда остается только 10 % бета-клеток, уже не способных выделять достаточно инсулина для поддержания требуемого уровня сахара в крови. На этом этапе пациент получает лечение – иньекции инсулина, параллельно с этим происходит полное уничтожение организмом оставшихся бета-клеток. Так как разрушение бета-клеток является необратимым процессом, пациент вынужден получать лечение на протяжении всей жизни.
Данная модель на протяжении многих лет оказывала огромное влияние на исследование сахарного диабета первого типа. Основным предположением было то, что на момент диагностики у пациента практически не остается бета-клеток поджелудочной железы. Старая модель основывалась на исследованиях, проведенных на одном виде мышей, развивающих болезнь, похожую на сахарный диабет первого типа у людей, а также на наблюдениях онкологических пациентов, у которых была удалена часть поджелудочной железы.
Новые исследования
В последние два года, благодаря значительным логическим усилиям, ученые получили возможность изучать десятки образцов тканей поджелудочной железы пациентов, страдающих сахарным диабетом первого типа, которые умерли незадолго после диагностики заболевания. Речь идет о редких и трагических случаях, когда пациенты (в основном дети) погибали при несчастных случаях, а семьи соглашались пожертвовать их органы для исследований.
Анализ образцов ткани этих пациентов показал неожиданные результаты. Оказалось, что в тканях поджелудочной железы имеется большое количество бета-клеток без видимых признаков поражения со стороны иммунной системы, а их количество значительно выше, чем 10 % здоровых клеток (согласно классической модели). Таким образом, ученые пришли к выводу, что на этапе диагностики сахарного диабета у человека имеется большое количество незатронутых иммунной системой бета-клеток.
Данное открытие проливает свет на известный в медицине эффект при начале лечения сахарного диабета первого типа с помощью инсулина, при котором в течение первых месяцев происходит временное «выздоровление», когда бета-клетки начинают вырабатывать инсулин в достаточном количестве. Классическая модель не может объяснить, каким образом такое небольшое количество бета-клеток выделяет достаточно инсулина. Новое исследование утверждает, что происходит функциональное поражение клеток, и при «разгрузке» с помощью инъекций инсулина их функции временно восстанавливаются, что было бы невозможно, если бы клетки были разрушены.
Важно отметить, что в организме происходит аутоиммунная реакция, направленная на разрушение бета-клеток поджелудочной железы. Однако, согласно новым исследованиям, происходит не уничтожение бета-клеток, а нарушение их функционирования, поэтому можно надеяться, что поражение такого рода может быть обратимым.
Какие последствия будет иметь данное открытие?
Теперь, когда известно, что на момент диагностики сахарного диабета первого типа имеется достаточно бета-клеток, пациент должен получать лекарства, нейтрализующие иммунную систему с целью предотвращения нарушения функционирования этих клеток. Разработка таких лекарств уже ведется. Другим направлением будут лекарства, которые смогут вернуть способность вырабатывать инсулин пораженным клеткам или обеспечить достаточную выработку инсулина оставшимися клетками. Ученые пока что далеки от создания подобных препаратов, но главное, что результаты последних исследований показали верный путь для лечения этого заболевания.
15926 просмотров
Источник
