Заключение хирурга при сахарном диабете
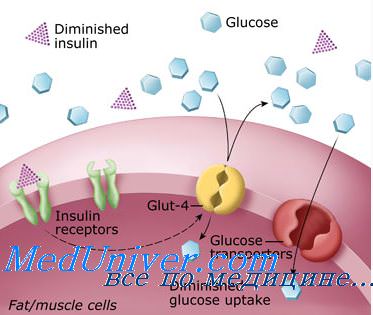
Хирургическая тактика при сахарном диабете. Тактика хирурга при диабете.
Тактика ведения диабета до и после хирургического вмешательства определяется:
• характером оперативного вмешательства (небольшое оперативное вмешательство определяют как процедуру, после которой пациент может самостоятельно принимать пищу и пить через 4 ч; все остальные вмешательства определяют как большие);
• типом сахарного диабета (инсулинзависимый или инсулиннезависимый);
• качеством предоперационного контроля диабета. Контроль считают хорошим, если содержание глюкозы в крови при поступлении < 10 ммоль/л. При уровне глюкозы в крови > 15 ммоль/л рассмотрите возможность отложить неэкстренное оперативное вмешательство для проведения коррекции содержания глюкозы в крови; проконсультируйтесь с эндокринологом.
Небольшое хирургическое вмешательство:
Данная схема подходит только тем пациентам, у которых содержание глюкозы в крови при поступлении < 10 ммоль/л, они первые в операционном списке и собираются принимать пищу в обеденное время. Ведите других пациентов, как при большом хирургическом вмешательстве.
В день операции:
1. При уровне глюкозы крови < 7 ммоль/л обычную утреннюю дозу инсулина не вводите. Если глюкоза крови > 7 ммоль/л, введите половину обычной утренней дозы инсулина.
2. Определяйте глюкозу крови при помощи экспресс-теста:
• за 1 ч до оперативного вмешательства (во время преме-дикации);
• не менее 1 раза во время оперативного вмешательства;
• каждые 2 ч в послеоперационном периоде до тех пор, пока пациент не начал принимать пищу и пить;
• в последующем — перед едой и в 22.00 — до выписки.
3. Вернитесь к обычной схеме введения инсулина в обеденное время (при применении инсулина 2 раза в день — перед при емом пищи введите половину обычной утренней дозы ра створимого инсулина короткого действия).
4. Если в послеоперационном периоде гликемия > 10 ммоль/л в двух исследованиях подряд, начните внутривенную инфу зию инсулина.

Большое хирургическое вмешательство
В день операции:
1. Пропустите утреннее подкожное введение инсулина.
2. Начните внутривенную инфузию инсулина.
3. Начните внутривенную инфузию 5 % раствора глюкозы (по 1 л каждые 12ч).
4. Определяйте глюкозу крови при помощи экспресс-теста:
• первоначально каждый час, после стабилизации состояния — каждые 2 ч;
• не менее 1 раза во время оперативного вмешательства;
• если оперативное вмешательство длится > 1 ч — каждый час;
• не менее 1 раза во время пробуждения после наркоза;
• каждые 2 ч в послеоперационном периоде до тех пор, пока пациент не начал есть и пить;
• в последующем — перед едой и в 22.00 — до выписки.
Послеоперационный период:
• Продолжайте инфузию инсулина до тех пор, пока пациент не начал принимать пищу и пить.
• Продолжайте внутривенную инфузию 5% раствора глюкозы (по 1 л каждые 12ч), при необходимости можно вводить кристаллоидные и коллоидные растворы дополнительно.
• Как только пациент сможет есть и пить, отмените внутривенную инфузию инсулина и глюкозы и возобновите подкожное введение инсулина.
• До восстановления полноценного питания может потребоваться изменение обычной схемы подкожного введения инсулина: первоначально легче осуществлять контроль, применяя инсулин короткого действия (растворимый) перед приемами пищи и средней продолжительности действия (изофан инсулин или цинк-суспензия) на ночь.
– Также рекомендуем “Операционная тактика при диабете 2 типа. Тактика хирурга при диабете 2 типа.”
Оглавление темы “Неотложная помощь при почечной недостаточности и диабете.”:
1. Острая почечная недостаточность. Врачебная тактика при острой почечной недостаточности.
2. Отек легких при почечной недостаточности. Обследование при почечной недостаточности.
3. Инструментальные методы исследования почечной недостаточности. Врачебная тактика при почечной недостаточности.
4. Ведение пациентов с почечной недостаточностью. Ведение пациента с острым тубулярным некрозом.
5. Гипогликемия. Врачебная тактика при гипогликемии.
6. Впервые выявленный сахарный диабет. Лечение сахарного диабета.
7. Хирургическая тактика при сахарном диабете. Тактика хирурга при диабете.
8. Операционная тактика при диабете 2 типа. Тактика хирурга при диабете 2 типа.
9. Кетоацидоз. Врачебная тактика при кетоацидозе.
10. Ведение пациента с кетоацидозом. Принципы терапии кетоацидоза.
 Диабетическая стопа – это широкое понятие, подразумевающее процессы разрушения кожи, костей и нервов на стопах, развивающиеся у пациентов с сахарным диабетом и способные привести к гибели конечности.
Диабетическая стопа – это широкое понятие, подразумевающее процессы разрушения кожи, костей и нервов на стопах, развивающиеся у пациентов с сахарным диабетом и способные привести к гибели конечности.
Основной причиной синдрома диабетической стопы (СДС) является повреждение кровеносных сосудов атеросклеротическими бляшками и медиокальцинозом (уплотнением стенок сосудов), характерное для сахарного диабета. Возникает нарушение кровотока, развитие язв и гангрены, а раны могут вообще не заживать.
К тому же у диабетиков появляются поражения периферических нервов (нейропатия), при которых снижается чувствительность кожи ног и секреция пота. Пациенты с нейропатией не чувствуют боли от мелких травм и могут их не замечать, пока ранки не превратятся в трофические язвы.
Опасным фактором осложнений при диабете является тяжелый иммунодефицит. Он способствует неограниченному распространению инфекции по мягким тканям и развитию общего заражения крови – сепсиса.
Только комплексное воздействие на все факторы синдрома позволяет успешно предотвратить ампутацию и гибель этих пациентов.
Как вылечить диабетическую стопу?
Инновационный сосудистый центр является уникальным для нашей страны лечебным учреждением, где внедрены современные подходы в диагностике и лечении патологии нижних конечностей при диабете. Наши специалисты выполняют микрохирургические операции при диабетической гангрене, позволяющие сохранить ногу большинству пациентов, а также проводят полноценную диспансеризацию и ведение больных с синдромом диабетической стопы.
В Инновационном сосудистом центре в Москве, Воронеже и в Пскове проводится полноценная диагностика изменений нервной ткани и сосудов, характерных для диабета. Пациента осматривают эндокринолог, невролог и сосудистый хирург. Проводятся диагностические тесты на состояние иммунитета, оценивается степень поражения артерий с помощью экспертной УЗИ диагностики и проводятся лабораторные и микробиологические исследования.
В каждом нашем амбулаторном центре работает специалист – подолог, который проводит периодические осмотры ног у пациентов с сахарным диабетом, так как своевременная диагностика проблем позволяет избежать опасных осложнений. При развитии гиперкератозов только подолог может безопасно провести обработку стопы и ногтей.
Каждые 6 месяцев мы назначаем УЗИ сканирование артерий нижних конечностей и один раз в год проводим рентгенографию костей стопы. Такой подход позволяет заблаговременно предупредить развитие проблем у больных сахарным диабетом.
Ампутации при диабетической стопе можно избежать. В Инновационном сосудистом центре не проводят высокие ампутации при гнойных осложнениях диабетической стопы, а успешно лечат их, восстанавливая кровоток эндоваскулярными методами (балонная ангиопластика и стентирование артерий голени) или методами микрохирургического шунтирования. При наличии обширных ран мы используем эффективное местное лечение с использованием вакуумных технологий и проводим реконструктивно-пластические операции любой сложности.
Причины возникновения и факторы риска
Диабетическая стопа возникает из-за высокого уровня сахара, который приводит к нарушениям обменных процессов в организме, развитию поражений нервов, артерий и иммунитета.
Нейропатия
Нейропатия – поражение чувствительных нервов встречается у 70% пациентов с диабетом. Нервы ног повреждаются особенно часто, так как при ненадлежащей диете и высоком уровне сахара разрушается их миелиновая оболочка. При нейропатической форме, когда пациент с диабетом теряет ощущения в ногах, любые микротравмы могут остаться незамеченными до тех пор, пока не разовьются серьезные язвы.
Признаки нейропатии стопы:
- Онемение кожных покровов
- Покалывание
- Боль или жжение кожи ног (некоторые формы нейропатии могут вызвать боль)
Ангиопатия
При диабете нередко возникает поражение кровеносных сосудов – ангиопатия. Они закрываются атеросклеротическими бляшками, что приводит к недостаточности кровообращения стопы. Это немного похоже на ржавые трубы. Очень мало воды вытекает из крана из-за ржавчины, блокирующей внутреннюю часть труб. То же самое происходит, когда забиты кровеносные сосуды. Если сосуды на ногах засоряются или полностью блокируются, в первую очередь от плохого кровообращения будут страдать кожа и ткани. Будет нарушен процесс доставки к конечности кислорода и питательных веществ, что означает гибель клеток в пораженной области.
- Уменьшится способность бороться с инфекцией,
- Уменьшится способность заживления ран.
- Признаки поражения кровеносных сосудов
- Боль в голени при ходьбе,
- Изменение нормального цвета или температуры ног,
- Боль в ногах ночью или во время отдыха.
Если повреждение нервов сочетается с плохим кровообращением, то риск увеличивается вдвое. Больше шансов получить травму (потому что вы не чувствуете боли), а травма приведет к появлению инфекции или изъязвлению. Заживление не будет происходить из-за плохого кровообращения, что неминуемо приведет к гангрене.
Факторами риска развития СДС являются плохая диета и контроль за уровнем глюкозы, нарушение циркуляции крови, курение и стаж болезни сахарным диабетом более 10 лет.
Классификация
Нейропатическая форма – нарушение чувствительности стоп по типу чулок или носок, сухость кожи, возможны мелкие трещины. Поражение нервов является частым осложнением сахарного диабета, возникают расстройства чувствительности на ступнях, вплоть до полной ее потери, повреждение двигательных нервов приводит к мышечной атрофии. При нейропатической форме некоторые пациенты не чувствуют травм, температуры, проколов кожи и получают травмы, которые могут приводить к инфекции.
Остеопатическая форма – разрушение костей и суставов приводящее к деформации стопы, образованию трофических язв и повреждениям кожи. Плохая циркуляция ослабляет кости, и может вызвать распад костей и суставов в стопе, а так же в голеностопном суставе. Слабость связочного аппарата приводит к множественным вывихам костей стопы и ее деформации. Разрушение костей и патологические переломы не сопровождаются болевыми сиптомами и могут происходить незаметно для пациента, вплоть до перфорации кожи отломком кости. В подобных случаях незаметно развиваются гнойные осложнения и влажная гангрена.
Ишемическая форма – нарушение кровоснабжения стопы с образованием трофических язв и сухой гангрены. Развивается при блокировании кровотока из-за закупорки артерий бляшками. На фоне ишемии наблюдаются сухие некрозы пальцев или стопы, легко переходящие во влажную гангрену. Наиболее опасным при диабете является то, что в условиях снижения чувствительности пациент может не обратить внимание на появление трофических язв и некрозов и запустить свое заболевание до диабетической флегмоны.
Диабетическая флегмона и гангрена – тяжелое гнойное разрушение мягких тканей и костей стопы на фоне нарушенного кровообращения. Флегмона может развиваться при сохраненной проходимости сосудов, а гангрена только при закупорки артерий голени. Причины флегмоны и гангрены отличаются, но результат обычно один – ампутация. Только своевременная специализированная хирургическая помощь позволяет рассчитывать на сохранение опорной конечности. Частое появление гнойной и гнилостной инфекции связано с нарушением иммунитета, характерным для пациентов с сахарным диабетом, при нейропатической форме снижается внимание к травмам, а инфекция легко попадает в подкожную клетчатку, вызывая развитие диабетической флегмоны. Флегмона – это гнойное расплавление мягких тканей. Может вызываться различными микробами, но самыми опасными являются возбудители газовой гангрены. Инфекция при диабете быстро приводит к интоксикации и сепсису. При развитии сепсиса общее состояние больного резко ухудшается, отмечаются нарушения функции печени и почек, нередко развивается тяжелая пневмония. При отсутствии вовремя поставленного диагноза и надлежащего лечения прогноз для жизни крайне неблагоприятный.
Также в классификации существует смешанная форма диабетической стопы, дающая разнообразные симптомы и требующая соответственного лечения.
Течение
При начавшемся развитии диабетической стопы крайне важна диета и контроль за уровнем сахара, правильный уход за ногами, периодический осмотр стоп и своевременное наблюдение у врача. В таком случае осложнения развиваются редко. В европейских странах, где развита служба подологических кабинетов, развитие диабетической гангрены наблюдается очень редко. Количество ампутаций при диабете в Европе снизилось в десятки раз, однако в России диабетическая гангрена является основной причиной высокой ампутации.
Осложнения
Крайней и самой опасной стадией СДС является развитие гангрены стопы. Диабетическая стопа является основной причиной нетравматической ампутации в мирное время. В год в России выполняется 70 000 ампутаций при диабетической гангрене.
Нередко встречается диабетическая гангрена с присоединившейся анаэробной инфекцией. При таком исходе повреждённые ткани отмирают, происходит заражение крови и здоровых тканей. Заболевание развивается очень быстро, часто приводя к летальному исходу.
Трофические язвы ещё одно осложнение, чаще всего встречающееся на подошве или на большом пальце. Они также могут образовываться по бокам стопы из плохо подогнанной обуви. Если их не лечить, они могут привести к серьезным инфекциям. Классификация осложнений диабета включает в себя трофические изменения кожных покровов стопы.
Прогноз
Диабетическая стопа дает высокие показатели смертности после гангрены и ампутации, причем до 70% людей умирают в течение пяти лет после ампутации и около 50% умирают в течение пяти лет после развития язвы. Смертность повышается с возрастом пациента. Однако при своевременном обращении к специалисту, современных методах лечения и соблюдения мер профилактики, ногу удается в 85% случаев.

Ãëàâíàÿ
Êîëëåêöèÿ “Revolution”
Ìåäèöèíà
Êëèíè÷åñêèé äèàãíîç: Ñàõàðíûé äèàáåò 2-ãî òèïà, ñðåäíåé òÿæåñòè. Äåêîìïåíñèðîâàííàÿ ôîðìà, äèàáåòè÷åñêàÿ ìèêðîàíãèîïàòèÿ íèæíèõ êîíå÷íîñòåé, äèàáåòè÷åñêàÿ ïðîëèôåðàòèâíàÿ ðåòèíîïàòèÿ. Ïåðèôåðè÷åñêàÿ äèàáåòè÷åñêàÿ íåéðîïàòèÿ ãèïåðàëãè÷åñêàÿ ôîðìà
Äàííûå ïàöèåíòà, âåäóùèå æàëîáû, ïðåäâàðèòåëüíûé äèàãíîç, ïëàí îáñëåäîâàíèÿ ïðè ñàõàðíîì äèàáåòå II òèïà è åãî ëå÷åíèÿ. Àíàëèç ðåçóëüòàòîâ ëàáîðàòîðíûõ èññëåäîâàíèé. Êîíñóëüòàöèè îêóëèñòà, êàðäèîëîãà, õèðóðãà. Êëèíè÷åñêèé è ñîïóòñòâóþùèé äèàãíîç.
| Ðóáðèêà | Ìåäèöèíà |
| Âèä | èñòîðèÿ áîëåçíè |
| ßçûê | ðóññêèé |
| Äàòà äîáàâëåíèÿ | 27.10.2014 |
| Ðàçìåð ôàéëà | 33,2 K |
Îòïðàâèòü ñâîþ õîðîøóþ ðàáîòó â áàçó çíàíèé ïðîñòî. Èñïîëüçóéòå ôîðìó, ðàñïîëîæåííóþ íèæå
Ñòóäåíòû, àñïèðàíòû, ìîëîäûå ó÷åíûå, èñïîëüçóþùèå áàçó çíàíèé â ñâîåé ó÷åáå è ðàáîòå, áóäóò âàì î÷åíü áëàãîäàðíû.
Ðàçìåùåíî íà https://www.allbest.ru/
Òâåðñêàÿ Ãîñóäàðñòâåííàÿ Ìåäèöèíñêàÿ Àêàäåìèÿ
Êóðñ ïî ýíäîêðèíîëîãèè
Èñòîðèÿ áîëåçíè
Êëèíè÷åñêèé äèàãíîç: Ñàõàðíûé äèàáåò 2 îãî òèïà, ñðåäíåé òÿæåñòè. Äåêîìïåíñèðîâàííàÿ ôîðìà, äèàáåòè÷åñêàÿ ìèêðîàíãèîïàòèÿ íèæíèõ êîíå÷íîñòåé, äèàáåòè÷åñêàÿ ïðîëèôåðàòèâíàÿ ðåòèíîïàòèÿ. Ïåðèôåðè÷åñêàÿ äèàáåòè÷åñêàÿ íåéðîïàòèÿ ãèïåðàëãè÷åñêàÿ ôîðìà. äèàáåòè÷åñêàÿ íåôðîïàòèÿ I ñòàäèè
Âûïîëíèë: Àøîê Êóìàð Àâèíàø
Ñòóäåíò 523 ãðóïïû ëå÷åáíîãî ôàêóëüòåòà
çàâ. Êàôåäðîé: Ä.Ì.Ê. Áåëÿêîâà Í.À.
Ïðåïîäàâàòåëü: Ëÿñíèêîâà Ìàðèÿ Áîðèñîâíà
Ìåñòî ïåðêóññèè | Ïðàâîå ëåãêîå | Ëåâîå ëåãêîå |
Îêîëîãðóäèííàÿ ëèíèÿ | ïÿòîå ìåæðåáåðüå | – |
Ñðåäíåêëþ÷è÷íàÿ ëèíèÿ | VI ðåáðî | – |
Ïåðåäíÿÿ ïîäìûøå÷íàÿ ëèíèÿ | VII ðåáðî | VII ðåáðî |
Ñðåäíÿÿ ïîäìûøå÷íàÿ ëèíèÿ | VIII ðåáðî | VIII ðåáðî |
Çàäíÿÿ ïîäìûøå÷íàÿ ëèíèÿ | IX ðåáðî | IX ðåáðî |
Ëîïàòî÷íàÿ ëèíèÿ | X ðåáðî | X ðåáðî |
Îêîëîïîçâîíî÷íàÿ ëèíèÿ | Îñòèñòûé îòðîñòîê ThXI | Îñòèñòûé îòðîñòîê ThXI |
Ãðàíèöû òóïîñòè | Îòíîñèòåëüíàÿ | Àáñîëþòíàÿ |
Ïðàâàÿ | íà 1 ñì ïðàâåå ïðàâîãî êðàÿ ãðóäèíû | Ïî ëåâîìó êðàþ ãðóäèíû |
Âåðõíÿÿ | III ðåáðî | IV ðåáðî |
Ëåâàÿ | â V ìåæðåáåðüå íà linea medioclavicularis sinistra | Íà ãðàíèöû îòíîñèòåëüíîé òóïîñòè |
Âåðõíÿÿ | Íèæíÿÿ | |
Ïî linea parasternalis dextra | 5 ðåáðî | íà 3ñì íèæå ðåáåðíîé äóãè |
Ïî linea medioclavicularis dextra | 6 ðåáðî | íà 3 ñì íèæå ðåáåðíîé äóãè |
Ïî linea axillaris anterior dextra | 7 ðåáðî | íà 2ñì íèæå ðåáåðíîé äóãè |
Ãëèêåìè÷å÷êèé ïðîôèëü 13-02-2014
Âðåìÿ | Ñàõàð â ììîëü/ë |
800 | 7,7 |
1200 | 10,2 |
1600 | 12,9 |
2000 | 16,5 |
17-02-2014
Âðåìÿ | Ñàõàð â ììîëü/ë |
800 | 8,0 |
1200 | 9,1 |
1600 | 6,7 |
2000 | 6,3 |
ÝÊÃ:13-02-2014: ñèíóñîâûé ðèòì ñ ×ÑÑ=63 óä/ìèí. Ãîðèçîíòàëüíîå íàïðàâëåíèå Ý.Î.Ñ.; ïåðåãðóçêà ëåâîãî æåëóäî÷êà; íàðóøåíèå ïðîöåññà ðåïîëÿðèçàöèè â áîêîâûõ îòäåëàõ.
Ð-ãðàôèÿ: ÍÀ ïîÿñíè÷íûõ ñïîíäèëëîãðàììàõ- äåôîðìèðóþùèé ñïîäèëë¸çâ îáëàñòè ÌÏÄL2-3; L3-4 2ñò.
Äâóõñòîðîíèé êîêñàðòðîç 1ñò.
ÓÇÈ àáäîìèíàëüíîå èññëåäîâàíèå:21-02-2014óâåëè÷åíèå ïå÷åíè ñ äèôôóçíûìè èçìåíåíèÿìè â ïàðåíõèìå ðàñöåíåíû êàê ÓÇ-ïðèçíàêè æèðîâîãî ãåïàòîçà. Ïîñòõîëåöèñòýêòîìè÷åñêîå ðàñøèðåíèå îáùåãî æåë÷íîãî ïðîòîêà íå âûðàæåíî. Äèôôóçíûå èçìåíåíèÿ â ïîäæåëóäî÷íîé æåëåçå. Äèôôóçíûå èçìåíåíèÿ â ïàðàíõèìå ïî÷åê.
IX. Êîíñóëüòàöèè ñïåöèàëèñòîâ
Çàêëþ÷åíèå îêóëèñòà: 23-01-2014: Çðåíèå – áëèçîðóêîñòü (íîñèò î÷êè -0,8D). ÄÇÍ áëåäíî-ðîçîâûé, ãðàíèöû ÷¸òêèå, âåíû ðàñøèðåííûå, ïîëíîêðîâíûå, õîä èçâèòîé, àðòåðèè ñóæåííûå.
Ä-ç: ïðåÏÄÐ ÎU, ñîñòîÿíèå ïîñëå ËÊÑ (2012,2013ãã.); ðåêîìåíäîâàíà êîíñ.  ëàçåðíîì öåíòðå.
Çàêëþ÷åíèå êàðäèîëîãà:23-01-2014: Ãèïåðòîíè÷åñêàÿ áîëåçíü III ñòàäèè, àðòåðèàëíàÿ ãèïåðòåíçèÿ 3 ñòåïåíè, ðèñê 4. Õðîíè÷åñêàÿ ñåðäå÷íàÿ íåäîñòàòî÷íîñòü IIA ñò.
Ðåêîìåíäîâàíî: ëîðèñòà 50 ìã â îáåä, íåïåðòåí 5 ìã óòðî +2,5 ìã âå÷åð, èíäàë 1 òàá óòðîì íàòîùàê, ïðè À/Ä âûøå 160/90 ìì.ðò.ñò. êàïòåí 25 ìã ïîä ÿçûê èëè êîðèíôàð 10 ìã, àìëîäèïèí 5 ìã, ñèìâàñòàò 10 ìã, êàðäèîìàãíèë 75 ìã.
Çàêëþ÷åíèå õèðóðãà:14-02-2014: Ôèáðîìà ïîäîøâåííîé ïîâåðõíîñòè ïðàâîé ñòîïû. Ðåêîìåíäîâàíî êîíñåðâàòèâíîå ëå÷åíèå.
X. Êëèíè÷åñêèé äèàãíîç
Îñíîâíîé:
Ñàõàðíûé äèàáåò II òèïà, äåêîìïåíñàöèè.
Äèàáåòè÷åñêàÿ ïîëèíåéðîïàòèÿ, ñåíñîìîòîðíàÿ ôîðìà, ñòàäèÿ êëèíè÷åñêèõ ïðîÿâëåíèé.
Äèàáåòè÷åñêàÿ íåôðîïàòèÿ, ñòàäèÿ ìèêðîàëüáóèíóðèè, ÕÁÏ óòî÷íèòü. Âòîðè÷íûé ñèñòåìíûé îñòåîïîðîç.
Äèàáåòè÷åñêàÿ ðåòèíîïàòèÿ, ïðåïðîëèôåðàòèâíàÿ ñòàäèÿ OU. Ñîñòîÿíèå ïîñëå ËÊÑ (2012,2013ãã.)
Ñîïóòñòâóþùèé:
Ãèïåðòîíè÷åñêàÿ áîëåçíü III ñòàäèè, àðòåðèàëíàÿ ãèïåðòåíçèÿ 3 ñòåïåíè, ðèñê 4.
Õðîíè÷åñêàÿ ñåðäå÷íàÿ íåäîñòàòî÷íîñòü IIA ñò. ÈÁÑ?.
Õðîíè÷åñêàÿ èøåìèÿ ñîñóäîâ ãîëîâíîãî ìîçãà II ñò. Ñìåøàííîãî ãåíåçà.
Îæèðåíèå, Àëèìåíòàðíî-êîíñòèòóöèàëüíîå I ñòåïåíè (ÂÎÇ).
Ïîñòõîëåöèñòýêòîìè÷åñêèé ñèíäðîì.
Äèñëèïèäåìèÿ.
Äîðñîïàòèÿ ïîÿñíè÷íî- êðåñöîâîãî îòäåëà ïîçâîíî÷íèêà.
Ôèáðîìà ïîäîøâåííîé ïîâåðõíîñòè ïðàâîé ñòîïû.
Îáîñíîâàíèå: Äèàãíîç ïîñòàâëåí íà îñíîâàíèè æàëîá áîëüíîé (áîëü, ÷óâñòâî îíåìåíèÿ â íèæíèõ êîíå÷íîñòÿõ, æàæäó, ñëàáîñòü, áûñòðóþ óòîìëÿåìîñòü; óõóäøåíèå çðåíèÿ, ïàìÿòè, øàòêîñòü ïîõîäêè), àíàìíåçà çàáîëåâàíèÿ (íà÷àëà çàáîëåâàíèÿ â âîçðàñòå 48 ëåò, óæå 8 ëåò ñòðàäàåò ñàõàðíûì äèàáåòîì, îòÿãîùåííàÿ íàñëåäñòâåííîñòü, ôàêòîðû ðèñêà çàáîëåâàíèÿ êàê îæèðåíèå, ïîãðåøíîñòè â äèåòå), äàííûõ îáúåêòèâíîãî èññëåäîâàíèÿ (Íà äèñòàëüíûõ ó÷àñòêàõ íèæíèõ è âåðõíèõ êîíå÷íîñòåé áîëüíîé îòìå÷àåò îñëàáëåíèå ÷óâñòâèòåëüíîñòè êîæè: ãèïåñòåçèþ, ïàðåñòåçèþ. Ïî íî÷àì, ïåðèîäè÷åñêè, âîçíèêàþò ñóäîðîãè ìûøö ãîëåíè.), çàêëþ÷åíèé óçêèõ ñïåöèàëèñòîâ (Äèàáåòè÷åñêàÿ ïîëèíåéðîïàòèÿ, ñåíñîìîòîðíàÿ ôîðìà, ñòàäèÿ êëèíè÷åñêèõ ïðîÿâëåíèé. Äèàáåòè÷åñêàÿ íåôðîïàòèÿ, ñòàäèÿ ìèêðîàëüáóèíóðèè, ÕÁÏ óòî÷íèòü. Âòîðè÷íûé ñèñòåìíûé îñòåîïîðîç. Äèàáåòè÷åñêàÿ ðåòèíîïàòèÿ, ïðåïðîëèôåðàòèâíàÿ ñòàäèÿ OU. Ñîñòîÿíèå ïîñëå ËÊÑ (2012,2013ãã.)), ëàáîðàòîðíûõ ìåòîäîâ èññëåäîâàíèé (Äèñëèïèäåìèÿ.).
XI. Äèôôåðåíöèàëüíàÿ äèàãíîñòèêà
Äàííîå çàáîëåâàíèå ó áîëüíîé íàäî òàêæå îòäèôôåðåíöèðîâàòü îò ñàõàðíîãî äèàáåòà I òèïà. Ñàõàðíûé äèàáåò I òèïà õàðàêòåðèçóåòñÿ ìîëîäûì âîçðàñòîì áîëüíûõ ê íà÷àëó çàáîëåâàíèÿ (îáû÷íî äî 30 ëåò, ñ ïèêàìè çàáîëåâàíèÿ íà 14 è 25 ëåò.), îñòðûì äåáþòîì, ñêëîííîñòüþ ê ÷àñòîìó ðàçâèòèþ êåòîàöèäîçà, âûðàæåííîñòüþ êëèíè÷åñêèõ ñèìïòîìîâ, ñåçîííîñòüþ íà÷àëà çàáîëåâàíèÿ (÷àùå îñåííî-çèìíèé ïåðèîä ñ ïèêàìè â îêòÿáðå è ÿíâàðå), ñíèæåííîé ìàññîé òåëà. Êîìïåíñàöèÿ âîçìîæíà òîëüêî ýêçîãåííî ââîäèìûì èíñóëèíîì, â îòñóòñòâèè êîòîðîãî áûñðî ðàçâèâàåòñÿ êåòîàöèäè÷åñêàÿ êîìà. Èç ïîçäíèõ îñëîæíåíèè ïðåîáëàäàþò ìèêðîàíãèîïàòèè. Ïðè ýòîì òèïå äèàáåòà óðîâåíü êåòîíîâûõ òåë â êðîâè ÷àñòî ïîâûøåí, ïðè ýòîì âûÿâëÿåòñÿ êåòîíóðèÿ. Óðîâåíü èíñóëèíà â êðîâè ðåçêî ñíèæåíî.  ãèñòîëîãè÷åñêîì èññëåäîâàíèå ïîäæåëóäî÷íàÿ æåëåçà õàðàêòåðèçóåòñÿ àòðîôèåé îñòðîâêîâ Ëàíãåðãàíñà, äåãðàíóëÿöèåé è ðåçêèì óìåíüøåíèåì êîëè÷åñòâà Â- êëåòîê.  ïåðâûå ìåñÿöû ó áîëüíûõ îïðåäåëÿåòñÿ àíòèòåëà ê îñòðîâêàì ïîäæåëóäî÷íîé æåëåçû, à òàêæå îáíàðóæèâàåòñÿ ÑD ìàðêåðû è ãåíåòè÷åñêèå ìàðêåðû ñàõàðíîãî äèàáåòà I òèïà. Ó äàííîé áîëüíîé íå îòìå÷àåòñÿ âûøå óêàçàííûå ñèìïòîìû è õàðàêòåðíîå òå÷åíèå çàáîëåâàíèÿ. Òàêæå äëÿ ïîëíîãî èñêëþ÷åíèÿ äèàãíîçà ñàõàðíîãî äèàáåòà I òèïà ìîæíî ïðîâåñòè ñëîæíûå ëàáîðàòîðíûå èññëåäîâàíèÿ, ÷òî â äàííîì ñëó÷àå íå íåîáõîäèìî.
Òàêæå ãèïåðãëèêåìèþ ïðè ñàõàðíîì äèàáåòå íåîáõîäèìî äèôôåðåíöèðîâàòü ñ ãèïåðãëèêåìèåé ïðè áîëåçíè Èöåíêî-Êóøèíãà
Áîëåçíü Èöåíêî-Êóøèíãà | Ñàõàðíûé äèàáåò |
Ãèïåðãëèêåìèÿ íîñèò ýïèçîäè÷åñêèé õàðàêòåð, íîðìàëèçàöèÿ óãëåâîäíîãî îáìåíà ïðîèñõîäèò ïðè èçëå÷åíèè îñíîâíîãî çàáîëåâàíèÿ, òàêæå îòìå÷àåòñÿ ïðîãðåññèðóþùåå îæèðåíèå, è ïîÿâëåíèå áàãðîâûõ ïîëîñ íà êîæå æèâîòà, íàðóøåíèå ïîëîâîé ôóíêöèè. | Ãèïåðãëèêåìèÿ íîñèò ïîñòîÿííûé õàðàêòåð, âûñîêèé óðîâåíü, îáíàðóæèâàåòñÿ íàòîùàê, ÷àñòî ñîïðîâîæäàåòñÿ ãëþêîçóðèåé |
Ïî÷å÷íûé äèàáåò | Ñàõàðíûé äèàáåò |
Ãëþêîçóðèÿ íå çàâèñèò îò êîëè÷åñòâà ââîäèìûõ óãëåâîäîâ, íå ñîïðîâîæäàåòñÿ ãèïåðãëèêåìèåé èëè íàðóøåíèåì òîëåðàíòíîñòè ê óãëåâîäàì. Îòñóòñòâóþò àíãèî- è íåéðîïàòèè. | Ãëþêîçóðèÿ çàâèñèò îò êîëè÷åñòâà ââîäèìûõ óãëåâîäîâ, ñîïðîâîæäàåòñÿ ãèïåðãëèêåìèåé èëè íàðóøåíèåì òîëåðàíòíîñòè ê óãëåâîäàì. |
Íåñàõàðíûé äèàáåò | Ñàõàðíûé äèàáåò |
Ïîëèóðèÿ íå ñî÷åòàåòñÿ ñ ãëþêîçóðèåé, âûñîêîé îòíîñèòåëüíîé ïëîòíîñòüþ ìî÷è è ãèïåðãëèêåìèåé | Ïîëèóðèÿ ñî÷åòàåòñÿ ñ ãëþêîçóðèåé, âûñîêîé îòíîñèòåëüíîé ïëîòíîñòüþ ìî÷è è ãèïåðãëèêåìèåé |
XII. Ëå÷åíèå
Äèåòà 9- îáåñïå÷åíèå ôèçèîëîãè÷åñêèõ íîðì ïîòðåáëåíèÿ ïèùè è îïòèìàëüíîãî áàëàíñà áåëêîâ, æèðîâ è óãëåâîäîâ. ×àñòûé ïðèåì ïèùè – 5-6 ðàç â äåíü. Ðåêîìåíäîâàíî ñëåäóþùåå ðàñïðåäåëåíèå ñóòî÷íîãî ðàöèîíà:
Ïðèåì ïèùè | Îáúåì â % |
Ïåðâûé çàâòðàê 8 ÷. | 20 % |
Âòîðîé çàâòðàê 12 ÷. | 10 % |
Îáåä 14 ÷. | 20-30 % |
Ïîëäíèê 17 ÷. | 10 % |
Óæèí 19 ÷. | 20 % |
Âòîðîé óæèí 21 ÷. | 10% |
Äèåòà âêëþ÷àåò â ñåáÿ: ïðîäóêòû ïèòàíèÿ, ñîäåðæàùèå ðàñòèòåëüíûå âîëîêíà (ïîìèäîðû, êàïóñòó, êàáà÷êè, ñàëàò, ôðóêòû è ÿãîäû çà èñêëþ÷åíèåì âèíîãðàäà, ïåðñèêîâ) Ðåêîìåíäóþò «äèàáåòè÷åñêèé» õëåá ñ áîëüøîé ïðèìåñüþ îòðóáåé. Ïðîäóêòû, áîãàòûå âèòàìèíàìè À, Ñ, Â1, Â2, ÐÐ, Â12, ôîëèåâîé, ïàïíòîòåíîâîé êèñëîò – ãðå÷íåâàÿ êðóïà, øèïîâíèê, ïèâíûå äðîææè, ôàñîëü, ãîðîõ è ò. ä. Ïðîäóêòû, áîãàòûå ìåòèîíèíîì: òâîðîã, îâñÿíàÿ êðóïà, òðåñêà è ò. ä. Èç ïèòàíèÿ èñêëþ÷èòü ïðîäóêòû, áîãàòûå õîëåñòåðèíîì è ëåãêîóñâîÿåìûìè óãëåâîäàìè. Âìåñòî ñàõàðà íåîáõîäèìî ïðèíèìàòü ñîðáèò èëè êñèëèò. Íåîáõîäèìî èñïîëüçîâàòü ðàñòèòåëüíûå æèðû.
Ðåæèì ñòàöèîíàðíûé.
Ëè÷íàÿ ãèãèåíà áîëüíîé.
Ìåäèêàìåíòîçíàÿ òåðàïèÿ
Ó÷èòûâàÿ íåïîëíóþ êîìïåíñàöèþ, ïîñòóïëåíèå â òÿæåëîì ñîñòîÿíèè è âûñîêèé óðîâåíü ãëèêåìèè ïîêàçàíû íå òîëüêî ïåðîðàëüíûå ñàõàðñíèæàþùèå ïðåïàðàòû, íî è èíñóëèí. Ìàëàÿ ýôôåêòèâíîñòü òåðàïèè ñóëüôàíèëàìèäíûìè ïðåïàðàòàìè íà äîãîñïèòàëüíîì ýòàïå îáóñëîâëåíà ïî âèäèìîìó âòîðè÷íîé ðåçèñòåíòíîñòüþ ê íèì, âñëåäñòâèå èñòîùåíèÿ áåòà êëåòîê, à òàêæå âîçìîæíîé ïåðâè÷íîé èõ äèñòðîôèåé. Òàêæå âîçìîæíî ó ïàöèåíòêè èìååòñÿ îïðåäåëåííàÿ èíñóëèíîðåçèñòåíòíîñòü ê ñîáñòâåííîìó èíñóëèíó, ÷òî ÿâëÿåòñÿ õàðàêòåðíûì äëÿ ÈÍÑÄ, òðåáóåòñÿ äîïîëíèòåëüíûé ýêçîãåííûé èíñóëèí. Ñëåäîâàòåëüíî, ïàöèåíòêà íóæäàåòñÿ â èíñóëèíîòåðàïèè, áûñòðûé êîíòðîëü ãëèêåìèè ìîæåò áûòü äîñòèãíóò ëèáî íà ôîíå èíòåíñèâíîãî ðåæèìà èíñóëèíîòåðàïèè, ëèáî ñî÷åòàíèÿ èíñóëèíà ñ ñóëüôàíèëàìèäàìè II ãåíåðàöèè.  ýòîé ñèòóàöèè èíòåíñèâíàÿ òåðàïèÿ ìîæåò ïðèâåñòè ê áûñòðîìó óëó÷øåíèþ ãëèêåìè÷åñêîãî êîíòðîëÿ. Êðîìå òîãî, îíà ìîæåò ïðîâîäèòüñÿ âðåìåííî â ïåðèîä êðèçèñîâ â òå÷åíèå çàáîëåâàíèÿ èëè êàê “ïðåëþäèÿ” ê ïîñòîÿííîé òåðàïèè èíñóëèíîì.
Ó÷èòûâàÿ âñå âûøåñêàçàííîå íàçíà÷åí èíñóëèí â ñëåäóþùåé äîçèðîâêå: ìàññà 84 êã, ñëåäîâàòåëüíî ñóòî÷íàÿ äîçà ìîæåò äîñòèãàòü 40 ÅÄ, â êà÷åñòâå áàçèñíîé òåðàïèè íàçíà÷àåòñÿ Ïðîòàôàí â 8:00 28 ÅÄ ; â 22:00 26 ÅÄ, Àêòðàïèä — 14 ÅÄ óòðîì, 10 ÅÄ â îáåä è 12 ÅÄ íà íî÷ü. Ïðè ïðîâåäåíèè î÷åðåäíûõ ïðîôèëåé ãëþêîçóðèè è ãëèêåìèè äîçèðîâêè ìîãóò áûòü äàëåå îòêîððåãèðîâàíû.
Äëÿ ëå÷åíèÿ ñèìïòîìàòè÷åñêîé ãèïåðòåíçèè è õðîíè÷åñêàÿ ñåðäå÷íàÿ íåäîñòàòî÷íîñòü íàçíà÷åí Ëîðèñòà 50 ìã â îáåä, ïðè À/Ä âûøå 160/90 ìì.ðò.ñò. êàïòåí 25 ìã ïîä ÿçûê èëè êîðèíôàð 10 ìã, àìëîäèïèí 10 ìã, ñèìâàñòàòèí 10 ìã, âåðîøïèðîí 100 ìã óòðîì, áèñîïðîëîë 2,5 ìã ïî2 ðàç â äåíü, êàðäèîìàãíèë 75 ìã óòðîì, êåòîðîë 10 ìã ïðè áîëÿõ, â/â êàï. Íîîõîëèí 4 ìë íà 250 ìë ôèç.ð-ðà.
Ìàãíèòîòåðàïèÿ íà ãîëåíè ¹ 10.
Actrapidi (40ÅÄ–1ml) çà 20 ìèí. 14 ÅÄ äî çàâòðàêà, çà 20 ìèí. 10 ÅÄ äî îáåäà è çà 20 ìèí. 12 ÅÄ äî óæèíà; ÈÖÑ 12 ÅÄ óòðîì è 8 ÅÄ âå÷åðîì.
Ïðîòàôàí â 8:00 28 ÅÄ ; â 22:00 26 ÅÄ.
Ïåðîðàëüíûå ñàõàðñíèæàþùèå ïðåïàðàòû.
Ìåòôîðìèí: Ïî 850 ìã * 2 ðàç â äåíü (çàâòðàê-óæèí).
Ïðåïàðàòû äëÿ ëå÷åíèÿ ñîïóòñòâóþùåé ïàòîëîãèè
Êàïòåí 25 ìã ïîä ÿçûê èëè êîðèíôàð 10 ìã ïðè ïîâûøåíèè À/Ä.
Tab. Ëîðèñòà 50 ìã ïî 2 òàá (100ìã) óòðîì è 1 òàá (50) äíåì.
Tab. Àìëîäèïèí 10 ìã âå÷åðîì.
Tab. Èíäàë 2,5 ìã óòðîì.
Tab. Âåðîøïèðîí 100 ìã óòðîì
Tab. Ñèìâàñòàòèí 10 ìã.
Tab. Áèñîïðîëîë 2,5 ìã ïî2 ðàç â äåíü.
Tab. Êàðäèîìàãíèë 75 ìã óòðîì.
Tab. Êåòîðîë 10 ìã ïðè áîëÿõ.
â/â êàï. Íîîõîëèí 4 ìë íà 250 ìë ôèç.ð-ðà.
Ïðåïàðàòû, íîðìàëèçèðóþùèå îáìåí ëèïèäîâ:
Lipostabil 1 caps. 3 ðàçà â äåíü.
Âèòàìèíîòåðàïèÿ: Vit A â àìï. â/ì N10, òèàìèíà õëîðèä 0.002 N50 ïî 1 òàáëåòêå 3 ðàçà â äåíü. Vit Â1/ Â6 â/ì. ÷åðåç äåíü.
Ïðåïàðàòû óëó÷øàþùèå ìèêðîöèðêóëÿöèþ:
Êîêàðáîêñèëàçà 50ìã â/ì. N15.
XIII. Äíåâíèê
20.02.2014
Ñîñòîÿíèå óëó÷øèëîñü. Ïðåäúÿâëÿåò æàëîáû íà ñëàáîñòü, áûñòðóþ óòîìëÿåìîñòü, ñóõîñòü âî ðòó. Ñîñòîÿíèå áîëüíîé óäîâëåòâîðèòåëüíîå. Ïîëîæåíèå àêòèâíîå. Áîëüíàÿ â ñîçíàíèè, àäåêâàòíà. Òåìïåðàòóðà 36,7°Ñ. Êîæà ðîçîâàÿ, ÷èñòàÿ, áëåäíàÿ, è ñóõàÿ. Âèäèìûå ñëèçèñòûå áëåäíûå, ÷èñòûå. Ïåðèôåðè÷åñêèå ëèìôîóçëû íå óâåëè÷åíû áåçáîëåçíåííû. Îò¸êîâ íåò. Ïðè ïåðêóññèè îïðåäåëÿåòñÿ ÿñíûé ëåãî÷íûé çâóê. Âûñëóøèâàåòñÿ âåçèêóëÿðíîå äûõàíèå. Õðèïîâ íåò. ×Ä =16 àêòîâ äûõàíèÿ â ìèíóòó. Ãðàíèöà ñåðäöà íå èçìåíåíà. Ñåðäå÷íûå òîíû ïðèãëóøåíû, ðèòìè÷íûå. Øóìîâ íåò. ×ÑÑ=ïóëüñ=78 óäàðîâ â ìèíóòó. Ïóëüñ õîðîøåãî íàïîëíåíèÿ, ðèòìà, íîðìàëüíîé âåëè÷èíû è óäîâëåòâîðèòåëüíîãî íàïðÿæåíèÿ. ÀÄ=140/80 ìì. ðò. ñò. Æèâîò ïðè ïàëüïàöèè ìÿãêèé, áåçáîëåçíåííûé. Ïå÷åíü è ñåëåçåíêà íå óâåëè÷åíû. Ñòóë íå íàðóøåí. Ìî÷åèñïóñêàíèå ñâîáîäíîå, áåçáîëåçíåííîå, 3-4 ð./äåíü, ìàëûìè ïîðöèÿìè, äèóðåç àäåêâàòíûé. Ñîí è àïïåòèò íå íàðóøåíû. Ïðîäîëæàåò ïîëó÷àòü ëå÷åíèå.
21.02.2014 Ñîñòîÿíèå óëó÷øèëîñü. Ïðåäúÿâëÿåò æàëîáû íà ñëàáîñòü. Ñîñòîÿíèå áîëüíîé óäîâëåòâîðèòåëüíîå. Ïîëîæåíèå àêòèâíîå. Òåìïåðàòóðà 36,5°Ñ. Êîæà ðîçîâàÿ, ÷èñòàÿ, áëåäíàÿ, è ñóõàÿ. Âèäèìûå ñëèçèñòûå áëåäíûå, ÷èñòûå. Îò¸êîâ íåò. Ïðè ïåðêóññèè îïðåäåëÿåòñÿ ÿñíûé ëåãî÷íûé çâóê. Âûñëóøèâàåòñÿ âåçèêóëÿðíîå äûõàíèå. Õðèïîâ íåò. ×Ä =18 àêòîâ äûõàíèÿ â ìèíóòó. Ñåðäå÷íûå òîíû ïðèãëóøåíû, ðèòìè÷íûå. Øóìîâ íåò. ×ÑÑ=ïóëüñ=72 óäàðîâ â ìèíóòó. Ïóëüñ õîðîøåãî íàïîëíåíèÿ, ðèòìà, íîðìàëüíîé âåëè÷èíû è óäîâëåòâîðèòåëüíîãî íàïðÿæåíèÿ. ÀÄ=130/80 ìì. ðò. ñò. Æèâîò ïðè ïàëüïàöèè ìÿãêèé, áåçáîëåçíåííûé. Ïå÷åíü è ñåëåçåíêà íå óâåëè÷åíû. Ñòóë íå íàðóøåí. Ìî÷åèñïóñêàíèå ñâîáîäíîå, áåçáîëåçíåííîå, 3-4 ð./äåíü, ìàëûìè ïîðöèÿìè, äèóðåç àäåêâàòíûé. Ñîí è àïïåòèò íå íàðóøåíû. Ïðîäîëæàåò ïîëó÷àòü ëå÷åíèå.
24.02.2014 Ñîñòîÿíèå óëó÷øèëîñü. Ïðåäúÿâëÿåò æàëîáû íà ñëàáîñòü. Ñîñòîÿíèå áîëüíîé óäîâëåòâîðèòåëüíîå. Ïîëîæåíèå àêòèâíîå. Òåìïåðàòóðà 36,5°Ñ. Êîæà ðîçîâàÿ, ÷èñòàÿ, áëåäíàÿ, è ñóõàÿ. Âèäèìûå ñëèçèñòûå áëåäíûå, ÷èñòûå. Îò¸êîâ íåò. Ïðè ïåðêóññèè îïðåäåëÿåòñÿ ÿñíûé ëåãî÷íûé çâóê. Âûñëóøèâàåòñÿ âåçèêóëÿðíîå äûõàíèå. Õðèïîâ íåò. ×Ä =18 àêòîâ äûõàíèÿ â ìèíóòó. Ñåðäå÷íûå òîíû ïðèãëóøåíû, ðèòìè÷íûå. Øóìîâ íåò. ×ÑÑ=ïóëüñ=72 óäàðîâ â ìèíóòó. Ïóëüñ õîðîøåãî íàïîëíåíèÿ, ðèòìà, íîðìàëüíîé âåëè÷èíû è óäîâëåòâîðèòåëüíîãî íàïðÿæåíèÿ. ÀÄ=120/80 ìì. ðò. ñò. Æèâîò ïðè ïàëüïàöèè ìÿãêèé, áåçáîëåçíåííûé. Ïå÷åíü è ñåëåçåíêà íå óâåëè÷åíû. Ñòóë íå íàðóøåí. Ìî÷åèñïóñêàíèå ñâîáîäíîå, áåçáîëåçíåííîå, 3-4 ð./äåíü, ìàëûìè ïîðöèÿìè, äèóðåç àäåêâàòíûé. Ñîí è àïïåòèò íå íàðóøåíû. Ïðîäîëæàåò ïîëó÷àòü ëå÷åíèå.
XIV. Ïðîãíîç
â îòíîøåíèè âûçäîðîâëåíèÿ íåáëàãîïðèÿòíûé, äëÿ æèçíè -áëàãîïðèÿòíûé.
Ðåêîìåíäàöèè
1. ñîáëþäåíèå äèåòû (9 ñòîë – Ýíåðãåòè÷åñêàÿ öåííîñòü 3000 Êêàë/ñóòêè) Èñêëþ÷èòü ëåãêîóñâàåâàåìûå óãëåâîäû – ñàõàð è ñàõàðîñîäåðæàùèå ïðîäóêòû (âàðåíüå, ìåä è ò.ä.), èçäåëèÿ èç áåëîé ìóêè (ìàêàðîíû, ñäîáà, ïå÷åíüÿ) Îãðàíè÷èòü õëåá äî 300 ã/ñóòêè, êàðòîôåëü äî 200 ã/ñóòêè, êàøè 60 ã/ñóòêè.
2. Ðåêîìåíäóåòñÿ ïðèíèìàòü ïðåïàðàòû óëó÷øàþùèå òðîôèêó ãîëîâíîãî ìîçãà – ïèðàöåòàì, àìèíàëîí.
3. Àíòåñêëåðîòè÷åñêèå ïðåïàðàòû – ëèïîñòàáèë, ôåíîôèáðàò.
4. Ïîäâèæíûé îáðàç æèçíè.
5. Êóðîðòíî-ñàíèòàðíîå ëå÷åíèå.
6. Íàáëþäàòüñÿ ó ýíäîêðèíîëîãà ïî ìåñòó æèòåëüñòâà.
Ëèòåðàòóðà
Áàëàáîëêèí Ì.È. Ýíäîêðèíîëîãèÿ: Ó÷åá. ïîñîáèå. — Ì.: Ìåäèöèíà,1989.
Òåðàïèÿ: ïåð. ñ àíãë. äîï. // ãë. ðåä. À.Ã. ×ó÷àëèí — Ì.: ÃÝÎÒÀÐ ÌÅÄÈÖÈÍÀ, 1997. Ñ. 58–65, 537–546, 617–621.
Âíóòðåííèå áîëåçíè. Â 10 êíèãàõ. Êíèãè 7; 9: Ïåð. ñ àíãë./ Ïîä ðåä. Å. Áðàóíâàëüäà, Ê.Äæ. Èññåëüáàõåðà 1995.
Ìåäâåäåâ Â.Â., Âîë÷åê Þ.Ç. Êëèíè÷åñêàÿ ëàáîðàòîðíàÿ äèàãíîñòèêà: Ñïðàâî÷íèê äëÿ âðà÷åé / Ïîä ðåä. Â.À. ßêîâëåâà. — ÑÏá.: Ãèïïîêðàò, 1995
Âíóòðåííèå áîëåçíè: Ó÷åáíèê/Ô.È. Êîìàðîâ, Â.Ã. Êóêåñ, À.Ñ. Ñìåòíåâ è äð.; 1990.
Ðàçìåùåíî íà Allbest.ru
…
Ïîäîáíûå äîêóìåíòû
Àíàìíåç æèçíè çàáîëåâàíèÿ ïàöèåíòà, åãî æàëîáû ïðè ïîñòóïëåíèè. Ïëàí êîëåñíîãî îáñëåäîâàíèÿ áîëüíîãî, àíàëèç ðåçóëüòàòîâ. Îáîñíîâàíèå äèàãíîçà: äèàáåòè÷åñêàÿ ìèêðîàíãèîïàòèÿ íèæíèõ êîíå÷íîñòåé. Ïëàí ëå÷åíèÿ äàííîãî çàáîëåâàíèÿ, ïðîãíîç äëÿ æèçíè.
èñòîðèÿ áîëåçíè [32,8 K], äîáàâëåí 28.01.2013
Ïðåäâàðèòåëüíûé äèàãíîç ïàöèåíòà è åãî îáîñíîâàíèå: ñàõàðíûé äèàáåò 1 òèïà â ñòàäèè äåêîìïåíñàöèè. Ñèíäðîì èíñóëèíîâîé íåäîñòàòî÷íîñòè, äèàáåòè÷åñêîé ìèêðîàíãèîïàòèè è äèàáåòè÷åñêîé íåéðîïàòèè. Ïðåäâàðèòåëüíûé è êëèíè÷åñêèé äèàãíîç. Ïëàí îáñëåäîâàíèÿ.
èñòîðèÿ áîëåçíè [27,6 K], äîáàâëåí 27.03.2013
Äèàáåòè÷åñêàÿ ïåðèôåðè÷åñêàÿ ñåíñîìîòîðíàÿ íåéðîïàòèÿ â ñòàäèè äåêîìïåíñàöèè, ñèíäðîì äèàáåòè÷åñêîé ñòîïû. Àíàìíåç: èíòîêñèêàöèè, ïåðåíåñåííûå çàáîëåâàíèÿ. Ñîñòîÿíèå ñåðäå÷íî-ñîñóäèñòîé ñèñòåìû, îðãàíîâ äûõàíèÿ; ïñèõîíåâðîëîãè÷åñêèé ñòàòóñ; ðåêîìåíäàöèè.
èñòîðèÿ áîëåçíè [16,3 K], äîáàâëåí 16.12.2011
Äèàáåòè÷åñêàÿ ðåòèíîïàòèÿ êàê ìèêðîàíãèîïàòèÿ, îäíî èç íàèáîëåå òÿæåëûõ îñëîæíåíèé ñàõàðíîãî äèàáåòà, çíàêîìñòâî ñ âèäàìè: íåïðîëèôåðàòèâíàÿ, ïðåïðîëèôåðàòèâíàÿ, ïðîëèôåðàòèâíàÿ. Îáùàÿ õàðàêòåðèñòèêà îñíîâíûõ îñëîæíåíèé äèàáåòè÷åñêîé ðåòèíîïàòèè.
ïðåçåíòàöèÿ [1,3 M], äîáàâëåí 06.12.2016
Õàðàêòåðíûå æàëîáû ïðè ñàõàðíîì äèàáåòå. Îñîáåííîñòè ïðîÿâëåíèÿ äèàáåòè÷åñêîé ìèêðîàíãèîïàòèè è äèàáåòè÷åñêîé àíãèîïàòèè íèæíèõ êîíå÷íîñòåé. Ðåêîìåíäàöèè ïî ïèòàíèþ ïðè ñàõàðíîì äèàáåòå. Ïëàí îáñëåäîâàíèÿ áîëüíîãî. Îñîáåííîñòè ëå÷åíèÿ ñàõàðíîãî äèàáåòà.
èñòîðèÿ áîëåçíè [29,0 K], äîáàâëåí 11.03.2014

- ãëàâíàÿ
- ðóáðèêè
- ïî àëôàâèòó
- âåðíóòüñÿ â íà÷àëî ñòðàíèöû
- âåðíóòüñÿ ê íà÷àëó òåêñòà
- âåðíóòüñÿ ê ïîäîáíûì ðàáîòàì
