Жировой гепатит при сахарном диабете


Сахарный диабет чреват различными осложнениями, одним из которых является нарушение работы печени, поскольку именно она выполняет в организме функцию фильтра. Жировой гепатоз печени при сахарном диабете – одна из самых распространенных проблем, беспокоящих диабетиков. Он может стать как причиной диабета, так и его следствием.
Чем опасно это заболевание и как его лечить – рассмотрим в данной статье.
О заболевании
Жировой диабетический гепатоз – серьезное осложнение сахарной болезни, поражающее печень и выводящее ее из строя. У людей, страдающих от сахарного диабета в тяжелой форме, замедлен процесс расщепления глюкозы, поэтому продуцируется больше жиров.
Гепатоциты, из которых состоит печень, накапливают жир и перестают фильтровать токсические вещества. Постепенно излишний жир приводит к разрушению клеток печени, следствием чего становится выброс в кровь ферментов, предназначенных для обезвреживания токсинов.
При жировом гепатозе более 5% общей массы органа составляет жировая ткань (триглицериды). Если данный показатель превышает 10%, то это означает, что около половины всех клеток печени содержат жир.
Причины развития жирового гепатоза
Главной причиной накопления жира в печени является нарушение в организме обмена веществ. Немаловажную роль играют также гормональные изменения.
 Люди с ожирением находятся в группе риска
Люди с ожирением находятся в группе риска
Помимо этого, заболевание может быть спровоцировано следующими факторами:
- чрезмерное употребление алкоголя;
- большой избыточный вес и ожирение;
- наличие у человека вирусных инфекций (например, гепатит B или C);
- нарушение режима питани;
- увеличение количества печеночных ферментов;
- нарушение цикла мочевины и процесса окисления жирных кислот (передается по наследству);
- генетические факторы;
- прием некоторых медикаментов (например, нестероидных противовоспалительных лекарственных средств).
Факторы риска
Жировой гепатоз печени – это патология, появляющаяся при стечении сразу нескольких факторов, среди которых:
- объем талии превышает 80 сантиметров у женщин и 94 сантиметра у мужчин (абдоминально ожирение);
- высокий уровень содержания в крови холестерина и триглицеридов и в то же время низкий – липопротеидов;
- повышенное артериальное давление;
- длительная гипергликемия, то есть диабет 2 типа, о развитии которого человек может даже не знать;
- инсулинорезистентность.
Симптомы
К сожалению, первые стадии заболевания проходят бессимптомно, поэтому самодиагностика является невозможной.

Боли появляются лишь на поздних стадиях жирового гепатоза
Увеличение печени можно наблюдать, только когда в ней уже сильно разрослась соединительная ткань, и печень начинает давить на соседние органы. Развивается печеночная недостаточность – человек чувствует боли в правом боку, его могут беспокоить снижение аппетита и общая слабость. Увеличение печени становится видно даже невооруженным глазом.
Диагностика
Поскольку при разрушении клеточных мембран печени ферменты, нейтрализующие токсины, попадают в кровь, самым надежным методом диагностики является биохимический анализ крови, способный обнаружить их наличие в крови.
Для постановки диагноза также проводят ультразвуковое и томографическое исследования печени, которые способны выявить изменения цвета и размера органа – явных признаков прогрессирующего сахарного гепатоза.
Эндокринолог или гастроэнтеролог при подозрении на повышенное содержание жира в печени назначают проведение биопсии органа. Эта процедура необходима для исключения или подтверждения развития цирроза.
Лечение
К сожалению, на данный момент универсального алгоритма лечения жирового гепатоза при сахарном диабете нет. Целью существующей терапии является улучшение состояния печени, недопущение начала в ней воспалительного процесса, а также замедление развития фиброза.
 Выбор есть всегда
Выбор есть всегда
Начало лечения жирового гепатоза на ранних стадиях может дать прекрасный результат – полное восстановление органа и его функций. Чтобы добиться таких успехов, нужно как можно раньше провести диагностику и далее придерживаться определенного алгоритма лечения.
Прежде всего, пациенту придется поменять пищевые привычки и выработать режим питания.
Начать нужно со снижения употребления сахара. Также придется убрать из меню всю жирную пищу и алкоголь. Врачи также рекомендуют ограничить потребление продуктов, содержащих насыщенные жирные кислоты и постепенно заменить их на ингредиенты, богатые мононенасыщенными и полиненасыщенными жирами – молоко, оливковое масло, рыбий жир. Необходимо организовать потребление пищи часто и маленькими порциями.
 Дробное питание – залог здоровья
Дробное питание – залог здоровья
Все питательные вещества нужно привыкнуть балансировать:
- 60% потребляемого белка – животного происхождения;
- 20–25% потребляемых жиров – растительного происхождения;
- углеводы должны попадать в организм только с фруктами, ягодами, молочными продуктами и медом. Никакого сахара!
Количество потребляемых витаминов и минералов также нужно регулировать, учитывая возраст и состояние организма в каждом конкретном случае.
Жировой гепатоз будет трудно победить, если не соблюдать питьевой режим – количество потребляемой жидкости необходимо увеличить. Пить лучше обычную воду. Соки, особенно покупные, не подходят – о них вообще стоит забыть.
Для приведения обмена веществ в норму и скорейшей регенерации печени проводится медикаментозное лечение, включающее прием:
- эссенциальных фосфолипидов (в таблетках);
- ферментных препаратов и их аналогов;
- лекарственных средств для улучшения печеночной функции;
- препаратов, ускоряющих регенерационные процессы.
Для нормализации желчегонных процессов врачи рекомендуют употреблять тыквенное масло и негазированную минеральную воду (ее нужно пить курсами 4 раз в год).
Печень – единственный орган, способный к полной регенерации. Спустя 3 месяца лечения и соблюдения всех предписаний врача, все патологические изменения печеночной ткани получат обратное развитие, и орган постепенно полностью восстановится.
В качестве вспомогательной терапии можно использовать народные средства. Конечно, лечить диабет или жировой гепатоз только травами бесполезно, но они могут помочь в регулировании желчегонных процессов, снижении уровня холестерина и выведении из организма токсинов. Среди растительных компонентов, эффективных в борьбе за здоровье печени, можно выделить:
- кукурузные рыльца;
- расторопшу (порошок и семена);
- артишок.
Естественно, применение и дозировку лекарственных трав необходимо согласовать с лечащим врачом.
 Физические нагрузки быстро войдут в привычку
Физические нагрузки быстро войдут в привычку
Важной составляющей успеха в лечении жирового гепатоза при диабете является физическая нагрузка. Грамотно организованные занятия и оптимально подобранные упражнения помогут снизить вес, что естественным образом отразится на уменьшении содержания жира в тканях внутренних органов.
Терять вес тела нужно не быстрее, чем по 500–1000 граммов в неделю, поскольку стремительное похудение может вызвать ухудшение состояния здоровья и негативно повлиять на течение заболевания.
Осложнения
Жировой гепатоз опасен тем, что незаметно для человека может перерасти в цирроз печени. Врачи прогнозируют учащение случаев развития цирроза именно по причине жировой болезни органа.
Также гепатоз опасен увеличением риска появления сердечно-сосудистых заболеваний.
Жировой гепатоз при сахарном диабете – коварное заболевание, поскольку чревато летальным исходом. Не стоит пренебрегать профилактическим комплексным обследованием состояния организма, поскольку только так можно обнаружить гепатоз печени на ранней стадии и своевременно начать лечение.
Еще можете почитать:

Аделина Павлова
Медсестра общего профиля. Более 40 лет рабочего стажа. Копирайтер на пенсии. Подробнее об авторе
Последнее обновление: 19 октября, 2019

Гепатоз – заболевание печени, в основе которого лежит нарушение обмена веществ в печеночных клетках (гепатоцитах) и развитие в клетках печени дистрофических изменений. При этом больные могут не ощущать каких-либо выраженных изменений в общем самочувствии. Однако с течением времени нелеченный гепатоз может перейти в более серьезное поражение печени – цирроз.
О причинах развития заболевания, проявлениях гепатоза, его лечении и предупреждении развития читайте далее в нашей статье.
Почему развивается гепатоз при диабете
Печень является активным участником обмена жиров, белков, углеводов. В ней хранится основной запас энергии – гликоген, а также образуются новые молекулы глюкозы. При сахарном диабете из-за дефицита инсулина, а особенно при устойчивости к нему (инсулинорезистентности), изменяются физиологические реакции:
- уменьшается скорость синтеза гликогена;
- избыток жиров накапливается внутри печеночных клеток;
- возрастает продукция печенью углеводов и жиров;
- замедляется выведение липидных комплексов.
Предрасполагающими факторами к повреждению печени у диабетиков могут быть:
- ожирение;
- употребление алкоголя;
- инфекции;
- травмы;
- отравления;
- избыток жира и углеводов в рационе;
- сгущение желчи при заболеваниях желчевыводящих путей;
- аутоиммунные воспалительные процессы;
- применение медикаментов;
- нарушение процессов всасывания в кишечнике;
- операции на органах пищеварительной системы.
Рекомендуем прочитать статью об инвалидности при сахарном диабете. Из нее вы, узнаете дают ли инвалидность при инсулинозависимом диабете, положена ли группа при 2 типе, ставят ли на льготный учет, если сахарный диабет у детей, а также о том, как получить и какую группу.
А здесь подробнее о лечении диабетической нейропатии.
Симптомы жирового гепатоза печени
Внутри печени при гепатозе происходят серьезные изменения структуры: снижается число работающих клеток, ткань постепенно превращается в жировую, прорастают соединительнотканные (рубцовые) волокна. Клинические проявления этого процесса остаются стертыми, бывают формы бессимптомного течения или обнаруживают неспецифические признаки:
- желтизна кожи и склер глаз;
- тяжесть в подреберной области справа;
- тошнота;
- неприятный привкус во рту;
- покраснение ладоней;
- кожный зуд;
- сосудистые звездочки, точечные кровоизлияния на коже;
- повышенная утомляемость;
- чередование поносов и запоров;
- неопределенные, умеренные ноющие боли в верхней части живота.
Из-за инсулинорезистентности у большинства пациентов имеется ожирение, потемнение складок кожи. При поражении большой части печени у больных нередко появляются обморочны6е состояния, снижается уровень артериального давления. Это объясняется поступлением в кровь из разрушенных клеток биологически активных соединений.
При декомпенсированном течении сахарного диабета, частом возникновение кетоацидоза (накопление токсичных кетоновых тел в крови) гепатоз переходит в цирроз печени с недостаточностью ее функции.
Диагностика состояния
При осмотре пациента врач может заподозрить наличие гепатоза по таким критериям:
- увеличение печени,
- желтизна кожи,
- ожирение.
Это служит поводом для направления на дополнительное обследование. В его ходе обнаруживают такие признаки (по анализу крови):
- разрушение клеток печени – возрастание активности АЛТ, АСТ до 4 раз, индекс АСТ/АЛТ ниже единицы;
- застой желчи – повышение щелочной фосфатазы, прямого билирубина;
- нарушение обмена железа – рост показателей трансферрина и ферритина;
- характерные для диабета – повышение глюкозы, гликированного гемоглобина, холестерина и триглицеридов;
- изменения в свертывающей системе – снижение тромбоцитов, увеличение протромбинового времени;
- отклонения от нормы белкового состава – снижение альбуминов и повышение глобулинов.
Лабораторные показатели работы печени у части пациентов находятся на границе нормы, что не исключает гепатоз. Для выявления вирусных гепатитов необходимо исследование крови на антитела, цитомегаловирусную инфекцию, Эпштейна-Барр.
Для изучения структуры печеночной ткани назначают:
- УЗИ – информативно только при поражении более 35% органа;
- МРТ – позволяет выявить изменения на начальной стадии;
- сцинтиграфия – неравномерное распределение радиоизотопа, увеличение размеров.
Биопсия ткани – самый достоверный метод диагностики гепатоза. При исследовании обнаруживают пропитывание ткани жирами, воспаление внутри печеночной дольки, разрастание рубцовой ткани. Применяется ограничено из-за склонности у диабетиков к инфицированию раневого канала.
Лечение больного гепатозом при сахарном диабете
Вне зависимости от степени поражения печени назначается диетическое питание. При легких формах болезни оно может быть единственным лечебным фактором. При обнаружении повышения активности ферментов и обширных изменениях печени диету дополняют медикаментами.
Диета
Лечебное питание предусматривает:
- ограничение холестерина, животного жира – запрет на жирную свинину, баранину, полуфабрикаты, субпродукты, колбасы, консервы, крепкие навары;
- обогащение рациона легко усваиваемой растительной клетчаткой – цветная капуста, кабачки, брокколи, гречневая и овсяная крупа, несладкие ягоды и фрукты;
- полный отказ от спиртного;
- дробное питание небольшими порциями;
- обеспечение достаточного поступления белка – отварная рыба, 5% творог, кисломолочные напитки без добавок, куриная грудка;
- предупреждение запоров – при отсутствии отеков не менее 2 литров чистой воды в день, блюда из тыквы, слабительные травы (отвары из листьев сенны, коры крушины);
- запрет на жареную, острую, соленую пищу, покупные соусы;
- приготовление блюд на пару или при помощи отваривания в воде.
Рекомендуется уменьшить в меню блюда, приготовленные из продуктов, раздражающих кишечник и желчевыводящие пути – редька, редис, бобовые, перловая и кукурузная крупа, свежая капуста, баклажаны, томаты.
Для улучшения чувствительности печени к инсулину необходимо снизить избыточный вес тела. Для этого диабетикам необходимо строго выбирать продукты с низким индексом гликемии, рассчитать калорийность рациона, раз в неделю проводить разгрузочный день.
Темп похудения должен быть около 500 г в неделю, так как более быстрое снижение массы тела усиливает накопление жира в печеночных клетках, способствует образованию камней в желчном пузыре. Для улучшения сжигания жирных кислот используют регулярные физические нагрузки не менее 30 минут в день.
Препараты
Необходимым условием эффективной терапии является нормализация уровня сахара в крови. При 1 типе болезни требуется пересмотр схемы инсулинотерапии, а при втором используют метформин (Сиофор, Глюкофаж), Пиоглар. Для лечения гепатоза при диабете показаны такие группы медикаментов:
- липотропные – облегчают выведение жира из печени фолиевая кислота, Тиогамма, Эспа-липон, Эссенциале, витамин В12, В6;
- снижающие уровень холестерина (коротким курсом) – Атокор, Крестор, Никотинамид;
- гепатопротекторы – Гепабене, Тиотриазолин, Таурин.
При одновременных сосудистых нарушениях рекомендуется Трентал и ингибиторы ангиотензинпревращающего фермента (Капотен, Престариум). Любая медикаментозная терапия проводится под контролем уровня ферментов печени. Для диабетиков, страдающих от пристрастия к алкоголю, первоочередной задачей считается наркологическое лечение, избавление от зависимости.
Рекомендуем прочитать статью о сочетании холецистита и диабета. Из нее вы узнаете о причинах развития холецистита при сахарном диабете, симптомах заболевания, а также о диагностике нарушений работы желчного пузыря и лечении холецистита при диабете.
А здесь подробнее о гипогликемии при сахарном диабете.
Гепатоз при сахарном диабете возникает из-за избытка глюкозы, жиров в крови, нарушения реакции клеток печени на инсулин. Проявления болезни стертые, симптомы могут отсутствовать, или пациенты предъявляют неспецифические жалобы. Для выявления заболевания назначают анализы крови, УЗИ, МРТ, сцинтиграфию. Лечение включает диететическое питание, отказ от алкоголя, нормализацию веса при ожирении и медикаменты.
Полезное видео
Смотрите на видео о гепатозе печени при сахарном диабете:
Сахарный диабет и жировая болезнь печени
 Сахарный диабет – это заболевание, связанное с нарушением одной из функций поджелудочной железе, а именно регулированием уровня сахара (глюкозы) в крови. Это та самая ситуация, когда поджелудочная железа и выделяемые ей регуляторные вещества не справляются с возложенной на них нагрузкой.
Сахарный диабет – это заболевание, связанное с нарушением одной из функций поджелудочной железе, а именно регулированием уровня сахара (глюкозы) в крови. Это та самая ситуация, когда поджелудочная железа и выделяемые ей регуляторные вещества не справляются с возложенной на них нагрузкой.
Сахарный диабет – это заболевание, связанное с нарушением одной из функций поджелудочной железе, а именно регулированием уровня сахара (глюкозы) в крови. Это та самая ситуация, когда поджелудочная железа и выделяемые ей регуляторные вещества не справляются с возложенной на них нагрузкой.
Что делает в организме поджелудочная железа?
Поджелудочная железа состоит из 2-х частей, находящихся одна внутри другой. Одна из частей, нам более известная, выполняет пищеварительную функцию. Он выделяет различные вещества – ферменты, переваривающие преимущественно жиры и углеводы. Нарушение данной функции поджелудочной железы, связанное с ее воспалением и снижением выработки ферментов, называется панкреатит. Он бывает острый и хронический. Однако в рамках сахарного диабета нас это мало интересует.
Другая часть поджелудочной железы, расположенная в виде так называемых островков Лангерганса, выделяет большое количество регулирующих веществ – гормонов. Часть этих гормонов отвечает за рост и развитие организма и более значима в молодом возрасте. Другая часть гормонов, собственно, отвечает за регулирование уровня глюкозы в организме.
Зачем нам нужна глюкоза?
Глюкоза является основным источником энергии в организме, ей питаются все клетки, ткани и органы, в том числе и мозг. Поскольку значение глюкозы в организме чрезвычайно велико, то организм различными способами поддерживает ее постоянное количество в крови. Мы можем определить уровень глюкозы, в норме ее концентрация в крови составляет от 3,5 до 5,5 ммоль/л (данный диапазон может меняться в разных лабораториях в зависимости от используемых ими реактивов).
Таким образом, для нормальной работы в первую очередь мозга и остальных органов в крови должна поддерживаться постоянная концентрация глюкозы. Снижение ее количества называется гипогликемия и может привести к тяжелым осложнениям, вплоть до гипогликемической комы! Повышение количества глюкозы называется гипергликемия и также может привести развитию сахарного диабета, к тяжелым осложнениям со стороны сердца, мозга, сосудов, вплоть до гипергликемической или гиперосмолярной комы!
Уровень глюкозы (сахара) в организме можно сравнить с количеством бензина в машине. Например, когда водитель замечает низкий уровень бензина, на котором работает двигатель, он едет на заправочную станцию и пополняет запас топлива в баке. Точно также и организм, замечая низкий уровень глюкозы, с помощью мозга сообщает нам о том, что необходимо поесть. Водитель заправляет свою машину таким количеством топлива, которое необходимо ему, чтобы доехать до следующей автозаправочной станции или до места назначения. Так же и мозг дает сигнал о насыщении, когда отмечает уровень потребленной пищи, достаточный до следующего перекуса.
Как развивается сахарный диабет?
Это заболевание развивается, когда мы заправляем свой организм с избытком, таким количеством, которое ему не нужно. Но, если водитель заливает слишком много топлива в машину, то оно выливается из бензобака наружу, создавая опасность возгорания не только автомобиля, но и всей заправочной станции. Напротив, человек, заправляя свой организм избытком высокоэнергетической пищи, создает повышенную нагрузку на печень и поджелудочную железу. Если переедание, главным образом высокоэнергетической пищи, богатой углеводами и жирами, происходит на регулярной основе, в конце концов организм не выдерживает этой нагрузки… Тогда развивается панкреатит, диабет, жировая болезнь печени.
Как сахарный диабет связан с печенью?
Оказывается все достаточно просто. Наше кровообращение устроено таким образом, что все вещества, переваренные в желудке и кишечнике, всасываются в кишечнике в кровь, которая в дальнейшем поступает частично в печень. И кроме высокой нагрузки на пищеварительную часть поджелудочной железы, ведь она должна переварить весь этот объем пищи, создается высокая нагрузка на печень и регулирующую часть поджелудочной железы.
Печень должна пропустить через себя все жиры из пищи, а они оказывают на нее повреждающее воздействие. Поджелудочная железа, должна куда-то «пристроить» все полученные с пищей углеводы и глюкозу – ведь ее уровень должен быть стабильным. Так организм превращает излишек углеводов в жиры и опять появляется повреждающее действие жиров на печень! А поджелудочная железа истощается, вынужденная вырабатывать все больше и больше гомонов и ферментов. До определенного момента, когда в ней развивается воспаление. И печень, постоянно повреждаясь, до определенного момента не воспаляется.
Что такое метаболический синдром?
Когда оба органа повреждены и воспалены, развивается так называемый метаболический синдром. Он сочетает в себе 4 основных компонента: стеатоз печени и стеатогепатит, сахарный диабет или нарушение устойчивости к глюкозе, нарушение обмена жиров в организме, поражение сердца и сосудов.
 Стеатоз печени и стеатогепатит
Стеатоз печени и стеатогепатит
Все полученные жиры содержат холестерин, триглицериды и различные липопротеиды. Они накапливаются в печени в большом количестве, могут разрушать клетки печени и вызывать воспаление. Если избыток жиров не может полностью нейтрализоваться печенью, он разносится кровотоком к другим органам. Отложение жиров и холестерина на кровеносных сосудах приводит к развитию атеросклероза, в дальнейшем провоцирует развитие ишемической болезни сердца, инфарктов и инсультов. Отложение жиров и холестерина повреждает и поджелудочную железу, нарушая обмен глюкозы и сахара в организме, способствуя тем сама развитию сахарного диабета.
Накопленные в печени жиры подвергаются воздействию свободных радикалов, и начинается их перекисное окисление. В результате образуются измененные активные формы веществ, обладающие еще большим разрушающим действием в отношении печени. Они активируют определенные клетки печени (звездчатые клетки) и нормальная ткань печени начинает замещаться соединительной тканью. Развивается фиброз печени.
Таким образом, вся совокупность изменений, связанных с обменом жиров в организме повреждает печень, приводит к развитию:
– стеатоза (избыточного накопления жиров в печени),
– стеатогепатита (воспалительных изменений печени жировой природы),
– фиброза печени (образования в печени соединительной ткани),
– цирроза печени (нарушения всех функций печени).
Когда и как заподозрить эти изменения?
Раньше всего нужно начинать бить тревогу тем, у кого уже установлен диагноз. Это может быть один из перечисленных ниже диагнозов: атеросклероз, дислипидемия, ишемическая болезнь сердца, стенокардия, перенесенный инфаркт миокарда, постинфарктный атеросклероз, артериальная гипертензия, гипертоническая болезнь, сахарный диабет, нарушение толерантности к глюкозе, инсулинорезистентность, метаболический синдром, гипотиреоз.
Если у Вас установлен один из перечисленных диагнозов, обратитесь к врачу для проверки и контроля состояния печени, а также назначения лечения.
Если в результате обследования у Вас выявили отклонения одного или нескольких лабораторных показателей в анализе крови, например, повышенный уровень холестерина, триглицеридов, липопротеидов, изменения уровня глюкозы или гликозилированного гемоглобина, а также повышение показателей, характеризующих функцию печени – АСТ, АЛТ, ТТГ, ЩФ, в некоторых случаях Билирубин.
При повышенном уровне одного или нескольких параметров, также обратитесь к врачу для уточнения состояния здоровья, проведения дальнейшей диагностики и назначения лечения.
Если у Вас есть один или несколько симптомов или факторов риска развития заболеваний, Вам также нужно обратиться к врачу для более точной оценки риска, определения необходимости проведения обследования и назначения лечения. Факторами риска развития или симптомами метаболического синдрома являются избыточный вес, большой объем талии, периодическое или постоянное повышение артериального давления, употребление большого количества жирной или жареной пищи, сладкого, мучного, алкоголя.
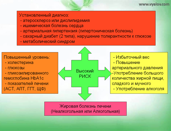 Что будет рекомендовать врач?
Что будет рекомендовать врач?
В любом случае, при наличии заболевания или наличии повышенных показателей в анализах или наличии симптомов и факторов риска, необходима консультация специалиста!
Нужно обратиться сразу к нескольким специалистам – терапевту, кардиологу, эндокринологу и гастроэнтерологу. Если в данной ситуации больше всего интересует состояние печени, можно обратиться к гастроэнтерологу или гепатологу.
Врач определит серьезность нарушений или степень тяжести заболевания, в зависимости от этого при реальной необходимости назначит обследование и подскажет, что именно в этом обследовании будет иметь значение для оценки рисков.
До, после или во время проведения обследования врач может назначить лечение, это будет завесить от выраженности обнаруженных симптомов и нарушений.
Чаще всего для лечения жировой болезни печени в сочетании с сахарным диабетом, то есть при наличии метаболического синдрома используется несколько лекарственных препаратов: для коррекции состояния печени, для снижения уровня холестерина, для восстановления чувствительности организма к глюкозе, для снижения артериального давления, для снижения риска инфарктов и инсультов, и некоторые другие.
Самостоятельно экспериментировать с модификацией лечения или подбором препаратов небезопасно! Обратитесь к врачу для назначения лечения!
Какие препараты используются для восстановления функции печени?
Важную роль в лечении занимает снижение избыточного веса, увеличение физической активности, специальная диета с пониженным уровнем холестерина и быстрых углеводов, в зависимости от ситуации, возможно, придется даже считать «хлебные единицы».
Для лечения заболеваний печени существует целая группа препаратов, которые называются гепатопротекторы. За рубежом эта группа препаратов называется цитопротекторы. Эти препараты имеют различную природу и химическую структуры – есть растительные препараты, препараты животного происхождения, синтетические лекарственные средства. Безусловно, свойства этих препаратов различны и используются они преимущественно при разных заболеваниях печени. В тяжелых ситуациях используется сразу несколько медикаментов.
Для лечения жировой болезни печени обычно назначаются препараты урсодезоксихолевой кислоты и эссенциальные фосфолипиды. Эти лекарственные средства уменьшают перекисное окисление жиров, стабилизируют и восстанавливают клетки печени. За счет этого повреждающее действие жиров и свободных радикалов уменьшается, также уменьшаются и воспалительные изменения в печени, процессы образования соединительной ткани, как следствие замедляется развитие фиброза и цирроза печени.
Препараты урсодезоксихолевой кислоты (Урсосан) оказывают в большей степени стабилизирующее действие на клеточные мембраны, препятствуя тем самым разрушению печеночных клеток и развитию воспаления в печени. Урсосан также обладает желчегонным действием и увеличивает выделение холестерина вместе с желчью. Именно поэтому предпочтительное его использование при метаболическом синдроме. Кроме этого, Урсосан стабилизирует желчевыводящие пути, общие у желчного пузыря и поджелудочной железы, оказывая на эти органы благоприятное воздействие, что особенно важно при панкреатитах.
Жировая болезнь печени, сочетающаяся с нарушением обмена сахара и глюкозы, требует использования в лечении дополнительных медикаментозных препаратов.
В данной статье приведена ограниченная информация о методах и способах лечения болезней печени. Благоразумие требует обращения к врачу для подбора правильной схемы лечения!
