Чем лечить дерматит на ногах при диабете

Своевременное выявление и лечение ксероза кожи у больных сахарным диабетом необходимо для предупреждения развития и прогрессирования ряда осложнений, в частности синдрома диабетической стопы.
Основным методом устранения сухости кожи у данной категории пациентов считается применение наружных средств с мочевиной и витаминами, таких как Бальзамед и Бальзамед интенсив. Средства указанной серии получили высокую оценку как врачей, так и пациентов.

Введение
Сахарный диабет (СД) уже многие годы остается значимой медико-социальной проблемой. Он является одной из важнейших причин инвалидизации и смертности. Кроме того, отмечается его высокая распространенность. Так, по данным Международной диабетической федерации (International Diabetes Federation – IDF), в 2017 г. в мире насчитывалось 425 млн страдающих СД, к 2030 г. их количество может достичь 600 млн [1]. Возрастание заболеваемости наблюдается и в нашей стране. Встречаемость СД за последние 15 лет увеличилась более чем в два раза и в настоящее время составляет 2-5% популяции. Согласно данным государственного регистра больных СД, на 31 декабря 2016 г. таковых было 4,35 млн, у 4 млн (92%) диагностирован СД 2 типа. Однако, по мнению экспертов, реальное количество пациентов гораздо больше. Согласно результатам эпидемиологических исследований, не все страдающие СД стоят на учете, у значительной части лиц с метаболическим синдромом и нарушением толерантности к углеводам высок риск развития патологии в ближайшем будущем [2].
Патогенез СД сложен и многофакторен. Инсулинорезистентность, дисфункция бета-клеток поджелудочной железы, наследственность, гиподинамия, неправильное питание обусловливают различные метаболические изменения. Однако одну из ведущих ролей в развитии СД играет оксидативный стресс. Антиоксидантная система организма не способна противостоять этому патологическому процессу.
Вследствие гипергликемии снижается эндоневральный кровоток, нарушается капиллярная проницаемость, увеличивается эндоневральная васкулярная сопротивляемость, уменьшается эндоневральное кислородное напряжение. Это приводит к гипоксии, ухудшению кровоснабжения нервных волокон, нарушению их функции и развитию диабетической нейропатии.
Метаболические изменения, оксидативный стресс, снижение антиоксидантной защиты, микро- и макроангиопатии, нейропатия вызывают осложнения, которые на доклинической стадии практически не диагностируются, а на клинической – лечатся, но с определенными трудностями.
Известно, что одной из первых на происходящие в организме процессы реагирует кожа. Изменение ее состояния может быть одним из признаков развития СД.
Эпидермис состоит из нескольких слоев эпителиальных клеток, которые непрерывно делятся, благодаря чему кожа быстро обновляется. При этом ороговевшие клетки постоянно отшелушиваются. При изменениях в эпидермисе деление эпителиальных клеток и, следовательно, обновление кожи замедляется. На некоторых участках кожа истончается. В результате ее защитные функции снижаются и повышается риск травматизации. На коже кистей и стоп в области максимального трения и давления процесс отшелушивания замедляется, роговой слой утолщается. Снижение скорости клеточного обмена приводит к дефициту натурального увлажняющего фактора. Последний состоит из свободных аминокислот, мочевины и других компонентов, создающих гидролипидную мантию. Кроме того, в норме кожа на 70% состоит из воды. Изменения, ассоциированные с СД, обусловливают ее обезвоживание. При длительно протекающем патологическом процессе появляются шелушение, ощущение стянутости, сухость кожи (ксероз), зуд.
Дерма содержит тонкие пучки эластической ткани, коллагена, мышечных волокон, нервные окончания, сосуды. При СД обновление структур дермы нарушается, кожа теряет эластичность. Снижаются ее тургор, увлажнение и тонус. Вследствие нейропатии и ишемии нарушается функция структур жировой клетчатки – потовых и сальных желез. Меняется кислотность эпидермиса, снижаются барьерные свойства и создаются предпосылки для развития инфекций. Нарушается процесс терморегуляции. Усиливается выпадение волос.
Изменения со стороны кожи, в частности ксероз, у больных СД являются одним из факторов развития синдрома диабетической стопы [3, 4]. Для него характерна определенная стадийность: микротрещины, язвы на стопах, гангрена, остеомиелит. При последних состояниях может потребоваться госпитализация и ампутация конечности [3-8]. Как было отмечено ранее, лечить клиническую стадию и осложнения синдрома диабетической стопы сложно.
Терапевтические и профилактические мероприятия при ксерозе кожи позволяют избежать или отсрочить развитие синдрома диабетической стопы. На начальной стадии ксероза широко применяются наружные средства в виде кремов, бальзамов, увлажняющих препаратов. Результаты сравнительных исследований их эффективности у больных СД оказались противоречивыми. Однако большинство исследователей отдали предпочтение кремам с мочевиной (карбамидом). Мочевина способствует увлажнению кожи, удалению ороговевших частиц.
Более высокий комплаенс отмечен при применении средств серии Бальзамед и Бальзамед интенсив вследствие достаточно быстрого противовоспалительного, увлажняющего и регенерирующего действия [9, 10].
В состав данных средств входят 10%-ная мочевина, витамины А, Е, F, масла авокадо и жожоба, которые улучшают трофику кожи, нормализуют процесс заживления, положительно влияют на микроциркуляцию.
Опыт применения средств Бальзамед и Бальзамед интенсив
Нами оценена эффективность Бальзамеда и Бальзамеда интенсив при лечения ксероза кожи у больного СД.
Пациент 68 лет обратился к врачу общей практики с жалобами на жажду, общую слабость, быструю утомляемость, онемение и зуд в области стоп и голеней после ночного сна и в течение дня, ощущение неуверенности при ходьбе.
Из анамнеза: сахарный диабет 2 типа установлен в 63 года после обращения по поводу учащенного мочеиспускания. Назначены метформин 850 мг/сут и препарат для снижения уровня холестерина. Кроме того, рекомендованы специальная диета, физическая нагрузка, регулярный контроль глюкозы в крови, периодическое посещение врача. Пациент регулярно принимал только метформин, диету не соблюдал, самоконтроль глюкозы в крови не проводил, врача не посещал. Артериальная гипертензия – десять лет, регулярно принимал гипотензивные препараты. Артериальное давление в пределах 140-150/90-95 мм рт. ст., измеряется по требованию – один-два раза в месяц при болях в голове и головокружениях. Максимальные цифры артериального давления – 180/100 мм рт. ст. Больной курит (по пачке сигарет в день), употребляет алкоголь (по несколько раз в месяц). Имеет отягощенный семейный анамнез в отношении артериальной гипертензии по линии отца и СД 2 типа по материнской линии. Аллергологический анамнез не отягощен.
Физикальный осмотр: состояние удовлетворительное. Телосложение гиперстеническое. Ожирение третьей степени (индекс массы тела > 42 кг/м²). Частота дыхательных движений – 18 в минуту. Над всей поверхностью легких ясный легочный звук. Дыхание везикулярное, хрипы отсутствуют. Частота сердечных сокращений – 76 в минуту, пульс ритмичный. Тоны сердца ритмичные. Артериальное давление в положении сидя – 145/95 мм рт. ст. Пульсация на периферических артериях стоп сохранена. Живот мягкий, безболезненный при пальпации. Симптом Пастернацкого отрицательный с обеих сторон. Периферические лимфатические узлы не увеличены. Периферических отеков нет.
Осмотр и оценка состояния кожных покровов и внешнего вида нижних конечностей: кожа нижних конечностей бледная, сухая, шершавая на ощупь, покраснение отсутствует. Эластичность снижена. Патологический кожный процесс симметричный, локализуется на подошвах в области пяток и больших пальцев, представлен гиперкератозом, многочисленными мелкими чешуйками, подчеркнутым кожным рисунком. Мозолей, натоптышей, трещин и язвенных дефектов не обнаружено. Суставы стоп не деформированы. Волосы на голенях отсутствуют. Ногтевые пластины не изменены.
Неврологическое обследование: пациент ориентирован в месте и времени, в отношении текущих и отдаленных событий память не нарушена, внимание значительно снижено. Эмоционально лабилен, неопрятен. Выраженные рефлексы орального автоматизма. Сила в конечностях удовлетворительная. Парезы не наблюдаются. Мышечный тонус несколько повышен в конечностях по пластическому типу. Мышечная атрофия не выявлена. Сухожильные рефлексы умеренной живости в руках (S = D), коленные – торпидные, ахилловы – отсутствуют. Неустойчивость в позе Ромберга. Интенционное дрожание и атаксия при выполнении координаторных проб. Вибрационная чувствительность снижена на больших пальцах обеих ног – 4-5 усл. ед., на обеих лодыжках – 5 усл. ед. Мышечная и суставная (проприоцептивная) чувствительность сохранна. Болевая и тактильная чувствительность снижена: гипестезия в дистальных отделах нижних конечностей по типу носков. Температурная чувствительность сохранна.
Необходимо отметить, что исследование вибрационной чувствительности проводили с помощью градуированного камертона по Рюдель – Сейфферу, частота колебаний – 128 Гц. Рукоятку вибрирующего инструмента поочередно прикладывали к большим пальцам и лодыжкам ног. Для получения достоверных результатов замеры проводили не менее трех раз. Когда пациент переставал ощущать колебания камертона, отмечали показания шкалы. В норме вибрационная чувствительность должна быть более 6 усл. ед.
Проприоцептивная чувствительность определялась в положении лежа с закрытыми глазами. Пациент определял направление сгибания пальцев ног – вверх или вниз.
Поверхностная чувствительность также исследовалась в положении лежа с закрытыми глазами. Чувствительность сравнивалась на симметричных участках в направлении от дистальных отделов к проксимальным. Для оценки болевой чувствительности использовали одноразовую зубочистку, для тактильной – кусочек ваты, для температурной – пробирки с теплой и холодной водой.
Клинический анализ крови: гемоглобин в норме – 120 г/л.
Биохимический анализ крови: глюкоза – 10,2 ммоль/л, гликозилированный гемоглобин – 10%, холестерин – 7,8 ммоль/л, холестерин липопротеинов низкой плотности – 4,5 ммоль/л, липопротеинов высокой плотности – 0,5 ммоль/л, триглицериды – 2,3 ммоль/л.
Общий анализ мочи: уровень глюкозы в пределах нормы, белок – отрицательно.
Электрокардиограмма: ритм синусовый, правильный, гипертрофия левого желудочка.
На основании характера жалоб больного, данных анамнеза, оценки состояния кожных покровов стоп, результатов неврологического обследования и лабораторных исследований поставлен диагноз: инсулиннезависимый сахарный диабет средней степени тяжести c множественными осложнениями (E11.7), диабетическая сенсорная полинейропатия (G63.2), дерматит сухой кожи (L85.8), артериальная гипертензия второй степени второй стадии.
Для лечения ксероза был назначен Бальзамед интенсив. Режим применения: несколько раз в день и на ночь в течение месяца или до клинического улучшения. Кожа предварительно должна быть очищена и обработана пемзой.
Исходя из данных статистики и собственного опыта, у пациентов с СД отмечается низкий комплаенс лечению. Для повышения такового обсуждался возможный риск развития осложнений при отказе больного от лечения, было обосновано назначение средства Бальзамед интенсив. Для профилактики сухости кожи пациента обучили правильному уходу за кожей стоп (гигиене стоп), проинформировали о внешних факторах, способных усилить ксероз кожи: сухость воздуха, особенно в помещении в зимнее время, высокая температура и ультрафиолетовое излучение, горячие ванны, использование щелочных моющих средств, ношение тесной обуви, синтетического белья.
Для оценки эффективности лечения раз в десять дней проводился осмотр кожи стоп.
Кроме того, пациент вел дневник наблюдения.
Положительный эффект лечения отмечался уже через десять дней. Максимальный результат достигнут через 30 дней. Внешне кожа стоп выглядела мягкой, гладкой, увлажненной и эластичной, исчезли чешуйки, сгладился кожный рисунок. В дневнике самоконтроля пациент отметил удобство применения бальзама, приятные ощущения после его нанесения и эффективность.
По окончании лечения для профилактики сухости кожи был рекомендован Бальзамед. В отличие от Бальзамеда интенсив данное средство обладает более легкой текстурой.
Полученные нами результаты согласуются с результатами ряда исследований. В частности, сравнительное исследование эффективности Бальзамеда интенсив и препарата, содержащего мочевину, проводили О.В. Удовиченко и Е.В. Бублик [11]. В исследовании участвовали 45 пациентов с СД 1 и 2 типов, у которых была выявлена сухость кожи стоп. Средний возраст больных – 60 ± 12 лет, длительность заболевания – 13 ± 7 лет. Пациенты были разделены на две группы: первая получала Бальзамед интенсив, вторая – препарат сравнения. Средства наносили два раза в день в течение одного месяца.
Состояние кожи оценивалось при осмотре пяточных областей, выраженность ксероза кожи определялась по шкале Exelbert. Ноль баллов по указанной шкале означает нормальное состояние кожи, один балл – наличие нерезко выраженных чешуек, два балла – множества чешуек, три – небольшого количества многоугольников, четыре – умеренного количества многоугольников, пять – выраженной сети многоугольников, шесть – поверхностных трещин, семь – трещин умеренной глубины, восемь баллов – глубоких трещин (кровоточащие и т.п.). На фоне применения Бальзамеда интенсив проявления ксероза в среднем снизились на 44%, при использовании препарата сравнения – только на 22%.
В исследование Л.С. Кругловой и соавт. было включено 60 пациентов с различными хроническими дерматозами, локализующимися на стопах. Возраст больных варьировался от 12 до 74 лет, в среднем – 42,6 ± 5,7 года. Всем участникам исследования было назначено комплексное лечение в соответствии с медицинскими стандартами. В качестве базовой терапии рекомендован Бальзамед интенсив два раза в день на протяжении одного – полутора месяцев. Для оценки состояния кожи использовали дерматологический индекс шкалы симптомов. С его помощью по трехбалльной системе определяют выраженность таких симптомов, как ксероз, гиперкератоз, десквамация, трещины, эритема, болезненность, зуд.
После наступления клинической ремиссии всем пациентам был рекомендован Бальзамед. Схема применения: четыре раза в день в течение шести месяцев.
По результатам исследования был сделан следующий вывод: средства Бальзамед интенсив и Бальзамед характеризуются высокой терапевтической и профилактической эффективностью. Они восстанавливают водно-липидный барьер и функции кожи [10]. Согласно результатам исследований, а также нашего наблюдения, на фоне применения Бальзамеда интенсив и Бальзамеда развития аллергических и других побочных реакций не выявлено.
Таким образом, средства серии Бальзамед могут быть рекомендованы больным СД для лечения дерматита сухой кожи и регулярного ухода за кожей стоп.
Заключение
У пациентов с СД большое внимание следует уделять профилактике таких осложнений, как диабетическая нейропатия, синдром диабетической стопы. Для таких больных разработана методика ухода за кожей ног. При первых симптомах сухости кожи рекомендовано наносить средства с мочевиной. К таким средствам, в частности, относятся Бальзамед и Бальзамед интенсив.
Возможность записаться к врачу как мужского так и женского пола на выбор
Уникальная авторская 100% БЕЗБОЛЕЗНЕННАЯ методика забора мазков у мужчин
300 метров от метро Кропоткинская
БЕЗ ВЫХОДНЫХ с 09:00 до 20:00
Результаты анализов за 20 минут (мазок и кровь на ЗППП) стоимость 500 рублей на 1 инфекцию
Врачи высшей категории, кмн с опытом работы от 15 лет – консультация 900 рублей
Анонимность анализов и лечения
Записаться на прием
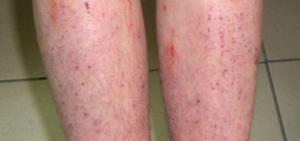
Дерматит – обширная группа заболеваний, связанных с воспалением кожи.
Он может возникнуть на любых участках тела, в том числе на ногах.
Поговорим о том, какие виды дерматитов могут поражать кожу нижних конечностей.
Обсудим методы лечения этой патологии в разных клинических ситуациях.
Простой контактный дерматит на ногах
Дерматит на коже ног может возникать вследствие воздействия химических раздражителей.
Контактный дерматит бывает простым или аллергическим.
При простом кожа воспаляется вследствие воздействия вещества, способного вызывать признаки дерматита на ногах у любого человека.
А при аллергическом – только у тех, кто имеет повышенную чувствительность к определенным химическим соединениям.
Причиной простого дерматита на ногах может быть попадание на коже извести, кислот, керосина, фенола и множества других веществ.
Это заболевание острое, а не хроническое.
Оно возникает при каждом контакте с раздражающим веществом, но человек обычно старается избегать подобных контактов.
Как выглядит дерматит на ногах?
На коже появляются красные пятна с четкими границами.
Возможно появление бляшек с мелкими множественными пузырьками.
Нередко формируются эрозии, из которых сочится сукровица или кровь.
Она подсыхает с формированием корочек.
Простой контактный дерматит проходит через несколько недель.
За этот период морфологические элементы появляются в такой последовательности:
- эритема (красные пятна);
- пузыри или мелкие везикулы;
- эрозии, иногда кровоточащие;
- корки;
- шелушение.
Некоторые люди контактируют с раздражающими химическими веществами постоянно.
Причины тому могут быть разными.
Человек может не знать о свойствах того или иного химического соединения, использовать его с лечебной целью или применять на работе без специальных средств защиты.
В этом случае простой контактный дерматит становится хроническим.
Он характеризуется воспалительным уплотнением и отеком кожи.
Появляется шелушение, трещины и корки.
Со временем развивается лихенизация – кожа утолщается, усиливается кожный рельеф.
Аллергический дерматит на ногах
Аллергический контактный дерматит отличается тем, что воспаление кожи становится реакцией на химическое соединение.
У большинства людей оно может не вызывать никаких симптомов.
То есть причиной является индивидуальная реакция гиперчувствительности.
Воспаление кожи возникает только в месте контакта с аллергеном.
Оно может развиться везде: на пальцах, между пальцами ног, на сгибе ноги и т.д.
Дерматит имеет четко ограниченные очаги, но они обычно немного выходят за пределы зоны контакта с аллергеном.
Развивается этот вид заболевания у взрослых людей.
У маленьких детей патология встречается очень редко.
При внешнем осмотре ключевым отличием аллергического контактного дерматита от простого является наличие папул.
В остальном проявления очень похожи.
Кроме того, он чаще протекает в хронической форме.
Потому что если раздражающие кожу химические вещества в большинстве случаев человеку известны, и он стремится оградить себя от них, то аллергены выявить удается не всегда.
К тому же, аллергический контактный дерматит – это реакция гиперчувствительности замедленного типа.
Она развивается только через 2-3 недели после контакта с аллергеном.
Соответственно, человек не в состоянии вспомнить, какие вещества контактировали с кожей ног за это время.
Выявить аллерген часто удается только при помощи кожных проб в условиях медицинского учреждения.
При остром аллергическом контактном дерматите контакт с аллергеном приводит к появлению красных пятен.
Затем на их месте образуются папулы (красные пупырышки) и везикулы (водянистые маленькие пузырьки).
Разрешение морфологических элементов сопровождается образованием корочек.
Затем они отходят.
На месте корочек остается шелушащаяся кожа.
При хроническом аллергическом дерматите на ноге появляются папулы, затем шелушение.
Со временем развивается лихенизация (утолщение и огрубение кожи) и экскориации (повреждения кожи в результате расчесов).
Атопический дерматит на ногах
Атопический дерматит – это воспаление кожи наследственного происхождения, вызванное аллергической реакцией.
От контактного аллергического дерматита он отличается отсутствием четкой локализации.
Сам термин «атопия» с греческого переводится как «без места».
Для патологии характерна сезонность.
Обычно заболевание обостряется зимой, а его симптомы затухают летом.
Возникает атопический дерматит где угодно: и на ногах, и на руках, и подошвах, голенях, лице и т.д.
Обычно заболевание манифестирует в детском возрасте.
В 60% случаев первое обострение возникает в ребенка до 1 года.
Ещё в 30% случаев – от 1 до 5 лет.
Остальные 10% людей получают первое обострение до 20 лет.
У взрослых атопический дерматит впервые не возникает.
Это хроническое врожденное заболевание – если его не было в детстве, то и в зрелом возрасте уже не будет.
Основные жалобы пациентов:
- сухость кожи;
- нестерпимый зуд;
- расчесывание кожи;
- её утолщение.
Часто наблюдаются сопутствующие аллергические заболевания – поллиноз, бронхиальная астма и т.д.
Провоцирующие факторы, вызывающие обострение:
- беременность;
- эмоциональные нагрузки;
- менструация;
- инфекционные заболевания;
- шерстяная одежда.
В острой стадии атопического дерматита на ногах и других участках тела появляются красные пятна, бляшки и папулы.
Иногда они сопровождаются шелушением.
Кожа выглядит отечной.
Со временем появляются эрозии и корки.
При присоединении вторичной инфекции возможны пустулы (небольшие гнойнички).
В хронической стадии атопического дерматита на ногах утолщается кожа.
Усиливается кожный рисунок.
На месте волосяных фолликулов появляется большое количество маленьких папул.
Возможно появление трещин на коже – особенно на ступнях ног.
Один из характерных признаков атопического дерматита – это белый дермографизм.
Если провести по коже ногтем, появится белая, а не красная полоса, что связано со спазмом мелких сосудов.
Сильнее всего выражены симптомы атопического дерматита на ногах у детей.
По мере взросления обострения становятся слабее, а ремиссии – дольше.
Обычно болезнь длится не больше 20 лет.
В редких случаях атопический дерматит начинается в зрелом возрасте.
Он характеризуется тяжелым клиническим течением.
Холодовой дерматит на ногах
Холодовой дерматит – это присутствие в крови иммуноглобулинов, растворяющихся при температуре тела.
Но в условиях низкой температуры они выпадают в осадок и провоцируют воспалительную реакцию.
Такие иммуноглобулины называют криоглобулинами.
Есть несколько их типов.
Криоглобулины могут быть:
- моноклональными (могут вызывать гангрену кончиков пальцев);
- поликлональные (провоцируют геморрагическую сыпь);
- смешанные.
Обычно при моноклональной криоглобулинемии дерматита нет.
Кожной воспалительной реакцией сопровождается поликлональная криоглобулинемия.
На переохлажденных участках кожи появляются мелкие участки кровоизлияний.
Основная локализация – голени, бедра, живот.
Поражаются также почки и нервная система.
Поставьте оценку статье:
Венозный дерматит на ногах
Варикозный дерматит на голенях ног возникает в результате трофических нарушений.
Он развивается на фоне хронической некомпенсированной лимфовенозной недостаточности.
Женщины страдают этой патологией в 3 раза чаще мужчин.
Патология обычно возникает после 40 лет.
Часто возникает венозный дерматит на ногах при беременности.
Это связано с увеличением объема циркулирующей крови и понижения тонуса вен вследствие гормональных изменений.
Гормон беременности прогестерон увеличивает проницаемость и растяжимость венозной стенки.
Что ведет к варикозу и ухудшению кровоснабжения кожи нижних конечностей.
Варикозный экзематозный дерматит на ногах не развивается мгновенно.
Если причиной не стал тромбоз или травмы, и патология возникла на фоне варикоза, то этот процесс длится годами.
Его появлению способствует венозный застой.
Вначале появляются признаки уплотнения кожи, выпадают волосы, наблюдаются отеки.
Лишь через некоторое время возникает застойный дерматит.
При осмотре врач обнаруживает расширенные вены.
Кожа атрофичная, сухая, тонкая, гиперпигментированная.
Варикозная экзема может распространяться на другие участки тела, так как происходит сенсибилизация организма.
На коже могут появляться бляшки белого цвета.
На их фоне развиваются варикозные язвы – они очень болезненны.
Подкожная клетчатка при сосудистом дерматите на ногах уплотнена.
На этом фоне возможны бородавчатые разрастания эпидермиса.
Сухой дерматит на ногах
У пожилых людей часто развивается сухой дерматит.
В группе риска – мужчины после 65 лет.
Патология чаще всего возникает в зимнее время года, тогда как летом наблюдается ремиссия.
Основная локализация такого вида дерматита – это голени ног.
При осмотре врач обнаруживает сухую кожу.
Возможно шелушение.
Заболевание имеет хроническое длительное течение.
Воспалительный процесс может продолжаться от нескольких недель до нескольких месяцев.
Очень часто болезнь развивается на фоне постоянного обезжиривания кожи – регулярного мытья с мылом.
Сухой теплый воздух тоже способствует сухому дерматиту.
Для профилактики возникновения заболевания пожилым людям следует избегать частого использования мыла.
Следует купаться чаще в душе, а не ванне.
А также поддерживать влажность воздуха в помещении, где они проводят большую часть времени, на уровне не менее 50%.
Себорейный дерматит на ногах
Себорейный дерматит возникает в тех местах, где есть волосы.
На ногах их достаточно много, так что нижние конечности – в зоне риска.
Патология может возникнуть у людей любого возраста, в том числе у ребенка.
Чаще болеют мужчины.
Себорейный дерматит не передается генетически, но к нему есть наследственная предрасположенность.
Это заболевание хроническое с волнообразным клиническим течением.
Периоды обострения и ремиссии сменяют друг друга.
Обычно летом наступает улучшение, а осенью – обострение.
Людям, которые страдают себорейным дерматитом, лучше ходить в теплое время года в шортах, а не в брюках.
Потому что ультрафиолетовые лучи уменьшают проявления заболевания и препятствуют возникновению обострения.
Обычно элементы сыпи при себорейном дерматите выглядят как сальные или сухие пятна с шелушением.
Это также могут быть крупные папулы размером 1-2 см, имеющие четкие границы.
Возможно мокнутие и появление трещин.
Инфекционный дерматит на ногах
Иногда воспаление кожи вызвано инфекциями.
Возбудителями могут быть грибки, бактерии, вирусы.
Частыми возбудителями кожных инфекций являются стафилококки и стрептококки.
Инфекционный дерматит может сопровождаться нагноением.
При осмотре врач обнаруживает:
- гнойные корки;
- сплошное расположение морфологических элементов кожи без прослоек здоровой кожи;
- увеличение очагов по периферии;
- наличие единичных папул или пустул вокруг основного очага инфекции.
Существует большое количество разнообразных инфекций, способных поражать кожу.
В каждом случае симптомы будут разными.
Как лечить дерматит на ногах
Лечение дерматита на ногах может быть разным, в зависимости от типа заболевания.
Острый простой контактный дерматит (следствие химического ожога) обычно проходит сам по себе.
Лечение не требуется – проявления заболевания исчезают без каких-либо остаточных явлений.
Но при тяжелом клиническом течении может понадобиться врачебная помощь.
Она состоит в обработке пораженной кожи антисептическими растворами.
Это требуется для профилактики присоединения бактериального воспаления.
Если имеются большие пузыри, их прокалывают, но покрышку не удаляют.
Для уменьшения симптомов – боли, зуда, жжения, отека – назначаются слабые местные глюкокортикоиды.
При тяжелом воспалении назначаются кортикостероиды внутрь.
При аллергическом дерматите в острой форме лечение аналогичное.
Важно выявить аллерген и исключить контакты кожи ног с ним.
В случае подострого или хронического аллергического дерматита назначаются мази с сильнодействующими глюкокортикоидами.
Могут применяться кортикостероиды внутрь.
При атопическом дерматите главная задача лечения – избежать дальнейшего расчесывания кожи.
Снять зуд помогают примочки с камфорой или ментолом.
Эти средства оказывают отвлекающее действие.
В острой стадии используются мази для лечения атопического дерматита с кортикостероидами.
Для профилактики присоединения вторичной бактериальной инфекции – локальные препараты с антибиотиками.
При сильном зуде – антигистаминные средства внутрь.
При присоединении вторичной бактериальной инфекции назначают антибиотики в таблетках.
Внутрь возможно применение кишечных сорбентов для выведения токсических продуктов метаболизма.
В лечении холодового дерматита применяется плазмаферез для очищения крови от циркулирующих иммуноглобулинов.
При поражении почек назначается циклофосфамид.
При воспалении кожи и суставов показаны нестероидные противовоспалительные препараты.
Лечение венозного дерматита на ногах осуществляется с помощью гормональных препаратов.
Местно вводится триамцинолон.
Важно не допускать травмирования пораженных участков.
Обязательно требуется лечение основного заболевания – варикозного расширения вен.
Для этого могут применяться склеротерапия или хирургические операции.
До радикального лечения человек носит тугие повязки для лечения сосудов или компрессионный трикотаж, принимает венотонизирующие средства (диосмин).
В лечении сухого дерматита применяются эффективные мази, содержащие растительные масла.
В спальне следует установить увлажнитель воздуха.
Можно принимать теплые ванны с добавлением масел.
Неплохие результаты дает крем Фореталь.
При выраженном воспалительном процессе применяются кортикостероиды средней силы воздействия.
Их применяют 2 раза сутки.
Отменяют гормоны после исчезновения трещин на коже.
В лечении себорейного дерматита на ногах применяются медикаментозные и немедикаментозные методы, в зависимости от тяжести патологии.
Больному рекомендуют чаще бывать на солнце.
Может проводиться облучение ультрафиолетовой лампой.
При присоединении грибкового процесса применяются кремы с кетоконазолом.
Могут быть назначены мази с кортикостероидами (гидрокортизон) 2 раза в день.
Для поддерживающей терапии применяется 2% салициловая кислота.
Используется негормональный крем Нафтадерм.
Гидрокортизон тоже может быть назначен для поддерживающего лечения.
Но в этом случае требуются регулярные врачебные осмотры, чтобы вовремя выявить признаки начинающейся атрофии кожи.
В случае инфекционного дерматита требуется идентификация возбудителя
Затем проводится лечение антибиотиками, антимиотиками или противовирусными препаратами.
Очаг поражения обрабатывается антисептическими растворами.
При нагноении показаны антибиотики широкого спектра действия (эритромицин, цефтриаксон и т.д.).
Народное лечение дерматита на ногах
Некоторые пациенты пытаются лечить дома народными средствами.
Такой подход обречен на провал.
В народной медицине все дерматиты лечатся одними и теми же средствами – без какой-либо диагностики.
К тому же, все применяемые рецепты неэффективны.
В лучшем случае человеку повезет, и дерматит пройдет сам по себе.
В худшем – возникнут осложнения в результате аллергии на народные средства или распространения инфекционного процесса.
Многие дерматиты опасны для здоровья и жизни человека.
Поэтому лечиться следует только у врача.
Какие анализы сдать
Не всегда врач может клинически определить происхождение дерматита.
Ведь многие воспалительные процессы имеют схожие внешние проявления.
Поэтому очень часто при дерматите требуется сдать анализы.
Основные лабораторные исследования, которые применяются:
- Кожные аппликационные пробы с аллергенами – для подтверждения контактного аллергического дерматита.
- Аллергические анализы крови на иммуноглобулины Е.
- Соскоб на грибок.
- Посев на инфекции.
- Дерматоскопия.
- Биопсия кожи.
- Допплерометрия кровеносных сосудов при подозрении на варикоз.
К какому врачу обратиться

При появлении признаков дерматита стоит обратиться к врачу-дерматологу или дерматовенерологу.
Этот специалист занимается кожными заболеваниями.
Хорошие врачи-дерматологи работают в нашей клинике.
Вы можете обратиться к одному из них.
Врач выяснит причину дерматита, его происхождение, и проведет целенаправленную терапию.
Она будет направлена не только на устранение симптомов патологии.
Но также на устранение основных патогенетических и этиологических факторов, приведших к воспалению.
Это требуется для того, чтобы в будущем дерматит не вернулся после окончания лечения.
При появлении дерматита на ногах обращайтесь к автору этой статьи – дерматологу в Москве с 15 летним опытом работы.
