Что можно есть после операции на поджелудочной железе при сахарном диабете
Хронический панкреатит — воспалительное явление, развитие которого происходит в поджелудочной железе, ведущее к необратимым трансформациям в клетках и тканях. В случае тяжелого течения заболевания происходит замещение значительной части ткани поджелудочной железы. При этом железистая ткань перерождается в соединительную и жировую. В органе нарушается внутренняя и наружная секреция. На уровне внешне секреторного дефицита происходит развитие ферментативной недостаточности, а на уровне внутри секреторного – нарушение толерантности к глюкозе и как следствие – сахарный диабет. Такой тип называют панкреатогенным, то есть сформировавшимся на фоне воспаления поджелудочной железы. Именно хронический панкреатит сахарный диабет (СД) и вызывает, другими словами. СД, несомненно, может протекать как самостоятельное заболевание, так что у пациентов с 1 или 2 типом диабета может развиться классический панкреатит. В таком случае панкреатит считается фоновым заболеванием.
Панкреатит и сахарный диабет: механизм развития
Содержание статьи
Ученые еще не пришли к единогласному мнению о тонкостях патогенеза. Но не является новостью, что к диабету приводит постепенная деструкция и склерозирование инсулярного аппарата в ответ на воспалительные явления в рядом лежащих клетках, вырабатывающих пищеварительные ферменты.
Поджелудочная железа обладает свойством смешанной секреции. Первая ее функция — производство ферментов и выброс их пищеварительный тракт для переваривания пищи, вторая функция — выработка инсулина — гормона, регулирующего уровень глюкозы путем ее утилизации. Длительное течение панкреатита может грозить тем, что помимо зоны поджелудочной железы, отвечающей за пищеварение (ферментативный аппарат) будет поражена и инсулярная зона, которая находится в виде островков Лангерганса.
Другие эндокринные заболевания часто выступают триггерами. Клинически вторичный сахарный диабет напоминает СД 1 типа, но отличается отсутствием поражения тканей железы аутоантителами.
- При болезни Иценко — Кушинга стимулируется выброс гормонов коры надпочечников. А избыток кортизола снижает захват глюкозы тканями, что повышает ее уровень в крови.
- Феохромацитома — опухоль с гормональной активностью опухоль способно хаотично выбрасывать в кровь высокие дозы катехоламинов, которые, как было сказано выше, повышают сахар крови. При акромегалии высокий уровень гормона роста обладает инсулиноподобным действием. Это сопровождается тем, что ослабляется выработка инсулина поджелудочной железой и бетта — клетки постепенно атрофируются.
- Глюкагонома производит контринсулярный гормон глюкагон. При повышенной его секреции возникает дисбаланс эндокринной системы, отвечающей за углеводный обмен и снова возникает диабет.
- Гемохроматоз способствует повышенной акумуляции железа в поджелудочной железе, а это ведет к ее повреждению, в том числе и к повреждению бетта-клеток.
- Болезнь Вильсона-Коновалова сопровождается избыточным накоплением меди в печени, а это нарушает депонирование в ней глюкозы и как следствие ведет к диабету.
Синдром Кона связан с нарушением обмена калия. Гепатоциты печени не могут обойтись без помощи калиевого насоса, утилизируя глюкозу. И в этом случае также возникает симптоматическая гипергликемия.
Кроме эндокринных заболеваний, тем или иным путем повышающих глюкозу, возможно поражения поджелудочной железы. Сюда относятся постпанкреатоэктомические осложнения, рак поджелудочной железы, соматостатинома. Поджелудочная железа, кроме того, может быть мишенью при воздействии опасных ядов на организм (пестициды, глюкокортикостероиды) Развитие гипергликемии и диабета при этом происходит по сходному пути.
Панкреатогенный диабет: причины и симптомы
Ведущее звено патогенеза панкреатогенного СД- прогрессирующий склероз и деструкция инсулярного аппарата (не каждая бетта — клетка, а определенный их процент) Некоторые ученые не исключают аутоимунные причины развития заболевания.
Развивается панкреатогенный диабет, который отличается от диабета 1 или 2 типа:
- При инсулинотерапии чаще гипогликемические эпизоды.
- Дефицит инсулина обуславливает более частые случаи кетоацидоза.
- Панкреатогеный диабет легче поддается коррекции низкоуглеводной диетой.
- Более эффективно поддается лечению таблетированными средствами против диабета.
Классический сахарный диабет 2 типа развивается на фоне полной или частичной инсулярной недостаточности. Инсулярная недостаточность развивается вследствие инсулинорезистентности, которая, в свою очередь предстает как явление, ставшее следствием гиперкалорийного питания с преобладанием низкомолекулярных углеводов. В отличие от СД 2 типа панкреатогенный диабет развивается в результате прямого повреждения бета клеток ферментами.
Панкреатит при сахарном диабете (второе заболевание развилось самостоятельное, а первое является фоном) выглядит иначе: воспаление поджелудочной носит хронический характер, нет обострений, преобладает вялотекущий тип течения.
Самый высокая группа риска — люди, страдающие алкоголизмом. Более чем у 50% больных начинают развиваться панкреатиты алкогольного генеза. К группам риска относятся страдающие гастродуоденальными язвами, люди с тенденцией к белковой недостаточности.
Заболевание сопровождается тремя основными явлениями: диабет, болевой синдром и нарушенная функция пищеварительного тракта. Клинически и патогенетически болезнь можно описать так:
- Сперва происходит чередование процессов обострения и ремиссии заболевания. При этом возникает болевой синдром с болью разной интенсивности или локализации. Период длится 10 лет.
- На первый план выходят диспептические явления: диарея, изжога, снижение аппетита и метеоризм. Вскоре присоединяются и гипогликемические эпизоды (нарушен углеводный обмен). Гипогликемия происходит из-за всплесков уровня инсулина в крови вследствие стимуляции бетта-клеток агрессивными ферментами поджелудочной.
- В ходе диффузного поражения поджелудочной железы клетки и ткани продолжают разрушаться, вскоре формируется нарушенная толерантность к глюкозе. Тощаковый сахар при этом в пределах нормы, но после еды или глюкозотолерантного теста выше нормы.
- Когда гипергликемия возрастает, и декомпенсация углеводного обмена достигает пика, развивается сахарный диабет. Диабет дебютирует у 30 больных с длительно текущим хроническим панкреатитом, а это в 2 раза чаще, чем диабет, вызванный другими причинами.
Растительная диета при панкреатите и сахарном диабете
Несмотря на большое разнообразие противодиабетических средств и медикаментов для лечения панкреатита, диетотерапия является основой при лечении сахарного диабета, особенно сочетающегося с панкреатитом. К каждому из заболеваний показано уникальное питание, поэтому диета при панкреатите и сахарном диабете отличается особой строгостью. Категорически запрещено употреблять жареную, острую, жирную еду, алкоголь. Не рекомендованы следующие продукты: мясные бульоны, яблоки, капуста. Пища белкового происхождения не должна превышать 200 грамм в сутки.
Сырые овощи и фрукты в принципе являются основой диеты любого человека, так как геном человека разумного на протяжении многих миллионов лет эволюции был приспособлен к пище растительного происхождения. Белок животного происхождения будет стимулировать выработку агрессивных пищеварительных ферментов больного, что неадекватно отразится на и так уже поврежденной этими ферментами железе и течении заболевания. Поэтому диабетикам и больным панкреатитом рекомендована растительная пища, в случае, если:
- Нет обострения панкреатита.
- Это не первые 2 года панкреатита.
- Плоды мягкой консистенции.
- Кожура удалена (грубая клетчатка вызывает метеоризм).
- Овощи и фрукты употребляются малыми порциями.
Сахарный диабет развивается отнюдь не у всех больных с панкреатитом. Поражение поджелудочной железы приводит к диабету в 30% случаев. Панкреатит и диабет «идут в ногу», потому что поражается один и тот же орган — поджелудочная железа.
Независимо от того, самостоятельно ли протекают эти заболевания или взаимообусловлены, терапия требует внимательного подхода. Здесь назначаются препараты ферментов для лечения пищеварительной дисфункции железы и противодиабетические препараты для лечения основного заболевания (инсулин, таблетированные средства).
Source: pankreotit-med.com
Поджелудочная железа – ранимая и достаточно непредсказуема. Даже медики не могут точно утверждать, как поведет себя орган в той или другой ситуации, особенно при осуществлении на ней операции или после нее, вследствие повреждения либо панкреатита.
После оперативного лечения человеку требуется длительный реабилитационный срок с тщательным соблюдением всех предписаний доктора, в том числе и в питании.
Что можно есть после удаления поджелудочной железы будет рассказано в этой статье.
Когда и при каких показаниях нужна операция и ее сложности
Поджелудочная железа (ПЖ) из-за своей деликатной природы создает немало тревог гастроэнтерологам и хирургам, поэтому оперативное лечение осуществляется только опытными специалистами и исключительно только в тех случаях, когда в этом действительно возникает острая необходимость.
Поводом для хирургического вторжения ПЖ считается:
- Хронический панкреатит с частыми рецидивами.
- Деструктивный панкреатит с острыми проявлениями.
- Панкреатит с признаками панкреонекроза.
- Повреждение ПЖ.
- Злокачественные опухоли.
- Наличие камней, которые перекрывают каналы железы.
- Свищи.
- Ложная киста.
Проведение операции – сложный процесс из-за особой структуры и физиологии органа. Поджелудочная железа и 12-ти перстная кишка обладают совместным кровообращением. Помимо того железа размещена в опасной близости с такими весьма важнейшими органами: брюшная аорта, верхние брыжеечные артерия и вена, совместная желчная протока, почки, верхняя и нижняя пустотелые вены.
Осуществление оперативного врачевания ПЖ при наличии острого либо затяжного панкреатита осложняется еще и характерными обязанностями органа, таким как производство ферментов, которые из-за чрезмерной своей энергичности способны «перерабатывать» его ткани.
Помимо того, поджелудочная представляет собой паренхиматозную субстанцию (ткань), для которой характерна чрезвычайная хрупкость и травматичность. На нее непомерно затруднительно налаживать швы, а в послеоперационное время часто возникают тяжелые осложнения, например, появление фистул и кровотечений.
Самым часто встречаемым осложнением после хирургического вмешательства считается послеоперационный панкреатит с резкими проявлениями, для которого типична следующая симптоматика:
- Сильнейшая боль в подложечной зоне.
- Стремительное ухудшение самочувствия прооперированного и шок.
- Резкий рост показателя амилазы в моче и крови.
- Лейкоцитоз.
- Чрезмерное повышение температуры.
Как правило, формированию острого послеоперационного панкреатита способствуют:
- Отечность тканей ПЖ.
- Операционные действия в соседней области желчного пузыря и в зоне сфинктера фатеровой ампулы.
Помимо этого, послеоперационный панкреатит способны вызвать и другие осложнения:
- Распространение воспаления на ПЖ у пациентов с язвенной патологией.
- Рецидив латентно присутствующего затяжного явления в ПЖ.
- Кровотечение.
- Панкреонекроз.
- Перитонит.
- Усугубление сахарного диабета.
- Почечная и печеночная аномалия.
- Плохое кровообращение.
Учитывая все вышеприведенные причины, которые могут начаться после сделанной операции на ПЖ, за пациентом ведется тщательное наблюдение в стационарных условиях, а также осуществляется особый уход.
На второй день после оперативного вторжения больного переводят в хирургическое отделение, где ему предоставляется специальный уход, особую терапию и питание. Весь этот комплекс имеет индивидуальный подход в зависимости от степени сложности самой операции, а также присутствия либо отсутствия осложнений.
Какое именное лечебное питание после операции на поджелудочной железе назначается прооперированному человеку, будет рассказано далее.
Особенности диетического питания после оперирования железы

Диета после операции на поджелудочной железе — один из важнейших моментов в комплексном послеоперационном восстановлении пациентов, которым была удалена ПЖ.
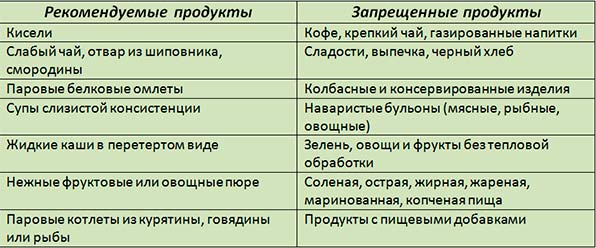
Диета после операции на поджелудочную железу начинается с двухдневного голодания, и только на третий день больному допускается щадящий прием пищи в такой последовательности.
Второй день:
- Отфильтрованная или газированная вода (1 л в сутки).
- Отвар из шиповника.
Третий день:
- Несладкий и слабый зеленый чай.
- Сухарик (заранее размоченный).
- Пюреообразный овощной супчик без соли.
Четвертый-шестой день:
- Каши из гречневой или рисовой крупы на молоке, при этом его разбавляют водой, помимо того, порция блюда не должна превышать 100-150 г.
Шестой-седьмой день:
- Сливочное масло не более 15 г (1-2 ч.л.) в сутки.
- Ломтик вчерашнего хлеба из белой муки.
- Нежирный творог или творожная масса без сахара.
- Овощные пюре.
- Супчики с разнообразными овощами (морковка, картофель, свекла), при этом капуста еще под запретом из-за высокого содержания клетчатки.
На протяжении 1 недели вся пища приготавливается паровым способом, затем разрешаются отварные блюда. Через 7-10 дней, при отсутствии осложнений, можно мясные и рыбные продукты.
В этот период назначается 1 вариант диеты №5. Примерно через 2 недели допускается увеличение калорийности блюд, исходя из этого, можно перейти на 2 вариант диеты №5, который подразумевает частое и дробное питание, и полное отсутствие в рационе следующих продуктов:
- Жирных.
- Кислых.
- Острых.
- Алкогольных.
- Специи.
- Соусы.
Тщательное соблюдение правил в отношении питания позволяет свести к минимуму вероятность развития аномалий.
Каким должно быть меню у человека после операции?

О том, чего именно следует избегать больному после отсечения ПЖ, упоминалось выше, теперь расскажем, что можно кушать после операции на поджелудочной железе, на что обратить пристальное внимание при приготовлении пищи.
Прежде чем перейти к особенностям диетического стола, который показан людям после операции, хотелось бы еще раз напомнить важные эпизоды. Основная рабочая функция ПЖ – производство пищевых ферментов, которые отвечают за расщепление пищевых продуктов на отдельные элементы, усваиваемые человеческим организмом. Как видим, железа принимает активное участие в пищеварительном процессе.
В ином случае, когда она удаляется, то всю остальную жизнь больному необходимо:
- Строжайше блюсти соответствующий порядок питания.
- Пополнять дефицит ферментов соответствующими ферментативными препаратами.
- Регулярно проверять величину инсулина во избежание СД.
- Полностью отказаться от тяжелой физической работы и избегать резких температурных перепадов.
Итак, что можно кушать после удаления поджелудочной железы? Следует сказать, что при серьезном подходе к питанию, можно готовить разные блюда, но при этом неукоснительно придерживаться следующих правил:
- Все продукты должны быть свежими, а блюда приготавливаются паровым либо отварным способом.
- Жареная еда абсолютно под запретом.
- Употребление пищи должно быть частым, то есть не меньше 5-6 раз в сутки.
- Контролировать норму употребляемой соли (не более 10 г в день), при этом учитывается и ее присутствие в блюдах и полуфабрикатах.
- Мясная и рыбная продукция исключительно диетических сортов (курица, телятина, индейка и т.д.)
- Запрещены любые виды консерваций и еда с уксусом.
- Молочная продукция только обезжиренных вариантов (йогурты, кефир, творог, сыры).
Невзирая на этот список ограничений, при правильном подходе и серьезном отношении к правилам питания можно без затруднений готовить питательные и вкусные блюда на каждый день.
Примерное меню после хирургического вмешательства
На основе ниже приведенного меню после удаления поджелудочной железы можно составлять разнообразные блюда:
- Первый завтрак: ломтик вареного мяса, молочная каша с овсянкой, чай без сахара.
- Второй завтрак: белковый омлет на пару, отвар из ягод шиповника.
- Обед: легкий овощной супчик (перетертый в пюре), отварное мясо с гарниром из отварных овощей, компотик их сухофруктов.
- Полдник: творог, чай с добавлением небольшого количества молока.
- Ужин: паровая либо отварная рыба, а также пюре из овощей (лучше морковное), чай с молоком без сахара.
- Перед сном: стакан кефира с малой жирностью.
Исходя из этого образца, можно определиться с набором основных продуктов и предпочтительных вариантов диетических блюд.
Как грамотно набрать вес?
Пациенты, которым пришлось пережить удаление ПЖ, мучаются не только от дефицита ферментов, присутствия сахарного диабета, им еще приходится страдать от стремительной потери веса. Это патологическое явление объясняется тем, что питательные вещества, поступающиеся с пищей в организм, плохо усваиваются, кроме того диетические блюда подразумевают отсутствие многих калорийных продуктов.
Исходя из этого, возникает вопрос, как набрать вес после операции на поджелудочной железе? В этом случае диетологи советуют:
- Увеличить употребление белковой пищи: мясо, рыба, а также белый хлеб, но не часто.
- Не забывать о регулярном приеме витаминов и минералов.
- Питание должно быть дробным.
- Употреблять протеиновые напитки.
Соблюдая эти базовые аксиомы, человек может постепенно набрать вес. Однако перед их применением лучше посоветоваться с врачом по поводу их целесообразного применения.
Как приготовить диетические блюда

Рецепты блюд после операции на поджелудочной железе должны готовиться исключительно на пару или отварным способом, либо запекаться в духовке. Однако последний вариант приготовления допускается уже при стабильно положительном самочувствии больного.
Суфле из овощей
Свеклу или морковку натереть на терке с маленькими отверстиями и пропарить в малом количестве воды без прибавления масла. Когда овощ станет мягким, добавить 1 ст.л. молока и отдельно взбитый белок. Выпекать в духовке в течение 20 минут.
Молочный суп с овощами
Взять в равных частях молоко и воду, соединить и поставить на огонь, довести до закипания. Прибавить морковку, рис (дробленный), картошку, лук и зелень. Отваривать до тех пор, пока не загустеет, прибавить соль (на кончике ножа) и ¼ часть чайной ложечки топленого масла.
Телятина в сыворотке
Мясо замочить с вечера в сыворотке. На следующий день телятину порезать на кусочки и приготовить либо в духовке, либо просто на сухой сковородке (без масла) на очень слабом огне (наблюдать за тем, чтобы не было коричневой корочки).
Капуста в панировке из сухарей
Цветную или кочанную капусту потушить в воде или овощном бульоне без всякого масла. Затем прибавить панировочные белые сухари и сливочное масло. Когда оно впитается, кушанье приобретет вкус жаренной в панировке капусты.
Заключение
Как видим, диета после операции на ПЖ – важнейший момент в жизни пациента. Она нужна для того, чтобы максимально снизить нагрузку на органы, которые отвечают за пищеварение. Дело в том, что после оперативного вмешательства их функции ослаблены, и они работают не в полноценном режиме.
Задача больного – помочь внутренним органам максимально корректно вернуться в свой рабочий режим. При этом состояние пациента должно постоянно контролироваться лечащим доктором. В случае любых изменений, как положительного, так и негативного генезиса обязательно сообщать об этом специалисту, чтобы своевременно откорректировать рацион питания.
Загрузка…
