Инсулинотерапия при сахарном диабете 1 типа у детей

Сахарный диабет 1-го типа (СД-1), зависимый от инсулина, — типичен для детей разного возраста и подростков. Его развитие связано с аутоиммунной агрессией тела в отношении собственных островковых клеток поджелудочной железы, синтезирующих инсулин для обеспечения клеток глюкозой и регуляции уровня сахара (глюкозы) в плазме крови. Чтобы корректировать гипергликемию, детям жизненно необходимы инъекции инсулина, что позволяет существенно улучшить общее состояние, нормализовать обменные процессы, позволить ребенку полноценно расти и развиваться.
Но чем младше малыш, тем хуже он переносит инъекции, которых в день может требоваться несколько, и каждая из которых может грозить определенными проблемами. Поэтому сегодня врачи все чаще рассматривают в качестве основы лечения детей диабетиков применение инсулиновой помпы, которая позволяет и контролировать уровень гликемии в динамике, и осуществляет непрерывные подкожные введения инсулина. Рассмотрим возможности помпы сегодня, 3 марта, в день, когда почти 100 лет назад был открыт инсулин.
Особенности лечения детей

Самая главная задача при развитии у ребенка сахарного диабета — это максимально приблизить уровень глюкозы плазмы к состоянию нормогликемии. Это позволяет как нормализовать обмен веществ и чувствовать себя лучше, так и обеспечить ребенку полноценный рост и развитие, профилактику серьезных осложнений и последствий, инвалидности.
У детей СД-1 контролировать сложнее ввиду интенсивности обмена, гормональных всплесков (в подростковом возрасте) и интенсивного уровня физической нагрузки при играх и активности, погрешностях питания. Поэтому им требуется более интенсивный режим введения инсулина — практически на каждый прием пищи, на нагрузку и еще и ночью, чтобы избежать феномена «утренней зари», когда уровень сахара резко меняется из-за длительного отсутствия пищи.
Вариантов для введения инсулина два:
- Подкожные инъекции, которые приходится делать многократно;
- Применение непрерывного введения инсулина подкожно (за счет использования помпы).
У каждого метода есть как свои несомненные плюсы, так и определенные, порой существенные, минусы.
Контроль глюкозы: инъекционное введение инсулина
Сахарный диабет известен давно, но проблема лечения остро стояла много столетий. Поэтому открытие 3 марта 1921 г гормона инсулина, который затем начали использовать для введения пациентам с диабетом в заместительных целях, позволило сделать существенный шаг в лечении. За счет ежедневных инъекций инсулина длительное время контролировался сахарный диабет у детей, позволяя им меньше страдать от гипергликемии и кетоацидоза с его тяжелыми последствиями.
Хотя инсулинотерапия стала прорывом в лечении СД-1 у детей (и взрослых — тоже), но многократные инъекции инулина на протяжении дня, замеры глюкозы плазмы — утомительны, неприятны и являются стрессом. Появились инсулины различного типа — которые позволяли сократить количество инъекций, более гибко подходить к терапии и приводить уровень глюкозы к норме.
Сегодня есть возможности применения в детской практике инсулиновой помпы, это непрерывное введение подкожно особых форм инсулина, что позволяет более гибко и точно контролировать сахар крови. Это облегчает жизнь маленьким пациентам и позволяет им быть более мобильными, активными, более позитивно относиться к лечению.
Инсулинотерапия при сахарном диабете представляет собой определенный комплекс мер, помогающий достигнуть компенсации нарушения обмена углеводов посредством введения в организм пациента гормона инсулина.
Особенности инсулинотерапии заключаются в том, что она может применяться в различных картинах на фоне сахарного диабета. Ее назначают как временное лечение при сахарном диабете второго типа перед операцией, для предотвращения сопутствующих патологий.
Кроме того, рекомендуется в качестве лечения при первом типе заболевания. А также, иногда может назначаться введение инсулина при втором типе сахарного диабета, когда сахароснижающие лекарства не дают требуемого терапевтического эффекта.
Нужно рассмотреть схемы лечения инсулином, выяснить, какие режимы инсулинотерапии бывают? В чем заключаются особенности инсулинотерапии у детей, и какие проблемы, связанные с введением гормона бывают у больных?
Какие виды инсулинотерапии назначают?
Базис-болюсная инсулинотерапия – это один из видов введения гормона. У любого здорового организма на пустой желудок выявляется нормальный уровень инсулина, что принято считать базисной нормой этого гормона.
При нормальных показателях указанного гормона, при употреблении продуктов питания, белок, который поступает вместе с ними, не трансформируется в сахар. Когда наблюдаются нарушения, показатели инсулина становятся ненормальными, то есть происходит отклонение от нормы.
Как результат, это приводит к патологическому состоянию в организме человека, вследствие которого глюкоза начинает концентрироваться в чрезмерном количестве. Поджелудочная железа вырабатывает инсулин между приемами трапезы.
При этом одна из частей гормона обеспечивает поддержание нормального уровня инсулина в организме, а вторая часть, в свою очередь, не дает произойти скачкам сахара в организме.
Базис-болюсная инсулинотерапия означает, что фоновое скопление инсулина в организме создается при постановке гормона длительного или короткого действия утром либо непосредственно перед сном. Таким образом, посредством введения лекарственных препаратов удается имитировать полноценную работу поджелудочной железы.
Особенности традиционной или классический инсулинотерапии заключаются в следующих моментах:
- Все виды гормона объединяются в одном уколе. Преимуществом выступает то, что количество инъекций можно свести к минимальному числу.
- Недостатком данного метода является то, что не получается имитировать полноценную природную работу внутреннего органа. Вследствие этого не получается в полной мере компенсировать расстройство обмена углеводов у пациента.
Схема инсулинотерапии традиционного характера представлена так: пациенту вводится до 2 уколов гормона в сутки, при этом одновременно происходит введение лекарств короткого и длительного эффекта.
Третий вид введения инсулина происходит посредством помпы. Инсулиновой помпой называется электронное устройство, обеспечивающее круглосуточное введение гормона малыми дозами короткого либо чрезмерно короткого действия.
Режимы введения инсулиновой помпы представлены следующими:
- Болюсная скорость. В этом случае диабетик может сам контролировать кратность и дозировку ввода гормона в организм.
- Непрекращающаяся подача гормона маленькими порциями.
Как правило, первый режим рекомендуется перед едой или в ситуации, когда не исключается резкий скачок повышения сахара в организме больного. В свою очередь, второй режим позволяет имитировать нормальную работу внутреннего органа, что позволяет использовать гормон короткого эффекта.
Интенсифицированная инсулинотерапия назначается при отсутствии эмоциональных расстройств у больного, рекомендуется один раз в 24 часа. Основные условия назначения такого вида введения гормона:
- Вводимый гормон должен в полной мере имитировать настоящий гормон, который вырабатывается человеческим организмом.
- Гормон должен поступать в организм в необходимой дозировке, чтобы перерабатывать сахар.
В независимости от вида введения гормона, у пациента в обязательном порядке должен быть уровень сахара до 11 единиц после приема пищи; случаи перепадов глюкозы не чаще чем один раз в неделю, а содержание сахара на пустой желудок не больше 7 единиц.
Лечение сахарного диабета 1 типа
При первом типе заболевания, гормон в человеческом организме вырабатывается в незначительной дозировке, поэтому не получается самостоятельно переработать глюкозу. Или инсулин вовсе не продуцируется поджелудочной железой.
Некоторые пациенты задают вопрос, а можно ли обойтись без введения гормона? К сожалению, ответ будет отрицательным. В данном случае введение гормона в организм человека является единственной мерой, которая сохранит жизнь.
Инсулинотерапия сахарного диабета 1 типа заключается в определенной схеме: несколько раз в сутки вводится базальный гормон перед едой. При первом типе заболевания такое лечение абсолютно замещает полноценную работу поджелудочной железы человека.
Дозировка рассчитывается доктором в индивидуальном порядке, при этом учитываются многочисленные факторы. Обычно базальный гормон составляет около 40% от общего введенного лекарства.
В свою очередь, постановка лекарства болюсным методом подразумевает еще более индивидуального расчета. Чтобы контролировать эффективность лечения, пациенту необходимо постоянно измерять глюкозу в своем организме.
Схемы инсулинотерапии при первом типе могут существенно отличаться. В пример можно привести одну из наиболее рекомендуемых:
- Прежде чем позавтракать, организм пациента должен получить гормон короткого, а также продолжительного эффекта.
- Перед обедом происходит введение короткого действия гормона.
- Перед ужином вводится гормон короткого действия.
- Непосредственно перед сном вводят гормон длительного эффекта.
Следует отметить, что данная схема является достаточно традиционной, и рекомендуется в подавляющем большинстве случаев.
Но для успешной терапии, необходимо постоянно контролировать свой сахар в организме, чтобы не превысить или занизить дозировку.
Лечение сахарного диабета 2 типа
Как правило, при втором типе заболевания организм диабетика не нуждается во введении гормона. Однако выделяют такие клинические картины, когда на определенных этапах заболевания, сахаропонижающие средства не помогают переработать сахар, вследствие чего надо использовать введение гормона.
Гормон при втором типе заболевания могут назначить временно. Например, перед проведением хирургического вмешательства, или если у больного имеются инфекционные патологии.
Во втором варианте, может рекомендоваться постоянное введение инсулина, когда таблетки для снижения сахара в крови не справляются с поставленной задачей.
Инсулинотерапию постоянного характера могут назначать в тех случаях, когда диабетик неправильно питается, то есть не соблюдает предписанную врачом диету, не принимает лекарства, чтобы контролировать глюкозу в организме.
Показаниями к такой терапии при диабете 2 типа являются следующие ситуации:
- Наличие ацетона в моче (кетоновые тела в моче).
- Симптоматика нехватки гормона в организме.
- Перед проведением операции.
- Наличие инфекционных патологий.
- Обострение заболеваний хронического типа.
- Во время беременности, грудного вскармливания.
- Предкоматозное состояние, кома.
- Обезвоживание человеческого организма.
В обязательном порядке учитываются и лабораторные показатели. Если пациент принимает сахароснижающие препараты, но сахар на голодный желудок по-прежнему больше 8 единиц, то рекомендуется введение инсулина.
Назначают инсулин пациентам и при следующих показателях: уровень гликированного гемоглобина выше 7%, скопление С-пептида меньше 0,2 единиц.
Терапия инсулином у детей и беременных
Инсулинотерапия у детей подбирается индивидуально. В подавляющем большинстве случаев, врач может рекомендовать вводить гормон два или три раза в сутки. Чтобы уменьшить количество инъекций препарата, могут комбинировать короткий и средний инсулин.
Следует отметить, что у ребенка восприимчивость к инсулину значительно выше, если сравнивать с взрослым человеком. Именно поэтому надо строжайше поэтапно корректировать дозу синтетического гормона.
Изменять дозировку допустимо только в пределах двух единиц, при этом предельное разрешение составляет 4 единицы.
Схема введения инсулина подразумевает постоянный контроль, при этом нельзя одновременно корректировать вечернюю и утреннюю дозу гормона.
Особенности введения инсулина беременным женщинам:
- Процессы обмена, протекающие у беременной женщины, характеризуются особенной неустойчивостью. Именно поэтому необходимо часто корректировать дозировку введенного гормона.
- Как правило, гормон вводят утром непосредственно перед приемом пищи, а потом перед ужином.
- Могут использовать инсулин короткого и среднего действия, а также их можно комбинировать.
Доза гормона подбирается в индивидуальном порядке, и она зависит от возрастной группы пациента, его физиологических особенностей, показателей, полученных в лабораторных условиях, сопутствующих заболеваний и осложнений.
После введения гормона, могут быть проблемы у больного. Одна из них – это понижение сахара в крови, которое протекает на фоне характерной симптоматики: голод, частое биение сердца, повышенное потоотделение.
Иногда у больных наблюдается липодистрофия, которая характеризуется исчезновением слоя подкожной клетчатки. И происходит это в тех случаях, когда больной вводит гормон постоянно в одно и то же место.
В заключение следует сказать, что введение гормона при первом типе заболевания – это жизненная необходимость. В свою очередь, при СД 2 введение препаратов можно исключить, если правильно питаться и придерживаться всех советов врача.
А что вы думаете по этому поводу? Когда вам назначили инсулинотерапию, и какую схему рекомендовал лечащий врач?
Поскольку сахарный диабет 1-го типа характеризуется абсолютной инсулиновой недостаточностью, то заместительная терапия инсулином проводится на всех этапах заболевания. И по этой же причине лечение сахарного диабета 1-го типа таблетированными сахароснижающими препаратами, в частности сульфаниламидами и, тем более, бигуанидами, абсолютно противопоказано даже в короткий период временной ремиссии сахарного диабета 1-го типа в начале болезни.
Принцип лечения больного сахарным диабетом 1-го типа заключается в экзогенном введении инсулина, без которого гарантировано развивается гипергликемическая, кетоацидотическая кома.
Цель лечения – достижение нормогликемии и обеспечение нормального роста и развития организма, поскольку основной контингент больных дети, подростки и молодые люди.
При установлении диагноза сахарный диабет 1-го типа следует немедленно приступить к пожизненной инсулинотерапии.
Своевременно начатая и хорошо спланированная инсулинотерапия позволяет в 75–90 % случаев добиться временной ремиссии (медовый месяц), а в дальнейшем стабилизировать течение болезни и отсрочить развитие осложнений.
Инсулинотерапия сахарного диабета 1 типа
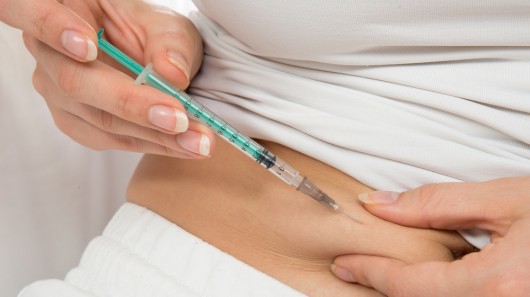
Инсулинотерапию больным сахарным диабетом 1-го типа целесообразно проводить в режиме многократных инъекций. Существуют разные варианты режима многократных инъекций инсулина. Наиболее приемлемы два из этих вариантов лечения.
Режим многократных инъекций
1. Инсулин короткого действия (Актрапид, Хумулин Р, Инсуман Рапид) перед основными приемами пищи, инсулин средней длительности действия (Монотард, Протафан, Хумулин НПХ, Инсуман Базал) перед завтраком и перед сном.
2. Инсулин короткого действия (Актрапид, Хумулин Р, Инсуман Рапид) перед основными приемами пищи, инсулин средней длительности действия (Монотард, Протафан, Хумулин НПХ, Инсуман Базал) только перед сном.
Суточную дозу инсулина короткого действия распределяют следующим образом: 40 % вводят перед завтраком, 30 % перед обедом и 30 % перед ужином. Под контролем гликемии натощак (6.00) следует корректировать дозу инсулина продленного действия (ИПД), введенного перед сном, по уровню гликемии перед обедом (13.00) корректируют дозу ИПД, введенного перед завтраком. Доза инсулина короткого действия (ИКД) корректируется под контролем постпрандиальной гликемии.
Инсулин для лечения сахарного диабета
В настоящее время выпускаются препараты говяжьего, свиного и человеческого инсулинов, причем первый от человеческого отличается тремя аминокислотами, второй – одной, и поэтому интенсивность образования антител к первому выше, чем ко второму.
Очистка препарата инсулина путем повторной кристаллизации и хроматографии используется для производства так называемого «монопикового» инсулина, который хотя и лишен белковых примесей, но содержит примеси в виде химических модификаций молекулы инсулина – моно-дезамидо инсулина, моно-аргинин инсулина и др., а также имеет кислую среду, что способствует развитию побочных местных реакций на препараты инсулина.
Дополнительной очисткой такого препарата с помощью ион-обменной хроматографии устраняются и эти примеси и получают так называемый «монокомпонентный» инсулин, который содержит только инсулин и имеет, как правило, нейтральную рН. Все препараты человеческого инсулина монокомпонентны.
В настоящее время говяжий, свиной и человеческий инсулины могут производиться с помощью генной инженерии и полусинтетически.
Препараты инсулина разделяют на 3 группы в зависимости от продолжительности их действия:
1. Короткого действия (простой, растворимый, нормальный, семиленте) – инсулин с длительностью действия 4–6 ч.
2. Средней продолжительности (промежуточного) действия (ленте, НПХ) – до 10–18 ч.
3. Длительного действия (ультраленте), с продолжительностью 24–36 ч.
Препараты инсулина для введения инсулиновым шприцем содержатся во флаконах в концентрации 40 ЕД в 1 мл раствора, а для введения инсулиновыми ручками – в так называемом картриджепенфилл в концентрации 100 ЕД в 1 мл (НовоРапид-Пенфилл).
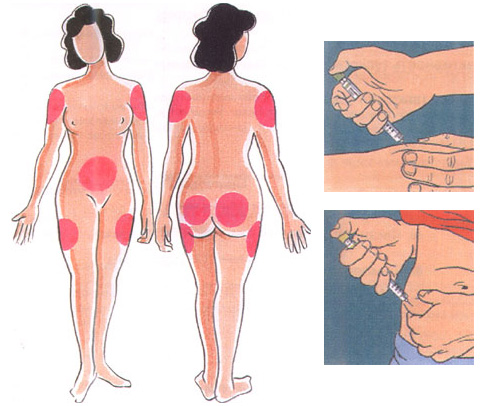
Инъекции инсулина обычно производят специальными инсулиновыми шприцами в подкожно-жировую клетчатку. Рекомендуемые места для самостоятельного введения инсулина – область живота, бедра, ягодицы и предплечья.
Средняя суточная доза инсулина при сахарном диабете 1-го типа составляет 0,4–0,9 ЕД/кг массы тела.
Когда доза выше, это обычно свидетельствует об инсулинорезистентности, но чаще о передозировке инсулина. Более низкая потребность наблюдается в период неполной ремиссии сахарного диабета.
В состоянии компенсации обмена 1 ЕД инсулина снижает гликемию на пике действия примерно на 1,5–2 ммоль/л, а одна хлебная единица (ХЕ) (12 г углеводов) повышает ее приблизительно на 3 ммоль/л.
Схемы инсулинотерапии для лечения сахарного диабета 1 типа
В настоящее время в клинической практике используются 2 основные схемы инсулинотерапии сахарного диабета 1 типа:
1. «Традиционная» инсулинотерапия, когда дважды в сутки вместе с инсулином промежуточного действия вводится инсулин короткого действия.
При «традиционной» инсулинотерапии инсулин вводится за 0,5 ч до еды, перед завтраком и ужином (интервалы между этими приемами пищи должны составлять около 12 ч), причем 60–70 % суточной дозы вводится утром, а 30–40 % – вечером. Эффективность лечения пролонгированными препаратами повышается, когда одновременно вводится простой инсулин, который предотвращает значительное повышение гликемии после завтрака и ужина.
У ряда больных наиболее эффективен режим трехкратного введения инсулина в течение суток: ИПД назначается с ИКД утром перед завтраком, а перед ужином (в 18–19 ч) вводится ИКД и лишь на ночь (в 22–23 ч), перед сном, вводится второй раз в сутки ИПД.
Смеси (миксты) препаратов инсулина удобны для проведения традиционной инсулинотерапии, поскольку состоят из готовой смеси инсулинов короткого действия и НПХ, которая вводится одним шприцем 2 раза в день перед завтраком и ужином.
Обычно производится 4 типа такого рода смесей, в которых содержится соответственно 10, 20, 30 или 40 % простого инсулина (например, Хумулины М1, М2, М3 или М4, соответственно) в смеси с ИПД (Изофан).
Фармакокинетические характеристики этих препаратов инсулина определяются, с одной стороны, простым инсулином – начинают действовать эти препараты через 30 мин после введения, а с другой, пролонгированным инсулином, что обеспечивает «уплощенный» пик действия, растянутый во времени от 2 до 8 ч после введения инсулина; продолжительность действия (12–16 ч) определяет только пролонгированный инсулин.
Основной недостаток традиционной инсулинотерапии состоит в необходимости строгого соблюдения стабильного режима питания и физической активности. Это обстоятельство – одна из главных причин, по которой в последние годы многие больные сахарным диабетом предпочли перейти на режим интенсивной инсулинотерапии, который делает жизнь больного менее регламентированной, что улучшает ее качество.
2. Интенсивная инсулинотерапия:
• введение дважды в сутки инсулина промежуточного действия дополняется инсулином короткого действия, обычно вводимым перед 3 основными приемами пищи;
• концепция «базис-болюс» – частое введение («болюсное») простого инсулина перед приемами пищи производится на фоне вводимого в вечерние часы инсулина длительного действия («базисное»).
К интенсивной терапии относят и лечение дозатором инсулина (помпой) – аппаратом, автоматически непрерывно подающим инсулин в подкожно-жировую клетчатку. Инсулиновая помпа – это пока единственное устройство, обеспечивающее постоянное круглосуточное подкожное введение инсулина малыми дозами в соответствии с заранее запрограммированными значениями.
Ведутся работы над комплексом оборудования, который получил название «искусственная панкреас». При интеграции инсулиновой помпы с аппаратом, постоянно измеряющим сахар в крови (типа глюкометра постоянного ношения), введение инсулина производится в соответствии с данными об уровне сахара в крови, передаваемым глюкометром на помпу. Таким образом «искусственная панкреас» максимально точно имитирует работу настоящей поджелудочной железы, обеспечивая предельно физиологичную компенсацию диабета.
Интенсивная инсулинотерапия при сахарном диабете 1 типа.
С началом серийного производства специальных, удобных для частого введения инсулина, так называемых инсулиновых ручек с атравматичными инъекционными иглами, режим частого введения инсулина (интенсивная инсулинотерапия) стал более привлекательным для многих больных СД.
Принцип интенсивной инсулинотерапии диабета 1-го типа заключается в том, что с помощью утренней и вечерней инъекций инсулина промежуточного действия создается определенный фоновый (базальный) уровень инсулинемии между приемами пищи и в ночные часы, а за 30 мин перед основными приемами пищи (3–4 раза в день) вводится адекватная пищевой нагрузке доза простого инсулина. На фоне режима интенсивной инсулинотерапии, в отличие от традиционного, суточная доза пролонгированного инсулина оказывается существенно меньше, а простого – больше.
Вместо 2 инъекций инсулина промежуточного действия можно в вечерние часы ввести однократно инсулин длительного действия, что обеспечит базальный уровень инсулинемии в ночное время и днем между приемами пищи; перед основными приемами пищи вводится простой инсулин (концепция «базисболюс»).
Показания к применению человеческого инсулина при диабете. Поскольку препараты человеческого инсулина обладают наименьшей иммуногенностью, их особенно целесообразно назначать при диабете беременных или для быстрой компенсации острых обменных нарушений, у детей, которые, как известно, очень активно реагируют на введение чужеродных белков. Назначение человеческого инсулина также показано больным с аллергией к другим видам инсулина, а также при инсулиновых липоатрофиях и липогипертрофиях.
Осложнения инсулинотерапии сахарного диабета проявляются в виде гипогликемических реакций, инсулинорезистентности (с потребностью в инсулине более 200 ЕД/сут), аллергии, липоатрофии или липогипертрофии в местах инъекций инсулина.
Липогипертрофию вызывает ежедневное введение инсулина в одно и то же место. Если инсулин вводится в один и тот же участок тела не чаще 1 раза в неделю липогипертрофия не развивается. Эффективного терапевтического метода лечения липогипертрофии не существует и если она представляет выраженный косметический дефект, то удаляется хирургически.
