Классификация сахарного диабета по компенсации
Последнее изменение: 2020-11-19
Дата написания: 2017-10-2
Любая классификация время от времени пересматривается, дополняется, иногда полностью меняется. Такими полномочиями обладают только крупные научные сообщества. Вопросами диабета занимается Американской диабетической ассоциацией (АДА) и ВОЗ.
По мере накопления знаний о заболевании, его патогенезе и диагностике старые классификации вступают в противоречие с новыми открытиями. Ученые мировой величины, собираясь на ежегодных съездах, решают, что пришла пора пересмотреть устаревшую классификацию. Они поручают Международному экспертному комитету разработать необходимые предложения.
Очередной съезд эндокринологов рассматривает новую версию и при единодушном согласии утверждает. Далее новая классификация приобретает статус документа. Решение публикуется в международном эндокринологическом журнале и принимается врачами, как руководство к действию.
Похожие изменения произошли с классификацией диабета. В1995 году АДА поручила экспертному комитету ее пересмотреть, и в 1997 году была принята новая трактовка.
Старые названия “инсулинзависимый” и “инсулиннезависимый” сахарный диабет упростили. Оставили только разделение на“диабет 1 и 2 типа”.
Прежний вариант отвечал только одному критерию, нужна или нет инсулинотерапия. За основу новой классификации взят патогенез заболевания.
Врачи в диагностике заболевания отталкиваются от одного важного условия: повышена ли глюкоза в крови. Иначе говоря, без повышенного уровня сахара (гипергликемии), диабета быть не может.
Гипергликемия неразрывно связана с другим патологическим состоянием – снижением инсулина. Он бывает абсолютный и относительный. На сегодняшний день существует много заболеваний, которые сопровождаются дефицитом инсулина и гипергликемией. Все они нашли отражение в новой классификации.
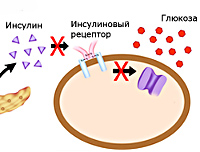
Сахарный диабет 2 типа в ней выделен отдельным классом. Основа его патогенеза– это сбой в секреции инсулина и резистентность (устойчивость) к нему периферических тканей. Такие изменения у каждого больного выражены в разной степени.
Классификация сахарного диабета 2 типа выглядит следующим образом:
- диабет с преимущественной инсулинорезистентностью и относительной инсулиновой недостаточностью;
- диабет с преимущественным нарушением секреции инсулина с инсулинорезистентностью либо без нее.
Как это интерпретировать? В первом случае «поломка» происходит за пределами железы. Сначала инсулинчувствительные ткани теряют способность усваивать глюкозу (появляется резистентность). Клетки начинают испытывать «голод». Железа пытается им помочь и повышает выработку гормона. В крови наблюдаем гиперинсулинемию. Но так долго не может продолжаться. В итоге, орган истощается, продукция гормона снижается. Появляется относительная инсулиновая недостаточность.
Во втором случае патология заложена в самой поджелудочной железе. По ряду причин она начинает меньше поставлять инсулина. В дальнейшем клетки перестраиваются на другой путь получения энергии и необходимость в гормоне отпадает.
Если классификацию упростить, то сахарный диабет 2 типа это:
- Инсулинорезистентность
- Нарушение выработки инсулина.
В новый вариант уже не включен класс «нарушение толерантности к глюкозе». Потому что эта патология может встречаться при разных гипергликемических состояниях, что не является еще диабетом.
В предложениях экспертного совета также отсутствует диабет, связанный с недостаточностью питания, который был раньше. Он в свою очередь подразделялся на фиброкалькулезный панкреатический диабет и панкреатический диабет, причиной которого была белковая недостаточность. Согласно исследованиям фактор питания и недоедание, особенно белковое, влияет на состояния углеводного обмена, но сами по себе они не могут стать причиной развития СД.
В отношении фиброкалькулезного панкреатического диабета, принято решение его включить в подраздел “Заболевания экзокринной части поджелудочной железы”, входящую в раздел “Другие специфические типы сахарного диабета”. Кроме того еще выделены редкие типы диабета, причиной которых являются инфекции, травмы и повреждения железы, лекарства и генетические дефекты. Эти не связанные патогенетически типы классифицируются отдельно. Таким образом, классификация претерпела большие изменения.
Важными диагностическими критериями оценки сахарного диабета являются уровень сахара в крови и моче. По этому признаку выделяют несколько степеней тяжести.
Классификация по степени тяжести
- Легкая 1 степень – нормогликемия и аглюкозурия достигаются диетой. Сахар натощак в крови — 8 ммольл, суточное выделение сахара с мочой – до 20 гл. Может быть функциональная ангионейропатия (сбой в работе сосудов и нервов).
- Средняя степень (2 стадия) – нарушения углеводного обмена удается компенсировать инсулинотерапией до 0,6 ед на кг в сутки. Либо приемом сахароснижающих препаратов. Натощак сахар более 14 ммольл. Глюкоза в моче до 40 гл в сутки. С эпизодами незначительного кетоза (появление в крови кетоновых тел), функциональными ангиопатиями и нейропатиями.
- Тяжелая степень диабета (3 стадия) – видны выраженные осложнения (нефропатия 2, 3 стадии микроангипатии, ретинопатия, нейропатия). Появляются эпизоды лабильного диабета (суточные колебания гликемии 5-6 ммольл). Выраженный кетоз и кетоацидоз. Натощак сахара в крови более 14 ммольл, глюкозурия за сутки более 40гл. Доза инсулина более 0,7- 0,8 ед кг в сутки.
В процессе лечения доктор всегда преследует цель стабилизировать прогрессирование заболевания. Порой процесс занимает длительное время. Он строится по принципу ступенчатой терапии. Согласно этой классификации врач видит, на какой стадии обратился больной за помощью и выстраивает лечение таким образом, чтобы подняться на ступеньку повыше.
Классификация по степени компенсации
- Компенсация- состояние, когда достигнуты, под действием терапии, нормальные уровни сахара в крови. В моче сахар отсутствует.
- Субкомпенсация – заболевание протекает с умеренной гликемией (глюкоза крови не более 13, 9 ммольл, глюкозурия не больше 50 гл) и отсутствует ацетонурия.
- Декомпенсация — тяжелое состояние, глюкоза крови выше 13,9 ммольл, в моче больше 50 гл в сутки. Отмечается различная степень ацетонурии (кетоза).
Как видим, классификация представляет интерес больше для врачей. Она выступает в качестве инструмента при ведении пациента. С ее учетом видна динамика и истинное состояние. Допустим, человек госпитализирован в стационар в определенной стадии тяжести и одной степенью компенсации, а при условии правильно подобранного лечения, выписан со значительным улучшением.
Как определить это улучшение? Здесь уместна классификация.
Больные сахарным диабетом 2 типа достаточно хорошо ориентируются в цифрах и оценке своего состояния. Они знают, что такое ацетонурия, кетоз и насколько важен самоконтроль. Для них она тоже интересна с практической точки зрения.
Сахарный диабет 2 типа – это хроническое эндокринное заболевание, которое развивается вследствие инсулинорезистентности и нарушения функций бета-клеток поджелудочной железы, характеризуется состоянием гипергликемии. Проявляется обильным мочеиспусканием (полиурией), усиленным чувством жажды (полидипсией), зудом кожных покровов и слизистых оболочек, повышенным аппетитом, приливами жара, мышечной слабостью. Диагноз устанавливается на основании результатов лабораторных исследований. Выполняется анализ крови на концентрацию глюкозы, уровень гликозилированного гемоглобина, глюкозотолерантный тест. В лечении используются гипогликемические препараты, низкоуглеводная диета, повышение физической активности.
Общие сведения
Слово «диабет» переводится с греческого языка как «истекать, вытекать», фактически название заболевания означает «истечение сахара», «потеря сахара», что определяет ключевой симптом – усиленное выведение глюкозы с мочой. Сахарный диабет 2 типа, или инсулиннезависимый сахарный диабет, развивается на фоне повышения резистентности тканей к действию инсулина и последующего снижения функций клеток островков Лангерганса. В отличие от СД 1 типа, при котором недостаток инсулина первичен, при 2 типе заболевания дефицит гормона является результатом длительной инсулинорезистентности. Эпидемиологические данные весьма разнородны, зависят от этнических особенностей, социально-экономических условий жизни. В России предположительная распространенность – 7%, что составляет 85-90% всех форм диабета. Заболеваемость высока среди людей старше 40-45 лет.

Сахарный диабет 2 типа
Причины СД 2 типа
Развитие заболевания провоцируется сочетанием наследственной предрасположенности и факторов, влияющих на организм на протяжении жизни. К зрелому возрасту неблагоприятные экзогенные воздействия снижают чувствительность клеток организма к инсулину, в результате чего они перестают получать достаточное количество глюкозы. Причинами СД II типа могут стать:
- Ожирение. Жировая ткань снижает способность клеток использовать инсулин. Избыточная масса тела является ключевым фактором риска развития болезни, ожирение определяется у 80-90% пациентов.
- Гиподинамия. Дефицит двигательной активности негативно сказывается на работе большинства органов и способствует замедлению обменных процессов в клетках. Гиподинамичный образ жизни сопровождается низким потреблением глюкозы мышцами и накоплением ее в крови.
- Неправильное питание. Основной причиной ожирения у лиц с диабетом является переедание – избыточная калорийность рациона. Другой негативный фактор – употребление большого количества рафинированного сахара, который быстро поступает в кровоток, провоцируя «скачки» секреции инсулина.
- Эндокринные болезни. Манифестация СД может быть спровоцирована эндокринными патологиями. Отмечаются случаи заболеваемости на фоне панкреатита, опухолей поджелудочной железы, гипофизарной недостаточности, гипо- или гиперфункции щитовидной железы или надпочечников.
- Инфекционные болезни. У людей с наследственной отягощенностью первичное проявление СД регистрируется как осложнение вирусного заболевания. Наиболее опасными считаются грипп, герпес и гепатит.
Патогенез
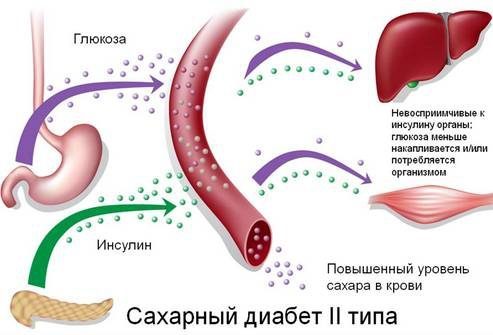
В основе сахарного диабета второго типа лежит нарушение метаболизма углеводов вследствие повышения резистентности клеток к инсулину (инсулинорезистентности). Снижается способность тканей принимать и утилизировать глюкозу, развивается состояние гипергликемии – повышенного уровня сахара плазмы, активизируются альтернативные способы получения энергии из свободных жирных кислот и аминокислот. Для компенсации гипергликемии организм усиленно выводит лишнюю глюкозу через почки. Ее количество в моче увеличивается, развивается глюкозурия. Высокая концентрация сахара в биологических жидкостях вызывает рост осмотического давления, что провоцирует полиурию – обильное учащенное мочеиспускание с потерей жидкости и солей, приводящее к обезвоживанию и водно-электролитному дисбалансу. Этими механизмами объясняется большинство симптомов СД – сильная жажда, сухость кожи, слабость, аритмии.
Гипергликемия изменяет процессы пептидного и липидного обмена. Остатки сахаров присоединяются к молекулам белков и жиров, нарушая их функции, возникает гиперпродукция глюкагона в поджелудочной железе, активируется расщепление жиров как источника энергии, усиливается реабсорбция глюкозы почками, нарушается трансмиттерная передача в нервной системе, воспаляются ткани кишечника. Таким образом, патогенетические механизмы СД провоцируют патологии сосудов (ангиопатии), нервной системы (нейропатии), пищеварительной системы, желез эндокринной секреции. Более поздний патогенетический механизм – инсулиновая недостаточность. Она формируется постепенно, в течение нескольких лет, вследствие истощения и естественной программированной гибели β-клеток. Со временем умеренный дефицит инсулина сменяется выраженным. Развивается вторичная инсулинозависимость, больным назначается инсулинотерапия.
Классификация
В зависимости от выраженности нарушений углеводного обмена при сахарном диабете выделяют фазу компенсации (достигнуто состояние нормогликемии), фазу субкомпенсации (с периодическим повышением уровня глюкозы крови) и фазу декомпенсации (гипергликемия устойчива, с трудом поддается коррекции). С учетом степени тяжести различают три формы заболевания:
- Легкая. Компенсация достигается корректировкой питания либо диетой в сочетании с минимальной дозировкой гипогликемического препарата. Риск развития осложнений низкий.
- Средняя. Для компенсации метаболических нарушений необходим регулярный прием сахароснижающих средств. Высока вероятность начальных стадий сосудистых осложнений.
- Тяжелая. Больные нуждаются в постоянном использовании таблетированных гипогликемических лекарств и инсулина, иногда – только в инсулинотерапии. Формируются серьезные диабетические осложнения – ангиопатии мелких и крупных сосудов, нейропатии, энцефалопатии.
Симптомы СД 2 типа
Заболевание развивается медленно, на начальной стадии проявления едва заметны, это значительно осложняет диагностику. Первым симптомом становится усиление чувства жажды. Больные ощущают сухость во рту, выпивают до 3-5 литров в день. Соответственно увеличивается количество мочи и частота позывов к опорожнению мочевого пузыря. У детей возможно развитие энуреза, особенно в ночное время. Из-за частых мочеиспусканий и высокого содержания сахара в выделяемой моче раздражается кожа паховой области, возникает зуд, появляются покраснения. Постепенно зуд охватывает область живота, подмышечных впадин, сгибов локтей и коленей. Недостаточное поступление глюкозы к тканям способствует повышению аппетита, пациенты испытывают голод уже спустя 1-2 часа после приема пищи. Несмотря на увеличение калорийности рациона, вес остается прежним либо снижается, так как глюкоза не усваивается, а теряется с выделяемой мочой.
Дополнительные симптомы – быстрая утомляемость, постоянное чувство усталости, дневная сонливость, слабость. Кожа становится сухой, истончается, склонна к высыпаниям, грибковым поражениям. На теле легко появляются синяки. Раны и ссадины долго заживают, часто инфицируются. У девочек и женщин развивается кандидоз половых органов, у мальчиков и мужчин – инфекции мочевыводящих путей. Большинство пациентов сообщают об ощущении покалывания в пальцах рук, онемении ступней. После еды может возникать чувство тошноты и даже рвота. Артериальное давление повышенное, нередки головные боли и головокружения.
Осложнения
Декомпенсированное течение СД 2 типа сопровождается развитием острых и хронических осложнений. К острым относятся состояния, возникающие быстро, внезапно и сопровождающиеся риском летального исхода – гипергликемическая кома, молочнокислая кома и гипогликемическая кома. Хронические осложнения формируются постепенно, включают диабетические микро- и макроангиопатии, проявляющиеся ретинопатией, нефропатией, тромбозами, атеросклерозом сосудов. Выявляются диабетические полинейропатии, а именно полиневриты периферических нервов, парезы, параличи, автономные нарушения в работе внутренних органов. Наблюдаются диабетические артропатии – суставные боли, ограничения подвижности, уменьшение объема синовиальной жидкости, а также диабетические энцефалопатии – расстройства психической сферы, проявляющиеся депрессией, эмоциональной неустойчивостью.
Диагностика
Сложность выявления инсулиннезависимого сахарного диабета объясняется отсутствием выраженной симптоматики на начальных стадиях заболевания. В связи с этим людям из группы риска и всем лицам после 40 лет рекомендуются скрининговые исследования плазмы на уровень сахара. Лабораторная диагностика является наиболее информативной, позволяет обнаружить не только раннюю стадию диабета, но и состояние предиабета – снижение толерантности к глюкозе, проявляющееся длительной гипергликемией после углеводной нагрузки. При признаках СД обследование проводит врач-эндокринолог. Диагностика начинается с выяснения жалоб и сбора анамнеза, специалист уточняет наличие факторов риска (ожирение, гиподинамия, наследственная отягощенность), выявляет базовые симптомы – полиурию, полидипсию, усиление аппетита. Диагноз подтверждается после получения результатов лабораторной диагностики. К специфическим тестам относятся:
- Глюкоза натощак. Критерием заболевания является уровень глюкозы выше 7 ммоль/л (для венозной крови). Забор материала производится после 8-12 часов голода.
- Глюкозотолерантный тест. Для диагностики СД на ранней стадии исследуется концентрация глюкозы через пару часов после употребления углеводистой пищи. Показатель выше 11,1 ммоль/л выявляет диабет, в диапазоне 7,8-11,0 ммоль/л определяется предиабет.
- Гликированный гемоглобин. Анализ позволяет оценить среднее значение концентрации глюкозы за последние три месяца. На диабет указывает значение 6,5% и более (венозная кровь). При результате 6,0-6,4% диагностируется предиабет.
Дифференциальная диагностика включает различение инсулиннезависимого СД с другими формами болезни, в частности – с сахарным диабетом первого типа. Клиническими отличиями являются медленное нарастание симптомов, более поздний срок начала болезни (хотя в последние годы заболевание диагностируется и у молодых людей 20-25 лет). Лабораторные дифференциальные признаки – повышенный или нормальный уровень инсулина и С-пептида, отсутствие антител к бета-клеткам поджелудочной железы.
Лечение СД 2 типа
В практической эндокринологии распространен системный подход к терапии. На ранних стадиях болезни основное внимание уделяется изменению образа жизни пациентов и консультациям, на которых специалист рассказывает о диабете, способах контроля сахара. При стойкой гипергликемии решается вопрос о применении медикаментозной коррекции. Полный комплекс лечебных мероприятий включает:
- Диету. Основной принцип питания – сокращение количества пищи с большим содержанием жиров и углеводов. Особенно «опасными» являются продукты с рафинированным сахаром – кондитерские изделия, конфеты, шоколад, сладкие газированные напитки. Рацион больных состоит из овощей, молочных продуктов, мяса, яиц, умеренного количества злаков. Необходим дробный режим питания, небольшие объемы порций, отказ от алкоголя и специй.
- Регулярные физические нагрузки. Пациентам без тяжелых диабетических осложнений показаны спортивные занятия, усиливающие процессы окисления (аэробные нагрузки). Их периодичность, продолжительность и интенсивность определяются индивидуально. Большинству больных разрешена спортивная ходьба, плавание и пешие прогулки. Среднее время одного занятия – 30-60 минут, частота 3-6 раз в неделю.
- Медикаментозную терапию. Используются лекарственные средства нескольких групп. Распространено применение бигуанидов и тиазолидиндионов – препаратов, которые снижают инсулиновую резистентность клеток, абсорбцию глюкозы в ЖКТ и ее производство в печени. При их недостаточной эффективности назначаются лекарства, усиливающие активность инсулина: ингибиторы ДПП-4, производные сульфонилмочевины, меглитиниды.
Прогноз и профилактика
Своевременная диагностика и ответственное отношение пациентов к лечению СД позволяют достичь состояния устойчивой компенсации, при котором долгое время сохраняется нормогликемия, а качество жизни больных остается высоким. Для профилактики заболевания необходимо придерживаться сбалансированного рациона питания с высоким содержанием клетчатки, ограничением сладких и жирных продуктов, дробным режимом приемов пищи. Важно избегать гиподинамии, ежедневно обеспечивать организму физическую нагрузку в виде ходьбы, 2-3 раза в течение недели заниматься спортом. Регулярный контроль глюкозы необходим лицам из групп риска (лишний вес, зрелый и пожилой возраст, случаи СД среди родственников).
