Клинические рекомендации по лечению сахарному диабету
1. 2019 Клинические рекомендации “Сахарный диабет 2 типа у взрослых” (Общественная организация «Российская ассоциация эндокринологов»).
Аналоги инсулина – форма инсулина, в которой произведены некоторые изменения в молекуле человеческого инсулина. Аналог действует так же, как инсулин, но с фармакокинетическими/фармакодинамическими различиями, которые могут иметь преимущества.
Артериальная гипертензия– это синдром повышения систолического АД ≥ 140 мм рт.ст. и/или диастолического АД ≥ 90 мм рт.ст. при гипертонической болезни и симптоматических АГ, приводящего к поражению органов-мишеней.
Базальный (пролонгированный) инсулин – инсулин средней продолжительности действия, длительного или сверхдлительного действия
Базальный режим инсулинотерапии – введение пролонгированного инсулина.
Болюсы инсулина – введение инсулина короткого (ультракороткого) действия, необходимое для поддержания целевой гликемии после еды и для коррекции гипергликемии.
Вариабельность гликемии– частые колебания уровня глюкозы в крови, от очень высоких до очень низких показателей.
Гипергликемия – уровень глюкозы в крови выше нормальных значений.
Гипогликемия – уровень глюкозы в крови ниже нормальных значений.
Гликемия – концентрация глюкозы в крови.
Гликированный гемоглобин (HbA1c) – показатель, который отражает средний уровень глюкозы в крови за последние 2-3 месяца.
Диабетическая нейропатия – комплекс клинических и субклинических синдромов, каждый из которых характеризуется диффузным или очаговым поражением периферических и/или автономных нервных волокон в результате сахарного диабета.
Диабетическая нефропатия – специфическое поражение почек при сахарном диабете, сопровождающееся формированием узелкового гломерулосклероза, приводящего к развитию терминальной почечной недостаточности, требующей проведения заместительной почечной терапии (диализ, трансплантация).
Диабетическая остеоартропатия – безболевая, прогрессирующая деструкция одного или нескольких суставов стопы на фоне нейропатии.
Диабетическая ретинопатия — специфичное позднее нейромикрососудистое осложнение сахарного диабета, развивающееся, как правило, последовательно от изменений, связанных с повышенной проницаемостью и окклюзией ретинальных сосудов до появления новообразованных сосудов и фиброглиальной ткани.
Диабетический макулярный отек— утолщение сетчатки, связанное с накоплением жидкости в межклеточном пространстве нейроэпителия вследствие нарушения гематоретинальных барьеров и несоответствия между транссудацией жидкости и способности к ее реабсорбции клетками пигментного эпителия. Диабетический макулярный отек может развиться при любой стадии диабетической ретинопатии.
Инкретины — гормоны желудочно-кишечного тракта, вырабатываемые в ответ на прием пищи и вызывающие стимуляцию секреции инсулина.
Инсулин – гормон, регулирующий уровень глюкозы в крови, стимулируя поглощение глюкозы тканями.
Инсулинорезистентность – нарушение биологического ответа на экзогенный или эндогенный инсулин.
Интенсифицированная (базис-болюсная) инсулинотерапия – режим инсулинотерапии путем многократных инъекций инсулина короткого (ультракороткого) действия и базального инсулина либо путем постоянной подкожной инфузии инсулина ультракороткого действия посредством инсулиновой помпы***.
Ишемическая болезнь сердца – термин, объединяющий группу заболеваний в основе патологического процесса которого лежит несоответствие между потребностью сердца в кровоснабжении и его реальным осуществлением вследствие быстропрогрессирующего коронарного атеросклероза.
Критическая ишемия нижних конечностей – состояние, при котором имеет место выраженное снижение кровотока по магистральным артериям нижних конечностей, приводящее к гипоксии мягких тканей и угрожающее их жизнеспособности.
Липодистрофия – патологическое изменение жировой ткани в местах инъекций инсулина.
Непрерывное мониторирование глюкозы – измерение уровня глюкозы в интерстициальной жидкости непрерывно с помощью устанавливаемых подкожно сенсоров с последующим переводом в значения уровня глюкозы плазмы.
Обучение пациентов– комплекс мероприятий, направленных на подготовку управлению заболеванием.
Предиабет– это нарушение углеводного обмена, при котором не достигаются критерии сахарного диабета, но превышены нормальные значения глюкозы крови (включает любое из нарушений: нарушенную гликемию натощак и нарушенную толерантность к глюкозе).
Самоконтроль гликемии – самостоятельное определение глюкозы крови пациентами в домашних условиях с помощью глюкометра.
Сахарный диабет 2 типа – нарушение углеводного обмена, вызванное преимущественной инсулинорезистентностью и относительной инсулиновой недостаточностью или преимущественным нарушением секреции инсулина с инсулинорезистентностью или без нее.
Старческая астения – ассоциированный с возрастом синдром, основными клиническими проявлениями которого являются повышенная утомляемость, непреднамеренная потеря веса, снижение мобильности и мышечной силы. В основе развития старческой астении лежит саркопения – возраст-ассоциированная мышечная атрофия.
Функционально зависимые пациенты пожилого возраста – лица, регулярно нуждающиеся в посторонней помощи в ежедневной активности по причине ухудшения их функционального статуса. Для них характерна более низкая ожидаемая продолжительность жизни и более высокий риск госпитализаций.
Функционально независимые пациенты пожилого возраста –лица, которые не нуждаются в помощи при выполнении мероприятий повседневной активности, или нуждаются в ней в минимальном объеме (например, при необходимости добраться до мест, расположенных вне привычной дистанции).
Хлебная единица –количество продукта, содержащего 10-12 граммов углеводов.
Хроническая болезнь почек – наднозологическое понятие, обобщающее повреждение почек или снижение скорости клубочковой фильтрации менее 60 мл/мин/1,73 м2, персистирующее в течение более 3 мес, независимо от первичного диагноза.
Хроническая сердечная недостаточность – клинический синдром, характеризующийся типичными жалобами (одышка, отеки лодыжек, усталость и другие), которые могут сопровождаться повышенным давлением в яремных венах, застойными хрипами в легких, периферическими отеками, вызванными нарушением структуры и/или функцией сердца, что приводит к уменьшению сердечного выброса и/или повышению внутрисердечного давления в покое или во время нагрузки.
Целевой уровень глюкозы плазмы – индивидуально определяемый уровень глюкозы плазмы натощак, перед едой, через 2 часа после еды, на ночь, ночью.
Шприц-ручка – устройство для инъекций инсулина.
3P–MACE – комбинированая трехкомпонентная точка основных сердечно-сосудистых событий (сердечно-сосудистая смерть, нефатальный ИМ, нефатальный инсульт).
Критерии оценки качества медицинской помощи
| № | Критерии качества | Уровень убедительности рекомендаций | Уровень достоверности доказательств |
| 1. | Выполнено исследование уровня гликированного гемоглобина (HbA1c) 1 раз в 3 мес | С | 5 |
| 2. | Даны рекомендации пациенту по самоконтролю гликемии с помощью глюкометра: в дебюте заболевания и при недостижении целевых уровней гликемического контроля – не менее 4 раз в сутки; не менее 4 раз в сутки на интенсифицированной инсулинотерапии; не менее 1 раза в сутки на диетотерапии; не менее 1 раза в сутки в разное время + 1 гликемический профиль (не менее 4 раз в сутки) в неделю на пероральной сахароснижающей терапии и/или арГПП-1 и/или базальном инсулине; не менее 2 раз в сутки в разное время + 1 гликемический профиль (не менее 4 раз в сутки) в неделю на готовых смесях инсулина | В | 2 |
| 3. | Выполнен общий (клинический) анализ крови не реже 1 раза в год | С | 5 |
| 4. | Выполнен биохимический анализ крови (белок общий, кальций общий, общий холестерин, ХЛНП, триглицериды, билирубин, мочевина, креатинин, аланинаминотрансфераза, аспартатаминотрансфераза, калий, натрий) не реже 1 раза в год | С | 5 |
| 5. | Выполнено исследование СКФ не реже 1 раза в год | С | 5 |
| 6. | Выполнен общий анализ мочи не реже 1 раза в год | С | 5 |
| 7. | Выполнено исследование биохимического анализа утренней порции мочи (альбумин или альбумин/креатинин) не реже 1 раза в год | С | 5 |
| 8. | Выполнено ЭКГ исследование не реже 1 раза в год | С | 5 |
| 9. | Выполнен осмотр мест инъекций инсулина (у пациентов на инсулинотерапии) не реже 1 раза в 6 месяцев | А | 2 |
| 10. | Выполнено комплексное обследование стоп (визуальный осмотр, оценка вибрационной, тактильной и температурной чувствительности нижних конечностей, определение пульсации на артериях стоп не реже 1 раза в год | В | 3 |
| 11. | Выполнено определение индивидуального целевого уровня гликированного гемоглобина (HbA1c) и целевых значений гликемии натощак, через 2 часа после еды и на ночь | В | 3 |
| 12. | Проведено назначение/оптимизация сахароснижающей терапии для улучшения показателей гликемического контроля | А | 1 |
| 13. | Проведена консультация врача-офтальмолога с биомикроскопией глазного дна под мидриазом | С | 5 |
| 14. | Проведены обучающие мероприятия («школа диабета»/индивидуальное обучение) | С | 4 |
Шкала оценки уровней достоверности доказательств (УДД) для методов диагностики (диагностических вмешательств)
| УДД | Расшифровка |
| 1 | Систематические обзоры исследований с контролем референсным методом или систематический обзор рандомизированных клинических исследований с применением мета-анализа |
| 2 | Отдельные исследования с контролем референсным методом или отдельные рандомизированные клинические исследования и систематические обзоры исследований любого дизайна, за исключением рандомизированных клинических исследований, с применением мета-анализа |
| 3 | Исследования без последовательного контроля референсным методом или исследования с референсным методом, не являющимся независимым от исследуемого метода или нерандомизированные сравнительные исследования, в том числе когортные исследования |
| 4 | Несравнительные исследования, описание клинического случая |
| 5 | Имеется лишь обоснование механизма действия или мнение экспертов |
Шкала оценки уровней достоверности доказательств (УДД) для методов профилактики, лечения и реабилитации (профилактических, лечебных, реабилитационных вмешательств)
| УДД | Расшифровка |
| 1 | Систематический обзор рандомизированных клинических исследований с применением мета-анализа |
| 2 | Отдельные рандомизированные клинические исследования и систематические обзоры исследований любого дизайна, за исключением рандомизированных клинических исследований, с применением мета-анализа |
| 3 | Нерандомизированные сравнительные исследования, в том числе когортные исследования |
| 4 | Несравнительные исследования, описание клинического случая или серии случаев, исследования «случай-контроль» |
| 5 | Имеется лишь обоснование механизма действия вмешательства (доклинические исследования) или мнение экспертов |
Шкала оценки уровней убедительности рекомендаций (УУР) для методов профилактики, диагностики, лечения и реабилитации (профилактических, диагностических, лечебных, реабилитационных вмешательств)
| УУР | Расшифровка |
| A | Сильная рекомендация (все рассматриваемые критерии эффективности (исходы) являются важными, все исследования имеют высокое или удовлетворительное методологическое качество, их выводы по интересующим исходам являются согласованными) |
| B | Условная рекомендация (не все рассматриваемые критерии эффективности (исходы) являются важными, не все исследования имеют высокое или удовлетворительное методологическое качество и/или их выводы по интересующим исходам не являются согласованными) |
| C | Слабая рекомендация (отсутствие доказательств надлежащего качества (все рассматриваемые критерии эффективности (исходы) являются неважными, все исследования имеют низкое методологическое качество и их выводы по интересующим исходам не являются согласованными) |
В совместном документе Эндокринного общества (ES) с Европейским обществом эндокринологии (ESE), Американским геронтологическим обществом (GSA) и Обществом по борьбе с ожирением (OS) определены основанные на доказательствах стратегии лечения диабета, основных сопутствующих заболеваний и осложнений у пожилых людей: артериальной гипертензии, гиперлипидемии, застойной сердечной недостаточности, ретинопатии, нейропатии и хронической болезни почек*.
Среди пожилых людей 65 лет и старше с диабетом 90–96% имеют 2-й тип (СД2). Это возрастная проблема,пик выявления приходится на возраст 65–79 лет. Помимо патофизиологии самого заболевания, возраст оказывает существенное влияние на частоту возникновения серьезных осложнений. По данным Эндокринного общества, около половины людей с диабетом старше 65 лет имеют диабетическую нефропатию. Диабетическая болезнь почек составляет почти половину всех случаев терминальной стадии почечной недостаточности в США. Риск ампутации нижних конечностей в 10 раз выше у пожилых больных с диабетом, чем у людей, не имеющих заболевания.
Эндокринное общество совместно с профильными профессиональными сообществами определили темы, которые оказывают наибольшее влияние на состояние здоровья и качество жизни пожилых людей с диабетом.
Цели и медикаментозное лечение гипергликемии
1. Пожилым пациентам с диабетом рекомендуется подбирать такие схемы амбулаторного лечения, которые минимизируют риск гипогликемии.
2. Пациентам с диабетом в возрасте 65 лет и старше, которые получают инсулин, рекомендован частый самоконтроль или непрерывный контроль глюкозы крови в дополнение к оценке уровня гликированного гемоглобина HbA1c.
Модификация образа жизни и питание
3. Модификация образа жизни является первой линией терапии диабета пожилых.
4. Рекомендуется оценить состояние питания, используя опросник MNA (Mini Nutritional Assessment) и SNAQ (Short Nutritional Assessment Questionnaire).
5. Пожилым пациентам с диабетом субтильного телосложения рекомендуется использование диет, богатых белком и энергией, чтобы предотвратить нарушения питания и потерю веса.
6. Пожилым пациентам с диабетом, которым не удается достичь гликемических целей с модификацией образа жизни, рекомендуется избегать строгих диет, вместо этого ограничивать потребление сахара (если существует риск нарушения питания).
Лекарственная терапия гипергликемии
7. Пожилым пациентам с СД2 метформин рекомендуется в качестве стартового перорального препарата в дополнение к модификации образа жизни, кроме людей со значительным снижением функции почек (расчетная скорость клубочковой фильтрации 30 мл/мин/1,73 м2) или с непереносимостью препарата из-за желудочно-кишечных побочных эффектов.
8. Пациентам, не сумевшим достичь целевых значений гликемии при приеме метформина и изменении образа жизни, рекомендуется сочетать метформин с другими пероральными или инъекционными препаратами и/или инсулином. Однако, чтобы снизить риск гипогликемии, следует избегать назначения препаратов сульфонилмочевины и глинидов, инсулин назначать в щадящем режиме. Режимы лечения должны быть максимально простыми.
Лечение артериальной гипертензии у пожилых людей с диабетом
9. Для пожилых пациентов с диабетом в возрасте 65–85 лет целевое значение артериального давления 140/90 мм рт. ст. уменьшает риск сердечно-сосудистых заболеваний, инсульта и прогрессирующей хронической болезни почек.
10. Пациентам в группах высокого риска можно рекомендовать более низкие целевые значения.
В частности, больным с предшествующим инсультом, прогрессирующей хронической болезнью почек (расчетная скорость клубочковой фильтрации 60 мл/мин/1,73 м2 и/или альбуминурия). Однако в этом случае необходим контроль, чтобы избежать ортостатической гипотонии.
11. Пациентам с неудовлетворительным состоянием здоровья (терминальная стадия заболевания, умеренная или тяжелая деменция, нахождение в учреждении длительного ухода) можно рекомендовать более высокие целевые значения АД: 145–160/90 мм рт. ст. Выбор целевого значения – совместное решение врача и пациента с обсуждением преимуществ и рисков.
12. Пожилые пациенты с диабетом и артериальной гипертензией в качестве препарата первой линии терапии должны получать ингибитор АПФ или блокатор рецептора ангиотензина II.
Лечение гиперлипидемии
13. Пожилым пациентам с диабетом рекомендуется ежегодная оценка липидного профиля.
14. Для снижения значений липидного профиля рекомендуется лечение статинами. Это снижает риск сердечно-сосудистых событий и смерти от всех причин.
15. Рабочая группа не нашла строгих доказательств специфических целевых значений ХС ЛПНП в этой популяции больных, воздержавшись от обозначения определенных целевых значений для пожилых пациентов с диабетом в документе. Для пациентов 80 лет и старше или с короткой ожидаемой продолжительностью жизни целевые значения не должны быть настолько строгими.
16. Если терапия статинами недостаточна для снижения уровня ХС ЛПНП либо из-за наличия побочных эффектов, либо из-за того, что целевое значение ХС ЛПНП недостижимо, необходимо использовать альтернативные или дополнительные подходы: должны быть назначены препараты эзетимиба или ингибиторы PCSK9 (пропротеиновой конвертазы субтилизин-кексин типа 9).
17. Если уровень триглицеридов натощак выше 500 мг/дл, рекомендуется использовать рыбий жир и/или фенофибрат для снижения риска панкреатита.
Лечение застойной сердечной недостаточности у пожилых пациентов с диабетом
18. Пациентам с диабетом и застойной сердечной недостаточностью (СН) рекомендуется лечение в соответствии с клиническими рекомендациями по лечению СН.
19. Глиниды, росиглитазон, пиоглитазон, ингибиторы дипептидилпептидазы-4 (ДПП-4) следует назначать с осторожностью, чтобы не допустить ухудшение течения СН.
Вторичная профилактика сердечно-сосудистых заболеваний
20. Пациентам с атеросклеротическими сердечно-сосудистыми заболеваниями в анамнезе рекомендуется аспирин в низкой дозировке 75–162 мг/сут. для вторичной профилактики.
21. Назначение следует делать после оценки риска кровотечений и совместного принятия решения с пациентом, его семьей, опекунами.
Офтальмологические осложнения диабета у пожилых
22. Рекомендуется ежегодное всестороннее обследование глаз для диагностики заболеваний сетчатки глаза. Скрининг и лечение должен проводить офтальмолог в соответствии с текущими стандартами.
Нейропатия, падения и проблемы нижних конечностей
23. Для пациентов с прогрессирующей хронической сенсомоторной дистальной полинейропатией рекомендуются режимы лечения, которые снижают риск падения. Следует минимизировать использование седативных препаратов или лекарств, способствующих развитию ортостатической гипотонии и/или гипогликемии.
24. Пациентам с периферической нейропатией, нарушением равновесия и походки рекомендуется физиотерапия и специальные программы управления падением для снижения риска переломов и связанных с ними осложнений.
25. Пациенты с периферической нейропатией и/или заболеванием периферических сосудов необходимо направлять к врачу-подологу, ортопеду, ангиологу для профилактики, снижения риска диабетической стопы и/или ампутации нижних конечностей.
Хроническая болезнь почек у пожилых людей с диабетом
26. Пациентам, которые не находятся на диализе, рекомендуется ежегодный скрининг на хроническую болезнь почек с расчетом скорости клубочковой фильтрации и соотношения альбумина к креатинину в разовой порции мочи.
27. Пациентам с неудовлетворительным состоянием здоровья (терминальная стадия заболевания, умеренная или тяжелая деменция, нахождение в учреждении длительного ухода), имеющим предыдущее соотношение альбумина к креатинину менее 30 мг/г не рекомендуется дальнейшее ежегодное определение показателя.
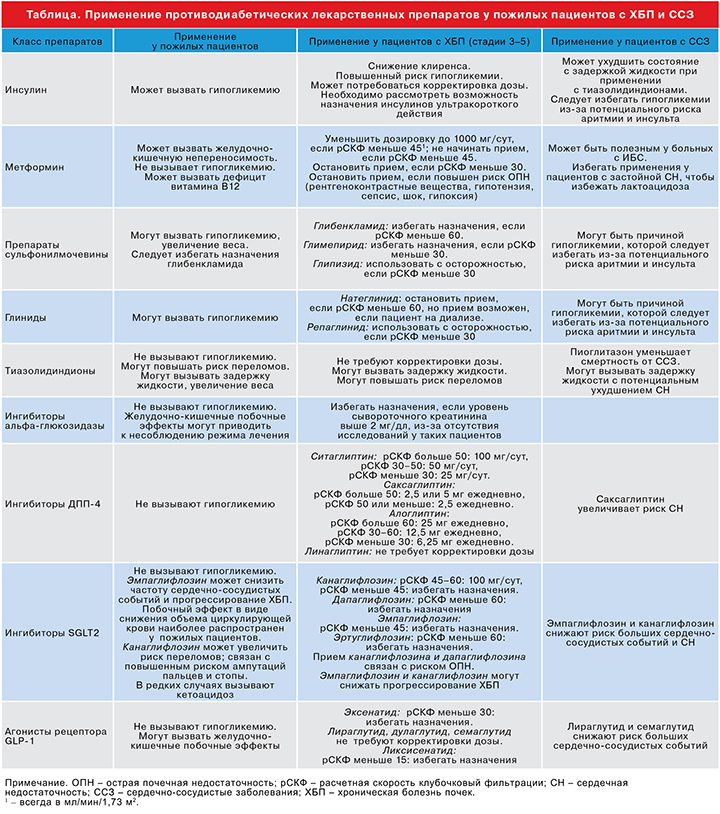
28. Пациентам со снижением расчетной скорости клубочковой фильтрации рекомендуется ограничить использование или дозировку противодиабетических препаратов (таблица), чтобы минимизировать побочные эффекты и осложнения, связанные с хронической болезнью почек.

Отдельные группы пациентов
29. Пожилым пациентам с диабетом, получающим лечение в больнице или учреждениях долгосрочного ухода, рекомендуется установить четкие целевые значения гликемии на уровне 100–140 мг/дл (5,55–7,77 ммоль/л) натощак и 140–180 мг/дл (7,77–10 ммоль/л) после приема пищи, избегая гипогликемии.
30. Пожилым пациентам с неизлечимой болезнью или тяжелым сопутствующим заболеванием рекомендуется упростить стратегию лечения.
31. Пожилым людям 65 лет и старше без установленного диагноза «сахарный диабет» рекомендуется рутинный скрининг HbA1c во время пребывания в больнице для диагностики и лечения при необходимости.
____________________
* Treatment of Diabetes in Older Adults: An Endocrine Society* Clinical Practice Guideline. J. Clin. Endocrinol. Metab. 2019;104(5):1520–1574.
