Пациенты с сахарным диабетом в стоматологии
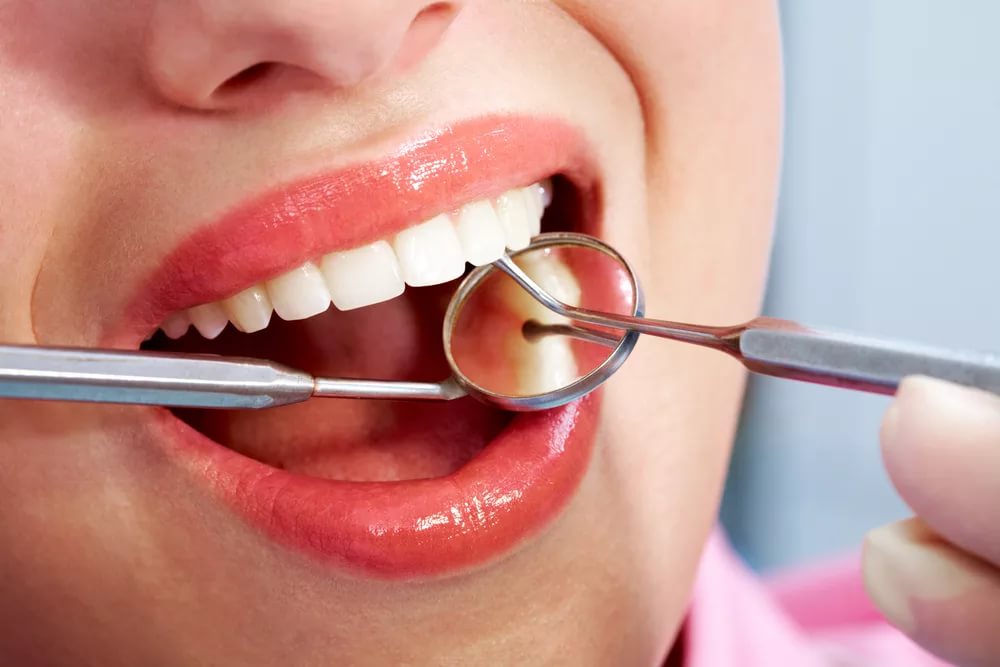
Сахарный диабет — противопоказание для очень многих врачебных махинаций, а также заболевание, которое провоцирует множество других проблем со здоровьем. В том числе и стоматологических. Стоматология и сахарный диабет связаны гораздо сильнее, чем многие думают.
Отчасти это происходит из-за того, что при сахарном диабете в значительной степени ослаблены все защитные функции организма, тем самым повышается риск развития различных инфекционных заболеваний. А в полости рта, где для них присутствует постоянная питательная среда, инфекционные бактерии размножаются с катастрофической скоростью, вызывая известные нам гингивит, пародонтит и кариес. К примеру, вероятность пародонтита у больных сахарным диабетом в 3-4 раза выше, чем у других людей.
Кроме того, при сахарном диабете происходят изменения в самой структуре зубов: нарушается кровообращение и снабжение зубных тканей питательными веществами, уменьшается слюновыделение, ослабевает и истончается эмаль.
Именно поэтому для больных сахарным диабетом особенно важно регулярно, не реже, чем раз в полгода, посещать стоматологию для профилактического осмотра.
Лечение и удаление зубов при сахарном диабете

Специфика лечения зубов при сахарном диабете заключена в том, что проводить любые стоматологические операции можно только в стадии компенсации болезни. За исключением случаев серьезных инфекционных заболеваний полости рта, требующих незамедлительного лечения — в этом случае лечить зубы можно только после принятия инсулина.
Свои ограничения имеет и удаление зубов: оно проводится только в утренние часы после консультации с эндокринологом, принятия инсулина и предварительной антисептической обработки полости рта.
Имплантация и протезирование зубов при сахарном диабете
Повышенная чувствительность, слабый иммунитет и быстрая утомляемость больных сахарным диабетом требуют особого внимания при планировании протезирования или имплантации зубов.
Важно понимать, что имплантация возможно только при инсулинонезависимой форме диабета — иначе имплант попросту не приживется в кости, да и сама операция станет достаточно рискованной. Но в большинстве случаев даже при такой форме заболевания имплантация почти не проводится, исключения редки.
Протезирование при сахарном диабете возможно, но не металлическими протезами: они могут повлиять на количество и качество выделяемой слюны и спровоцировать аллергическую реакцию. Поэтому наиболее распространенный вариант материалов протезов для диабетиков — безметалловая керамика, почти не уступающая металлокерамическим протезам по прочности и даже превосходящая их по эстетическим качествам.
Профилактика заболеваний зубов при сахарном диабете
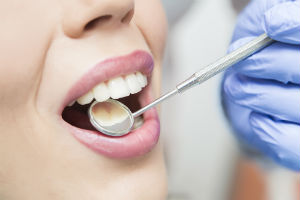
Пациентам с таким диагнозом важно прилагать больше усилий и уделять больше внимания гигиене полости рта:
После каждого приема пищи чистить зубы мягкой щеткой и пастой, пользоваться ополаскивателем и зубной нитью;
Перед стоматологическими операциями (Важно! Не только после них, но и перед ними) полностью исключить твердую пищу, которая может даже незначительно травмировать мягкие ткани полости рта и нанести ранки;
Визит к стоматологу стоит планировать каждые 3-6 месяцев, желательно иметь при себе результаты последних анализов и медицинскую карту — это поможет спланировать правильное лечение зубов.
Отказаться от курения, которое усугубляет стоматологические заболевания.
Контроль сахарного диабета — важный нюанс при планировании стоматологического лечения. Специалисты клиники «Ас-Стом» помогут правильно составить план лечения. Записаться на прием можно по телефону 597-05-05 или с помощью формы онлайн-заявки.
Любое заболевание накладывает свой отпечаток на выбор средств и методов стоматологического лечения, начиная от анестезии и заканчивая конкретными методиками лечения, и профилактикой осложнений. Пациенты с сахарным диабетом нуждаются в пристальном внимании со стороны докторов, на всех этапах лечения. MedAboutMe расскажет, как осуществляется стоматологическое лечение при сахарном диабете: лечение осложнения кариеса, удаление зубов, протезирование и каковы особенности реабилитационного периода.
Диабет и состояние полости рта

Особенности стоматологического лечения при сахарном диабете обусловлены изменениями в работе всего организма и в полости рта, в частности. Эта патология существенным образом меняет работу полости рта как целой системы.
Часто пациенты с диабетом приходят на прием к стоматологу с жалобами на сухость рта, из-за чего формируется упорное воспаление десен, стоматиты, слабо реагирующее на рекомендованное лечение. Из-за снижения работы местного и общего иммунитета нередко присоединяется вторичная инфекция.
Для пациентов с сахарным диабетом характерны осложненные формы воспаления десен — пародонтит, характеризующийся разрушением круговой связки зуба, расшатыванием зубов, существенным оголением корней. Как следствие, формируется повышенная чувствительность.
Из-за отсутствия достаточной выработки слюны и сниженной работы иммунитета характерна множественная форма кариеса, его быстрый переход в осложнения: пульпиты и периодонтиты. Учитывая множество особенностей организма диабетиков, многие стоматологические методики лечения противопоказаны или же могут выполняться с некоторыми особенностями.
Часто пациенты просто не догадываются о необходимой подготовке даже при лечении осложнений кариеса, из-за чего и формируются осложнения. Нередко страх перед лечением и возможными осложнениями заставляет пациентов тянуть с обращениями к специалисту, что только ухудшает ситуацию.
MedAboutMe расскажет об основных рисках, правилах подготовки к лечению и развенчает самые распространенные заблуждения.
Выбор анестезии для пациентов с сахарным диабетом
Сегодня, большинство стоматологических манипуляций проходит под анестезией. Это делается для комфорта пациента и возможности полноценного проведения всех необходимых манипуляций доктором. Выбор анестезии при сопутствующих заболеваниях у пациентов целая наука. Свои особенности на требования к анестетикам накладывает и сахарный диабет.
Анестезия необходима при лечении осложнений кариеса, причем она должна осуществлять полноценное обезболивание на достаточно продолжительный период времени. Для продления действия анестетика в его состав вводят вазоконстрикторы — адреналин, норадреналин.
Как раз вокруг адреналина сосредоточены основные домыслы пациентов и опасение осложнений. На самом деле, нет никаких противопоказаний для включения адреналина в состав обезболивающих препаратов. Это обстоятельство не может повлиять на диабет и его течение.
При компенсированном диабете анестезия проводится без каких-либо ограничений и особенностей, но только при переносимости выбранного препарата и отсутствия индивидуальных реакций. Главное, пациенты с сопутствующей патологией перед стоматологическим лечением должны проконтролировать уровень сахара, сообщить о заболевании доктору и в последующем строго выполнять все рекомендации.
Особенности лечения воспаления десен
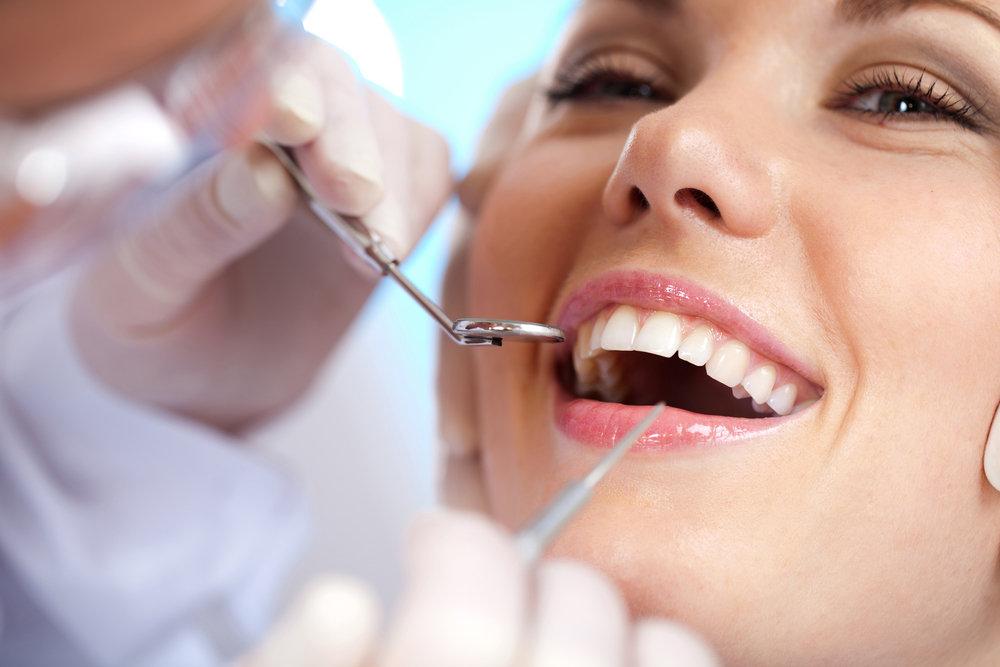
Воспаление десен — это практически неразлучный спутник сахарного диабета. Нередко именно по такому упорному воспалению стоматологи предлагают своим пациентам пройти диагностику и исключить сахарный диабет, а в результате оказываются первыми докторами, которые поставили предварительный диагноз.
Изменения в работе организма, которые спровоцировал диабет, будут способствовать развитию слабого воспаления в ответ на лечение, повышению риска формирования осложнений и присоединению вторичной инфекции.
В обычных условиях у пациентов без сопутствующих патологий воспаление лечат путем устранения всех провоцирующих факторов, усиленной гигиены полости рта и местного использования лекарственных препаратов (полоскания, аппликации и др.). Но пациенты с сахарным диабетом, ввиду всех рисков и возможных осложнений, нуждаются в другой, усиленной схеме лечения. Крайне редко воспаление можно купировать без приема антибиотиков, которые подбираются в индивидуальном порядке, исходя из многих критериев: особенности течения диабета, наличие осложнений, состояние полости рта и пациента.
Как проходит удаление зубов у пациентов с сахарным диабетом?
Как правило, удаление зубов проходит в плановом порядке, исключительно при компенсированном диабете. В противном случае возрастает риск серьезных осложнений и даже угрозы для здоровья.
Перед и после процедуры пациентам рекомендовано измерить уровень сахара и даже при незначительном ухудшении самочувствия сообщить об этом доктору. В кабинете стоматологов-хирургов имеется все необходимое для оказания квалифицированной помощи.
После процедуры пациенты с диабетом нуждаются в пристальном наблюдении и должны посетить доктора на следующий день. В дальнейшем посещения врача идут по графику, который устанавливается в индивидуальном порядке. Опасения докторов связаны с возможными осложнениями: воспаление лунки удаленного зуба, кровотечения и др.
По эти причинам для всех пациентов разрабатывается индивидуальный план ухода за лункой удаленного зуба с обязательным назначением антибиотиков для профилактики инфицирования.
Когда нужны антибиотики?
При стоматологическом лечении пациентов с сахарным диабетом антибиотики назначаются с несколькими целями: сдерживание роста уже имеющейся флоры, ведь слюна (основной защитник полости рта) не может вырабатываться в достаточном количестве, и профилактика инфекционных осложнений.
Антибиотики назначаются даже при лечении осложнений кариеса: гангренозный пульпит, любые виды периодонтитов. Собственных сил организма для борьбы с инфекцией и воспалением может оказаться недостаточно.
В обязательном порядке антибиотики назначаются после удаления зубов, независимо от уровня сложности операции: обычное, сложное или атипичное удаление. Только так можно говорить о профилактике присоединения инфекции и благополучном заживлении операционной раны.
СТОМАТОЛОГИЧЕСКАЯ РЕАБИЛИТАЦИЯ БОЛЬНЫХ САХАРНЫМ ДИАБЕТОМ
Проф. Т.И. Ибрагимов
Сахарный
диабет (СД) – одно из самых часто встречаемых и трудно излечимых
заболеваний. Осложнения, возникающие со стороны органов и систем
организма человека, в том числе в полости рта, приводят к длительной
потере трудоспособности.
Актуальность проблемы СД
доказывает и тот факт, что период с 2000 по 2010 год. ВОЗ объявила
десятилетием борьбы с этим заболеванием. Число больных растёт с каждым
годом. Если в 1994 году в мире насчитывалось 110 млн человек с
диагностированным СД, то в 2000 году эта цифра увеличилась до 170 млн, а
в 2010 году прогнозируется увеличение числа больных до 230 млн человек.
По данным ВОЗ, в мире приблизительно в 2 раза больше больных с
недиагнос-тированным СД, особенно в развивающихся странах, к которым по
уровню жизни, к сожалению, относят и Россию. В России в 1994 году
насчитывалось 1,9 млн человек с диагностированным СД, в 2000 году –
около 3 млн, а к 2010 году, предполагают, эта цифра составит порядка 5-7
млн.
Наличие СД значительно затрудняет
прогнозирование результатов ортопедического лечения пародонтита и других
патологий зубо-челюстной системы. В этой группе больных клиническая
картина в полости рта не всегда точно отражает тяжесть патологии
зубо-челюстной системы. Именно поэтому при планировании конструкций
зубных протезов следует исходить не только из клинических данных о
состоянии тканей полости рта, но и из тяжести течения общего
заболевания. В ином случае лечение может привести к отрицательным
результатам, в частности, к ухудшению состояния тканей протезного ложа.
Залог
успеха стоматологической реабилитации больных СД – всестороннее
обследование не только тканей полости рта, но и всего организма.
Врачу-стоматологу
необходимо знать тип СД, длительность заболевания и степень его
компенсации. Показатель верхнего порога гли-кированного гемоглобина при
длительной компенсации СД I типа соответствует стадии субкомпенсации СД
II типа. Такая же картина характерна для гликемии натощак, но важно
помнить, что подходы
к
стоматологической реабилитации больных СД в стадии длительной
компенсации и субкомпенсации значительно отличаются друг от друга.
Подробнее об этом будет сказано позже. Необходимость изучения уровня
гликированного гемоглобина связана с тем, что при исследовании уровня
глюкозы натощак результаты говорят о содержании сахара в крови в момент
исследования, а гликированный гемоглобин – показатель степени
компенсации СД в течение предыдущих 4-8 нед. Иными словами, если в
течение 2 мес до исследования был скачок содержания сахара в крови,
связанный с декомпенсацией заболевания или нарушением режима питания,
показатели гликированного гемоглобина будут высокими, хотя содержание
сахара в крови будет в норме.
Для объективной оценки
длительности компенсации СД изучают сахарную кривую по месяцам и годам.
Это исследование проводят всем больным, находящимся на диспансерном
наблюдении. При этом надо уточнить, была ли у пациентов стабильная
компенсация СД не только по годам, но и по месяцам, так как при её
отсутствии по месяцам и наличии кривой средней компенсации по годам
нельзя говорить о том, что заболевание компенсировано. Субкомпенсация
или декомпенсация СД наступают чаще всего весной и осенью, а нарушения
диеты, особенно у мужчин, наблюдаются во время праздников.
Врачи-стоматологи допускают следующие основные ошибки при протезировании больных сахарным диабетом.
•
Отказ врача-стоматолога от оказания полноценной стоматологической
помощи. Он связан с опасениями по поводу развития осложнений СД и, как
следствие, – осложнение имеющихся или развитие новых патологических
процессов в полости рта. Именно поэтому стоматологу-ортопеду приходится
переделывать или изготавливать другую конструкцию зубного протеза.
• Изготовление дорогостоящих постоянных конструкций зубных протезов без учёта тяжести течения и степени компенсации СД.
Многие
врачи, узнав, что у пациента СД, ограничиваются минимальными врачебными
вмешательствами или вообще отказываются от протезирования, не выяснив
при этом степень тяжести и компенсации заболевания.
Кроме
того, по некоторым данным, воспалительные очаги в организме, в том
числе в полости рта, препятствуют компенсации СД, а полноценная
стоматологическая санация у пациентов с выраженными воспалительными
заболеваниями полости рта позволяет
снизить дозу
инсулина. Это ещё раз доказывает, что стоматологическая реабилитация
больных имеет социальное значение. О том же в первый день работы говорил
проф. В.В. Садовский.
Приведём несколько клинических примеров, когда ортопедическое лечение планировалось без учёта соматического статуса пациента.
Клинический пример 1: Пациентка
К., 36 лет, в течение нескольких лет обращалась в различные клиники
своего города с просьбой устранить косметический дефект в области
фронтальных зубов верхней челюсти. При этом она указывала, что у неё СД
II типа компенсированной формы. Было проведено терапевтическое лечение,
но эстетический результат пациентку не удовлетворил. Она обратилась к
стоматологу-ортопеду с просьбой изготовить зубные протезы, которые
восстановят эстетику. Врач, узнав, что у пациентки СД, отказался от
постоянных конструкций и изготовил пластмассовые коронки (каппы). Через
год после протезирования пациентка обратилась к тому же врачу с жалобами
на кровоточивость дёсен при чистке зубов и изменение цвета
пластмассовых коронок. Эти осложнения врач связал с СД и рекомендовал
пациентке обратиться в специализированную клинику. При сборе анамнеза
выяснилось, что пациентка тщательно соблюдает диету (необходимая
составная часть лечения СД II типа), 3 раза в неделю по 1 часу плавает в
бассейне (один из методов сохранения компенсации СД – регулярные
физические нагрузки), регулярно проводит исследование крови. Глюкоза в
крови держится в пределах нормы более 5 лет. Пациентка была направлена в
институт эндокринологии для тщательного обследования. По данным
анализов выяснилось, что уровень глюкозы натощак составил 5,1 ммоль/л, а
гликированного гемоглобина HbA1c – 5,8%. В институте эндокринологии был
поставлен диагноз «СД II типа со стойкой и длительной компенсацией».
После подтверждения
диагноза «СД II типа со стойкой и длительной компенсацией» были сняты
пластмассовые коронки (каппы), проведено инструментально-медикаментозное
лечение пародонтита и твёрдых тканей зубов, изготовлены временные
коронки, а через месяц – металлокерамические коронки. Пациентка 1 раз в
год приезжает на профилактический осмотр к стоматологу и эндокринологу.
Через 3 года после протезирования состояние тканей пародонта стабильное,
кровоточивость дёсен при чистке зубов отсутствует, пациентка довольна
эстетикой и функцией зубов.
Клинический пример 2: Пациенту
с субкомпенсированной формой СД в июле 2002 года в одной из районных
поликлиник г. Москвы были изготовлены металлокерамические зубные протезы
(без выяснения общего статуса). В январе 2003 года пациент обратился с
жалобами на кровоточивость дёсен и боли при надкусывании и жевании пищи.
Из анамнеза выяснилось, что пациент достаточно хорошо следит за диетой,
принимает инсулиновые препараты и регулярно исследует содержание
глюкозы в крови, но иногда, со слов пациента, во время праздников, он
нарушает режим диеты и употребляет спиртные напитки. После этого
появляется необходимость пройти курс лечения в эндокринологическом
отделении. Так случилось и в этот раз.
Пациенту были
сняты металлокерамические зубные протезы, изготовлены временные каппы из
отечественного керамерного материала «Эстерфил ФОТО» (фиксированы на
временный безэв-геноловый цемент) и было проведено комплексное лечение
паро-донтита. В настоящее время пациент находится под диспансерным
наблюдением эндокринолога и стоматолога-ортопеда (посещение через каждые
6 мес). Изготовить постоянные несъёмные конструкции зубных протезов
пока не представляется возможным из-за тяжёлого течения СД.
Клинический пример 3: Данному
пациенту, также без выяснения наличия соматической патологии 2 года
назад были изготовлены постоянные (достаточно дорогие) несъёмные зубные
протезы. Последствия лечения аналогичны описанным в предыдущем примере.
На фоне обострения СД развились воспалительные явления в тканях
пародонта, которые в течение первого года после протезирования
поддавались лечению терапевтическими и физиотерапевтическими методами. В
течение года костная ткань альвеолярного отростка значительно
резорбировалась и произошло оголение шеек зубов. Полноценной гигиене
полости рта и лечению пародонтита препятствовали несъёмные зубные
протезы. Эти конструкции пришлось снять, изготовить временные шинирующие
каппы и провести комплексное лечение пародонтита. По истечении периода
длительной компенсации СД (1,5 года) пациенту были изготовлены
постоянные шинирующие протезы.
Клинический пример 4: Пациентка
с частичной вторичной аде-нтией (III класс по Кеннеди) и ГП лёгкой
степени тяжести обратилась в клинику университета в феврале 2003 года.
Она находится на диспансерном наблюдении в Институте эндокринологии.
После
изучения диспансерной карты и результатов
дополнительных методов исследования был подтверждён СД II типа,
пребывающий в течение последних четырёх лет в стадии компенсации. С
пациенткой провели разъяснительную беседу, и было решено провести
полноценное ортопедическое лечение с помощью постоянных конструкций.
Последнее контрольное диспансерное обследование было проведено в марте
2009 года Результаты хорошие. Жалоб нет. Слизистая бледно-розового
цвета. Гликированный гемоглобин в крови в пределах нормы.
Для
субкомпенсированной и декомпенсированной стадий СД характерны яркие
изменения в тканях полости рта, убедительно говорящие об отсутствии
компенсации основного заболевания: гингивит, пародонтит и
эрозивно-язвенные изменения десны. Поскольку таким пациентам больно
чистить зубы, гигиена полости рта у них неудовлетворительная, а это
значительно усугубляет течение вышеназванных патологий.
Все патологические
изменения мягких тканей полости рта, если они связаны с осложнениями СД,
являются подтверждением декомпенсации основного заболевания. В этом
случае необходимо направить пациента на обследование к эндокринологу.
Какой
же представляется тактика врача при стоматологической реабилитации
больных СД. Прежде всего, стоматологу совместно с эндокринологом
необходимо уточнить диагноз, тип и степень компенсации СД. Провести с
пациентом беседу о необходимости соблюдения всех врачебных рекомендаций
эндокринолога и стоматолога, а также разъяснить возможные осложнения при
их невыполнении. После этого пациентам с СД в стадии стойкой и
длительной компенсации (более 1 года) рекомендуется провести полноценное
ортопедическое лечение с учётом тяжести клинической ситуации в полости
рта на момент исследования. Пациентам с субкомпенсиро-ванной и
декомпенсированной формами СД необходимо провести неотложные и
профилактические мероприятия: профессиональную гигиену,
антибактериальную и противовоспалительную терапию, устранить
травматическую окклюзию, выполнить временное шинирование и
протезирование. После длительной и стойкой компенсации СД (1-1,5 года)
можно приступать к полноценной постоянной стоматологической
реабилитации.
До начала ортопедического лечения
необходимо, прежде всего, устранить суперконтакты и моменты, блокирующие
движения нижней челюсти. Окклюзионная нагрузка на зубы при жевании
контролируется
центральной нервной системой (ЦНС) при помощи очень сложного механизма с
участием механорецепторов, сенсорной и моторной систем, непосредственно
ЦНС (существенная роль отводится коре головного мозга). Таким образом,
осуществляется контроль силы жевательных мышц при жевании. При жевании
на пародонт зубов с суперконтактами действует нагрузка более сильная,
чем на пародонт остальных зубов. Это приводит к развитию патологии
пародонта, особенно у больных со сниженными компенсаторными
возможностями организма и скомпрометированным иммунитетом.
Избежать этого может
помочь ИП. Его проводят поэтапно, с применением артикуляционной бумаги
различной толщины. Первичное пришлифовывание проводят с использованием
артикуляционной бумаги толщиной 150-200 мкм. Затем используют бумагу
толщиной 80-100 мкм. Окончательное пришлифовывание выполняют с бумагой
толщиной 8-12 мкм.
Хотелось бы упомянуть несколько
общеизвестных фактов, которые следует учитывать при протезировании
больных СД. До начала лечения в первую очередь необходимо выверить
окклюзионные контакты и устранить все суперконтакты и моменты,
блокирующие движения нижней челюсти. При лечении пародонтита у больных с
субком-пенсированной формой СД рекомендуется изготавливать съёмные
конструкции шинирующих лечебных аппаратов или проводить временное
шинирование с помощью микроволоконных арматур систем «Ribbond»,
«Fiber-Splint», «Fiber-Splint ML» и др. Преимущество этих арматур
заключается в том, что их можно оставить на зубных рядах на долгое
время, исходя из эстетических и функциональных соображений.
При
планировании несъёмных зубных протезов, особенно пациентам с СД в
стадии субкомпенсации и декомпенсации, необходимо использовать инертные
материалы, исключающие адгезию микроорганизмов, и соблюдать все технологические этапы их изготовления.
Качество
изготовления и обработки протезов также очень важны для таких больных.
Недостаточная полировка коронок, наличие остатков фиксационного цемента в
пришеечной области ведёт к быстрому образованию зубного налёта, адгезии
микрофлоры, хронической травме десны и более быстрому развитию
травматического узла по сравнению с пациентами без сопутствующей
соматической патологии.
Кроме того, до начала
ортопедического лечения полной адентии у больных СД необходимо устранить
патологические процессы в полости рта, особенно в области протезного
ложа, а также индивидуально подобрать биосовместимые материалы.
Поскольку в
результате перехода компенсированной стадии СД в декомпенсированную
патологические изменения в области протезного ложа могут
прогрессировать, в этой категории больных необходимо проводить
регулярные диспансерные обследования (не реже двух раз в год). Пациентам
группы особого риска, т.е. больным тяжёлыми формами СД, у которых
содержание глюкозы в крови находится на верхней границе нормы, нужен
особый подход. Во-первых, этим больным диспансерные обследования
показаны не реже четырёх раз в год (1 раз в 3 мес). Во-вторых, в
профилактических целях, желательно изготовить протезы из биоинертных
материалов: титановые базисы.
