Парестезия в руках при диабете
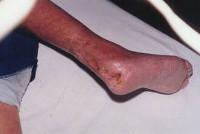
Диабетическая нейропатия – специфическое поражение периферического отдела нервной системы, обусловленное дисметаболическими процессами при сахарном диабете. Диабетическая нейропатия проявляется нарушением чувствительности (парестезиями, онемением конечностей), вегетативной дисфункцией (тахикардией, гипотензией, дисфагией, диареей, ангидрозом), мочеполовыми расстройствами и т. д. При диабетической нейропатии производится обследование функционирования эндокринной, нервной, сердечной, пищеварительной, мочевыводящей систем. Лечение включает инсулинотерапию, применение нейротропных препаратов, антиоксидантов, назначение симптоматической терапии, акупунктуры, ФТЛ, ЛФК.
Общие сведения
Диабетическая нейропатия – одно из наиболее частых осложнений сахарного диабета, выявляемое у 30-50% пациентов. О диабетической нейропатии говорят при наличии признаков поражения периферических нервов у лиц с сахарным диабетом при исключении других причин дисфункции нервной системы. Диабетическая нейропатия характеризуется нарушением нервной проводимости, чувствительности, расстройствами со стороны соматической и/или вегетативной нервной системы. Ввиду множественности клинических проявлений с диабетической нейропатией приходится сталкиваться специалистам в области эндокринологии, неврологии, гастроэнтерологии, подиатрии.

Диабетическая нейропатия
Причины
Диабетическая нейропатия относится к метаболическим полиневропатиям. Особая роль в патогенезе диабетической нейропатии принадлежит нейрососудистым факторам – микроангиопатиям, нарушающим кровоснабжение нервов. Множественные метаболические нарушения, развивающиеся на этом фоне, в конечном итоге приводят к отеку нервной ткани, расстройству обменных процессов в нервных волокнах, нарушению проведения нервных импульсов, усилению окислительного стресса, выработке аутоиммунных комплексов и, в конечном итоге, – к атрофии нервных волокон.
Факторами повышенного риска развития диабетической нейропатии служат:
- возраст;
- длительность течения диабета;
- неконтролируемая гипергликемия;
- артериальная гипертензия;
- гиперлипидемия;
- ожирение;
- курение.
Классификация
В зависимости от топографии различают периферическую нейропатию с преимущественным вовлечением в патологический процесс спинномозговых нервов и автономную нейропатию – при нарушении иннервации внутренних органов. Согласно посиндромной классификации диабетической нейропатии выделяют:
I. Синдром генерализованной симметричной полинейропатии:
- С преимущественным поражением чувствительных нервов (сенсорная нейропатия)
- С преимущественном поражением двигательных нервов (моторная нейропатия)
- С комбинированным поражением чувствительных и двигательных нервов (сенсомоторная нейропатия)
- Гипергликемическая нейропатия.
II. Синдром вегетативной (автономной) диабетической нейропатии:
- Кардиоваскулярная
- Гастроинтестинальная
- Урогенитальная
- Респираторная
- Судомоторная
III. Синдром фокальной или мультифокальной диабетической нейропатии:
- Краниальная нейропатия
- Тоннельная нейропатия
- Амиотрофия
- Радикулонейропатия/плексопатия
- Хроническая воспалительная демиелинизирующая полинейропатия (ХВДП).
Ряд авторов выделяет центральную нейропатию и следующие ее формы: диабетическую энцефалопатию (энцефаломиелопатию), острые сосудистые мозговые расстройства (ПНМК, инсульт), острые психические расстройства, обусловленные декомпенсацией метаболизма.
По клинической классификации, учитывающей проявления диабетической нейропатии, различают несколько стадий процесса:
1. Субклиническую нейропатию.
2. Клиническую нейропатию:
- хроническую болевую форму
- острую болевую форму
- безболевую форму в сочетании со снижением или полной потерей чувствительности
3. Стадию поздних осложнений (нейропатическая деформация стоп, диабетическая стопа и др.).
Симптомы диабетической нейропатии
Периферическая полинейропатия
Периферическая полинейропатия характеризуется развитием комплекса двигательных и чувствительных расстройств, которые наиболее выражены со стороны конечностей. Диабетическая нейропатия проявляется жжением, онемением, покалыванием кожи; болью в пальцах ног и стопах, пальцах кистей рук; кратковременными судорогами мышц.
Может развиваться нечувствительность к температурным раздражителям, повышенная чувствительность к прикосновениям, даже к очень легким. Данные симптомы, как правило, усиливаются в ночное время. Диабетическая нейропатия сопровождается мышечной слабостью, ослаблением или потерей рефлексов, что приводит к изменению походки и нарушению координации движений. Изнуряющие боли и парестезии приводят к бессоннице, потере аппетита, похуданию, угнетению психического состояния больных – депрессии.
Поздними осложнениями периферической диабетической нейропатии могут являться язвенные дефекты стопы, молоткообразная деформация пальцев ног, коллапс свода стопы. Периферическая полинейропатия довольно часто предшествует нейропатической форме синдрома диабетической стопы.
Автономная нейропатия
Автономная диабетическая нейропатия может развиваться и протекать в виде кардиоваскулярной, гастроинтестинальной, урогенитальной, судомоторной, респираторной и др. форм, характеризующихся нарушением функций отдельных органов или целых систем.
Кардиоваскулярная форма диабетической нейропатии может развиваться уже в первые 3-5 лет течения сахарного диабета. Она проявляется тахикардией в покое, ортостатической гипотензией, изменениями ЭКГ (удлинением интервала QT), повышенным риском безболевой ишемии миокарда и инфаркта.
Гастроинтестинальная форма диабетической нейропатии характеризуется вкусовой гиперсаливацией, дискинезией пищевода, глубокими нарушениями моторно-эвакуаторной функции желудка (гастропарезом), развитием патологического гастро-эзофагеального рефлюкса (дисфагии, изжоги, эзофагита). У пациентов с сахарным диабетом часты гипоацидные гастриты, язвенная болезнь желудка, ассоциированная с Helicobacter pylori; повышен риск дискинезии желчного пузыря и желчнокаменной болезни. Поражение кишечника при диабетической нейропатии сопровождается нарушением перистальтики с развитием дисбактериоза, водянистого поноса, стеатореи, запоров, недержания кала. Со стороны печени нередко выявляется жировой гепатоз.
При урогенитальной форме автономной диабетической нейропатии нарушается тонус мочевого пузыря и мочеточников, что может сопровождаться задержкой мочеиспускания или недержанием мочи. Пациенты с сахарным диабетом склонны к развитию мочевых инфекций (цистита, пиелонефрита). Мужчины могут предъявлять жалобы на эректильную дисфункцию, нарушение болевой иннервации яичек; женщины – на сухость влагалища, аноргазмию.
Судомоторные нарушения при диабетической нейропатии характеризуются дистальным гипо- и ангидрозом (снижением потливости стоп и ладоней) при развитии компенсаторного центрального гипергидроза, особенно во время приема пищи и по ночам. Респираторная форма диабетической нейропатии протекает с эпизодами апноэ, гипервентиляцией легких, снижением выработки сурфактанта. При диабетической нейропатии нередко развивается диплопия, симптоматическая гемералопия, нарушения терморегуляции, бессимптомная гипогликемия, «диабетическая кахексия» – прогрессирующее истощение.
Диагностика
Диагностический алгоритм зависит от формы диабетической нейропатии. На первичной консультации тщательно анализируются анамнез и жалобы на изменения со стороны сердечно-сосудистой, пищеварительной, дыхательной, мочеполовой, зрительной систем. У пациентов с диабетической нейропатией необходимо определение уровня глюкозы, инсулина, С-пептида, гликозилированного гемоглобина крови; исследование пульсации на периферических артериях, измерение АД; проведение осмотра нижних конечностей на предмет наличия деформаций, грибковых поражений, натоптышей и мозолей.
В зависимости от проявлений в диагностике диабетической нейропатии, кроме эндокринолога и диабетолога, могут участвовать другие специалисты – кардиолог, гастроэнтеролог, невролог, офтальмолог, подолог. Первичное обследование сердечно-сосудистой системы заключается в проведении ЭКГ, кардиоваскулярных тестов (пробы Вальсальвы, ортостатической пробы и др.), ЭхоКГ; определении уровня холестерина и липопротеидов.
Неврологическое обследование по поводу диабетической нейропатии включает проведение электрофизиологических исследований: электромиографии, электронейрографии, вызванных потенциалов. Производится оценка рефлексов и различных видов сенсорной чувствительности: тактильной с использованием монофиламента; вибрационной – с помощью камертона; температурной – путем прикосновения холодного или теплого предмета; болевой – методом покалывания кожи тупой стороной иглы; проприоцептивной – с помощью пробы на устойчивость в позе Ромберга. К биопсии икроножного нерва и биопсии кожи прибегают при атипичных формах диабетической нейропатии.
Гастроэнтерологическое обследование при диабетической нейропатии предполагает проведение УЗИ органов брюшной полости, ЭГДС, рентгенографии желудка, исследования пассажа бария по тонкой кишке, тестов на хеликобактер. При жалобах со стороны мочевыводящей системы исследуется общий анализ мочи, выполняется УЗИ почек, мочевого пузыря (в т. ч. УЗИ с определением остаточной мочи), цистоскопия, внутривенная урография, электромиография мышц мочевого пузыря и др.
Лечение диабетической нейропатии
Лечение диабетической нейропатии проводится последовательно и поэтапно. Эффективная терапия диабетической нейропатии невозможна без достижения компенсации сахарного диабета. С этой целью назначаются инсулин или таблетированные противодиабетические препараты, проводится мониторирование уровня глюкозы. В рамках комплексного подхода в лечению диабетической нейропатии необходима разработка оптимального рациона питания и режима физических нагрузок, снижение избыточной массы тела, поддержание нормального уровня артериального давления.
В течение основного курса показан прием нейротропных витаминов (группы В), антиоксидантов (альфа-липоевой кислоты, витамина Е), микроэлементов (препараты Mg и Zn). При болевой форме диабетической нейропатии целесообразно назначение анальгетиков, противосудорожных средств.
Полезны физиотерапевтические методы лечения: электростимуляция нервов, магнитотерапия, лазеротерапия, светотерапия; акупунктура, ЛФК. При диабетической нейропатии необходим особо тщательный уход за стопами: ношение удобной (по показаниям – ортопедической) обуви; выполнение медицинского педикюра, ножных ванн, увлажнение стоп и т. д. Лечение автономных форм диабетической нейропатии проводят с учетом развившегося синдрома.
Прогноз и профилактика
Раннее выявление диабетической нейропатии (как периферической, так и автономной) – залог благоприятного прогноза и улучшения качества жизни пациентов. Начальные стадии диабетической нейропатии могут быть обратимы за счет достижения стойкой компенсации сахарного диабета. Осложненная диабетическая нейропатия является лидирующим фактором риска безболевых инфарктов миокарда, нарушений сердечного ритма, нетравматических ампутаций нижних конечностей.
С целью профилактики диабетической нейропатии необходим постоянный контроль уровня сахара крови, своевременная коррекция лечения, регулярное наблюдение у диабетолога и др. специалистов.
Но если симптомы появляются постоянно, необходимо выяснить, в чем причина онемения пальцев рук. Порой дискомфорт легко устраняется изменением положения конечности, несколькими активными движениями.
Причины возникновения парестезии
В кончиках пальцев сосредоточено множество нервных окончаний. При неудобной позе сдавливаются сосуды, нарушается кровообращение, что влечет за собой неприятные болезненные ощущения. Чаще они преследуют женщин, нежели мужчин. В любой возрастной категории может возникнуть онемение пальцев рук и ног.
Причины, не связанные с болезнью, следующие:
- Сон в неудобной позе.
- Местное или общее переохлаждение организма.
- При отравлениях химическими веществами, алкоголем, лекарствами.
- Последствия травм конечностей.
- Длительное положение пальцев рук при некоторых видах деятельности (работа за компьютером, вязание и др.)
- Наличие плотно сидящих аксессуаров (браслеты, кольца).
Парестезии часто преследуют беременных женщин из-за увеличивающихся нагрузок и изменений гормонального фона. О серьезности нарушений следует задуматься, если немеет только одна и та же конечность или палец.
Часто повторяющиеся симптомы могут говорить о наличии таких опасных заболеваний как:
- Мозговые расстройства и кровоизлияния.
- Нарушения в работе сердечно-сосудистого аппарата.
- Остеохондрозы и межпозвоночные грыжи.
- Туннельный синдром – болезнь запястного канала.
- Нарушения циркуляции крови при сахарном диабете.
- Грибковые заболевания ногтей.
Иногда нарушение чувствительности конечностей связано с неправильным образом жизни. В любом случае крайне необходима консультация профильного специалиста.
Симптомы и проявления заболевания
При заболеваниях сердечно-сосудистой системы возникает онемение мизинца, а порой всех пальцев левой руки. Нарушения осязания могут усиливаться ночью. Постепенно они переходят в покалывание, распространяясь на всю поверхность левой руки. Сопровождаются болевыми ощущениями за грудиной и под лопаткой.
Онемение и мышечная слабость только одной руки, нижних конечностей могут свидетельствовать об инсульте. При этом добавляется сильная головная боль, нарушение координации при движении.
Сдавливание нервных окончаний в межпозвоночных дисках шейного отдела сопровождается онемением и слабостью трех первых пальцев руки. Возникают боли в плече, локте, кисти, чувство ползающих мурашек. Онемение указательного пальца присутствует при артрите или артрозе локтевого сустава.
Синдром запястного канала зачастую беспокоит офисных работников, которые длительное время проводят за компьютером, музыкантов, водителей. Он возникает при совершении однотипных, повторяющихся движениях на протяжении длительного времени. Проявляется онемением большого и указательного пальцев. Присутствуют боли и неприятные ощущения в лучезапястном суставе, при сгибании кисти.
Боли одинаково могут подстерегать людей разных профессий, как маляра, так и швею.
У больных сахарным диабетом из-за высокого содержания сахара в крови страдают сосуды. Нарушение циркуляции крови ведет к онемению кистей и ног.
Те же симптомы можно наблюдать при воспалительных процессах, связанных с грибковыми поражениями в области корня ногтевой пластинки.
Лечение потери чувствительности
Нарушение тактильных ощущений лишь симптом того или иного заболевания. Необходима правильная квалифицированная диагностика. Борьба должна быть направлена на лечение основного заболевания. Если причина кроется в проблемах с сердцем, необходима консультация и лечение у кардиолога. Онемение пальцев рук – мизинца и безымянного может свидетельствовать об инфаркте или инсульте. В этом случае необходима срочная помощь и госпитализация.
При полиневропатиях следует обратиться к неврологу. После диагностики и анализов доктор назначит индивидуальное лечение. Комплекс включает в себя использование медикаментов, мануальную терапию, физиопроцедуры.
Шейный остеохондроз или плечелопаточный периартрит зачастую вызывает онемение пальцев правой руки. Причины, как и лечение, могут быть разными. Понадобится консультация нескольких специалистов – невропатолога, вертебролога, ревматолога, ортопеда. Кроме использования препаратов, направленных на устранение воспалительных процессов, назначают витамины, болеутоляющие средства, мази, компрессы, физиопроцедуры, массаж и гимнастику.
Все назначения и рекомендации доктора следует выполнять в полном объеме и в срок. Это поможет не только избавиться от неприятных ощущений, но и не допустить опасных осложнений.
Физиопроцедуры и гимнастика
При тех или иных заболеваниях медикаментозное лечение направлено на снятие отеков, устранение боли, улучшение работы кровяного русла и нервных окончаний. Немалую роль в лечении играют физиотерапевтические процедуры. Они улучшают кровообращение, способствуют восстановлению пораженных тканей.
Электрофорез с гидрокортизоном и лидазой поможет снять боль и воспалительные процессы в суставах и мягких тканях при артритах и артрозах. Полезны сеансы магнитотерапии, ультразвуковое и лазерное воздействие, амплипульс.
Комплекс мероприятий может включать в себя воздействие на активные точки – иглоукалывание. Для уменьшения спазма в мышцах и связочном аппарате используют остеопатию. Это техника и приемы щадящего воздействия на определенные группы мышц. Действие мануальной терапии направлено как на расслабление, так и на стимуляцию мягких тканей.
Здоровый, активный образ жизни поможет избавиться от проблемы. Крайне необходима гимнастика и массаж для восстановления чувствительности пальцев рук. Разработано множество подобных комплексов, способных дать хороший результат.
Средства народной медицины
Чтобы избавиться от онемения пальцев рук ночью, если причина – это затекание конечности, то и особого лечения не понадобится. Достаточно выполнить несколько простых упражнений, состоящих из разжимания и сжимания кистей рук. Если онемение сопровождается болями, можно воспользоваться следующими народными средствами.
Для усиления кровообращения в конечностях, втирают масляно-перцовую смесь. Для этого 50г черного молотого перца проваривают в 0,5 л растительного масла в течение 30 минут.
Теплую тыквенную кашу накладывают на всю конечность. Закрывают полиэтиленом или компрессной бумагой, сверху теплым шарфом.
Настойка на водке сабельника болотного, крапивы и полыни в соотношении 1:2:2, снимает воспаление, стимулирует кровообращение. Растительное сырье настаивают на водке в течение 20 дней в темном месте. Используют как растирку.
Для улучшения чувствительности помогут контрастные ванночки. Руки поочередно опускают в горячую и холодную воду. Процедуру можно выполнять несколько раз в день.
При онемении подушечек пальцев, связанном с артрозом локтевого или плечевого сустава делают компресс с «болтушкой». Ингредиенты можно приобрести в аптеке: физ. раствор (150 мл), димексид (50 мл), гидрокортизон (2 ампулы), лидокаин (5 ампул).
Используя средства народной медицины, необходимо посоветоваться с лечащим врачом. С осторожностью применять людям, предрасположенным к аллергическим реакциям.
Профилактические мероприятия
Основная цель, вовремя заметить начало заболевания, из-за которого возникают парестезии пальцев конечностей. Следить за состоянием сердечно-сосудистой системы, суставов и позвоночника. Не допускать переохлаждения рук и ног, излишних физических нагрузок, травм.
Как это ни банально, следует вести здоровый образ жизни. Полезная еда, минимум жира и соли – это опасно для сосудов. Необходимы регулярные физические нагрузки, соответствующие состоянию и возрасту. Правильное чередование труда и отдыха, особенно при однообразной и монотонной работе. Обязательный отказ от курения и спиртных напитков.
Чтобы избежать неприятных ощущений связанных с парестезией, берегите свое здоровье. Вовремя обращайтесь к врачу. Адекватно поставленный диагноз может гарантировать выздоровление.
