Рекомендации для пожилых людей с сахарным диабетом

В современном мире диабет является одним из наиболее распространённых эндокринологических заболеваний. Согласно статистике, на данный момент насчитывается около ста миллионов больных, и эта цифра стремительно увеличивается с каждым днём. Диабет диагностируют у людей разного возраста, но именно пожилые мужчины женщины составляют примерно 50 % от общего числа заболевших. Их лечение и своевременная диагностика — насущное задание современной медицины.
Сахарный диабет в пожилом возрасте: разновидности
О заболевании под названием «диабет» говорят в том случае, когда в крови значительно увеличен уровень глюкозы, и это состояние является для человека хроническим. В зависимости о того, что именно спровоцировало патологию, выделяют два типа диабета.
- Диабет 1-го типа (инсулинозависимый). Этот вид «сахарной болезни» обычно диагностируют в детском или юношеском возрасте. Для диабета 1-го типа характерной является недостаточная выработка организмом инсулина. Соответственно, чтобы компенсировать этот недостаток, необходимо поступление искусственного гормона посредством инъекций.
- Диабет 2-го типа (инсулинонезависимый). При этой разновидности заболевания инсулин обычно в норме или даже превышает нормальные показатели, но уровень сахара все равно остаётся высоким. Медикаментозная терапия: таблетки от диабета 2 типа у пожилых применяются для стабилизации состояния наряду с диетой, физическими упражнениям для укрепления организма. При правильном подходе и наблюдении врача также даёт хорошие результаты лечение диабета второго типа народными средствами.


Почему пожилые люди больше всего подвержены диабету 2-го типа?
С возрастом практически у всех людей наблюдается некоторое повышение уровня сахара в крови. Это особенно заметно по анализам, которые делают через два часа после приёма пищи. Согласно этим данным, у большинства пожилых мужчин и женщин количество глюкозы увеличивается на 0, 5 ммоль/л каждые 10 лет. Кроме того, после определённого возраста может снижаться количество инсулина, которое продуцирует поджелудочная железа. У некоторых людей эта особенность выражено более ярко, у других — возможность развития болезни существенно ниже. Все зависит от генетического фактора, массы тела, образа жизни, общего состояния здоровья.
Чем опасен диабет 2-го типа у пожилых
В пожилом возрасте клиническая картина при диабете 2-го типа отличается определёнными нюансами. Именно они во многом определяют тактику лечения болезни и её прогноз.

Клиническая картина
Главная проблема с диабетом 2-го типа у пожилых людей заключается в том, что очень часто болезнь протекает в скрытой форме. Традиционные признаки, такие как сильная жажда, похудение, усиленное мочеиспускание, редко беспокоят больных. Гораздо чаще они жалуются на проблемы с памятью, утомляемость, общее снижение иммунитета. Однако перечисленные симптомы являются признаками многих других болезней, что в результате сильно затрудняет диагностику диабета.
Осложнения сахарного диабета у пожилых
Обычно выявить диабет 2-го типа у пожилых людей возможно только после того, как у них начались разного рода осложнения. Чаще всего речь идёт о сосудистых поражениях нижних конечностей и ишемической болезни сердца. Также распространённой патологией, сопутствующей диабету 2-го типа, является ретинопатия и разного рода нейропатии. Ретинопатия представляет собой сосудистые нарушения сетчатой оболочки глаза. При диабете обязательно нужно следить за ясностью зрения.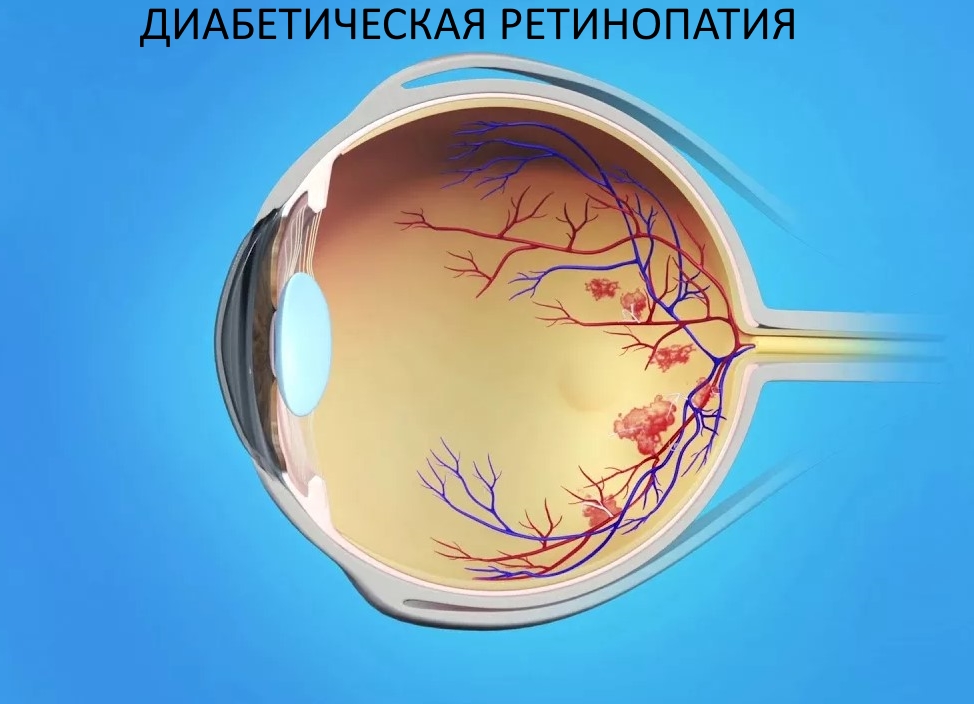
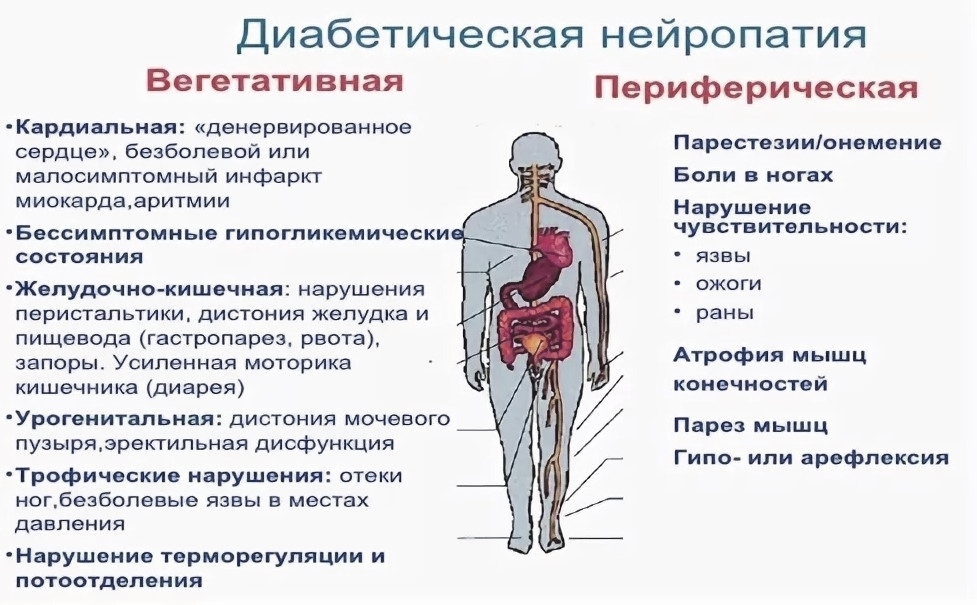
Диабетическая полинейропатия представляет собой множественные поражения нервной системы и является одним из наиболее серьёзных осложнений. Обычно развивается спустя 10-15 лет после выявления диабета, но бывали случаи, когда осложнения развивались через 5-6 лет.
Особенности лабораторных показателей
При подозрении на диабет у пожилого человека нужно учитывать тот факт, что повышение уровня глюкозы в крови при взятии анализа натощак зачастую отсутствует. Это ни в коем случае не является причиной для опровержения диагноза. В таких ситуациях обязательно назначают дополнительный анализ для определения уровня глюкозы через 2 часа после принятия ищи.
Также диагностика диабета 2-го типа у пожилых не должна основываться на определении уровня сахара в мочи. У представителей старшего поколения глюкозный порог очень часто часто увеличен и составляет 13 ммоль/л, тогда как у молодых людей он существенно ниже — 10 ммоль/л. Это значит, что даже при ухудшении состояния у пожилого человека гликозурии может не наблюдаться.

Психические и социальные нюансы болезни
Компенсация диабета у пожилых людей часто требует дополнительных мероприятий. Они включают в себя не только нормализацию физического состояния, но и стабилизацию психологических процессов. Ослабление памяти и когнитивных функций нередко приводят к развитию депрессий у пожилых людей. Ситуация усугубляется материальной нищетой и отсутствием общения. Именно поэтому лечение диабета 2-го типа у людей преклонного возраста должно быть комплексным и учитывать все области потребностей человека.
Причины сахарного диабета у пожилых: кто находится в зоне риска?
Сегодня врачи говорят о нескольких факторах, провоцирующих развитие диабета 2-го типа:
- Генетика. У людей, чьи родственники страдают от подобного недуга, шансы заболеть увеличиваются в несколько раз.
- Ожирение. Значительное увеличение массы тела не только приводит к развитию болезни, но и осложняет её течение. Улучшить ситуацию можно только при условии похудения.
- Состояние поджелудочной железы. Если у человека часто наблюдаются панкреатиты или в анамнезе присутствует рак поджелудочный железы, он рискует заполучить «сахарную болезнь» в пожилом возрасте.
- Вирусные болезни. Такие инфекционные заболевания, как корь, краснуха, паротит, грипп сами по себе не могут вызвать диабет. Однако они выступают в роли катализатора, который провоцирует запуск болезни, если к ней изначально была предрасположенность.
- Возраст. С каждым прожитым годом возможность заболеть диабетом увеличивается.
- Стресс. Сильные отрицательные эмоции, подобно вирусным заболеваниям, нередко способствуют развитию диабета 2-го типа. По этой причине болезнь часто диагностируют после потери близкого человека или другого трагического события.
- Малоподвижный образ жизни. Врачи отмечают, что с ускорением процессов урбанизации количество больных диабетом значительно увеличилось. В первую очередь учёные связывают это с развитием цивилизации, изменением ритма жизни, преобладанием интеллектуальной деятельности над физической.
Как понять, что у меня диабет? Признаки и симптомы у пожилых людей
Несмотря на то что очень часто диабет 2-го типа протекает у представителей старшего поколения без определённых симптомов, очень важно знать, какие именно признаки его сопровождают:
- сильное чувство жажды, которое не проходит даже после того, как вы попили воды;
- повышенная утомляемость;
- полакиурия (учащённое мочеиспускание, часто сочетающееся с выделением большого количества мочи);
- необъяснимое похудение, которому нередко сопутствует повышенный аппетит;
- утруднённое заживление ран, царапин и других механических повреждений кожных покровов;
- ухудшение зрения.
Наличие хотя бы одного из перечисленных симптомов это повод незамедлительно обратиться к врачу.
Диагностические процедуры при подозрении на диабет 2-го типа
При диагностике диабета современные врачи руководствуются правилами диагностики, принятыми ВОЗ ещё в 1999 г. Согласно им, клиническими критериями для постановки диагноза являются:
- уровень сахара в плазменной крови при анализе, сделанном на голодный желудок, выше 7,0 ммоль/л;
- уровень глюкозы в капиллярной крови больше 6, 1 ммоль/л (анализ берётся натощак);
- уровень сахара в крови через 2 часа после приёма пищи (можно заменить нагрузкой с 75 г глюкозы) выше 11, 1 ммоль/л.
Для окончательной постановки диагноза необходимо двухкратное подтверждение описанных критериев.
Существуют также так называемые пограничные значения. Так, если в крови у человека уровень сахара натощак составляет 6,1 – 6,9 ммоль/л, то подобное состояние именуют гипергликемией. Кроме того, существует и такой диагноз, как «нарушение толерантности к глюкозе». Его ставят в том случае, если через два часа после еды (или употребления глюкозы) количество сахара в крови составляет 7,8 – 11,1 ммоль/л.
- Содержание
Питание при сахарном диабете у пожилых людей: примеры готовых диет
Совершенно здоровые люди с возрастом ощущают проблемы с поджелудочной железой.
Она перестает справляться с возложенными функциями. В результате инсулина вырабатывается мало, сахар усвоиться полностью не может.
Его количество в крови растет. Диабетиками чаще становятся после 50 лет. Лечение заболевания не даст результатов, если не изменить образ жизни.
Врач редко сразу назначает таблетки или инъекции. Сначала рекомендуется пересмотреть питание при сахарном диабете у пожилых людей: примеры готовых диет предлагаем в данном обзоре.
Причины развития сахарного диабета у пожилых
С возрастом организм становится более уязвимым к разным заболеваниям. Не остался в стороне диабет.
Количество больных, обращающихся к эндокринологу, растет ежегодно. Основная масса пациентов – люди, перешагнувшие 50-летний рубеж.
Врачи выделяют ряд причин, почему именно возрастные граждане становятся диабетиками:
- заметно понижается чувствительность к инсулинозависимым лекарственным средствам;
- поджелудочной железой продуцируется меньше инсулина;
- нарушается гормональный фон.
Однако заболевание достается не всем.
Его появление или обострение связано с наличием причин разного плана:
- наследственность;
- замедление обменных процессов;
- нервные потрясения;
- малоподвижность;
- увеличение массы тела, появления жировой прослойки (ожирение);
- недостаток в организме витамина D;
- патологии поджелудочной (рак, панкреатит).
Иногда диабет второго типа развивается после перенесенных вирусных инфекционных заболеваний. Осложнения на поджелудочную дают такие болезни как краснуха, грипп, гепатит, оспа.
Симптомы диабета в пожилом возрасте
Прежде чем рассмотреть типы диет при сахарном диабете, стоит остановиться на его проявлениях.
На начальной стадии многие не замечают заболевания или не обращают внимания на неярко выраженные симптомы.
Удается обнаружить патологию при посещении врача, когда сдается анализ крови.
Процесс питания при наличии диабета
Если внимательно оценивать самочувствие, можно заметить диабет 2-го типа намного ранее, чем его выявит однажды доктор.
Признаки заболевания у диабетиков практически у всех одинаковые:
- появляется неутолимая жажда;
- чувствуются непомерно часто позывы к мочеиспусканию;
- внезапно обнаруживается чувство голода после приема пищи;
- падает острота зрения;
- медленно заживают небольшие ссадины, порезы, царапины на кожных покровах.
Среди менее распространенных признаков, указывающих косвенно на появление заболевания, отмечается повышенная усталость.
Сюда можно отнести изнеможение, появление на коже не замечаемых ранее образований.
Выявив у себя указанные признаки, придется предположить наличие болезни. При удобном случае необходимо посетить врача, а пока будет подтвержден диагноз, пересмотреть рацион, убрать из жизни стрессы.
Питание при сахарном диабете
Любителям конфет и пирожных, шашлыков и консервов, придется пересмотреть рацион.
Питание при диабете второго типа для пожилых – основной путь к поддержанию здоровья в пределах нормы.
Стоит отойти в сторону, позволив слабость, как глюкометр покажет неприятные цифры, указывающие на увеличение сахара.
Постоянный контроль уровня инсулина при наличии сахарного диабета
Питание при сахарном диабете подчинено ряду важных правил:
- Контролирование калорийности принимаемой пищи. Достаточно в день получать 1800-2500 ккал, чтобы чувствовать силу и бодрость. При ожирении количество калорий можно снизить до 900.
- Углеводов в рационе должно быть не более 300 г в сутки.
- Жиров в рационе допускается 80 г, причем 2/3 отводится на растительные масла.
- При выборе продуктов учитывать гликемический индекс.
- Следить за разнообразием рациона, составляя заранее меню на неделю.
Питание пожилых при диабете во многом определяется степенью развития заболевания и показаниями сахара в крови.
При наличии осложнений, ожирения врачи рекомендуют согласовывать меню с диетологом при выборе низкокалорийной диеты.
Она не предусмотрена для назначения пациентам с ретинопатией, нефропатией, хронической недостаточностью почек.
Цели диеты
Стабилизировать количество глюкозы в крови помогает диета при сахарном диабете.
Именно ей врачи придают первостепенное значение. Назначенные препараты многие больные в силу возраста забывают регулярно принимать.
Некоторым пациентам лекарств выписано много из-за букета заболеваний, поэтому действие одних таблеток нейтрализует другие. Остается поддерживать организм, выбирая правильно продукты питания.
Принципы питания при сахарном диабете
Цель выбираемой диеты – предупредить сбои при жировом обмене, нормализовать процесс обмена углеводов.
В связи с данным направлением пациентам, страдающим сахарным диабетом, рекомендуется придерживаться диеты №9.
Используемые блюда готовятся на основе продуктов, имеющее достаточное количество липотропных веществ.
В ряде приоритетных находятся сложные углеводы, которые долго расщепляются. Исключаются из рациона продукты, содержащие сахар.
Продукты, которые стоит ограничить
Разобравшись, какой обязана быть диета при сахарном диабете, меню можно составить без проблем.
Сначала придется пересмотреть содержимое холодильника, полок шкафов и кладовой, где хранятся запасы.
Придется некоторые продукты оставить другим членам семьи или убрать подальше.
В группу запрета попадают:
- копчености;
- сладости;
- газированные и алкогольные напитки;
- острые закуски;
- соления;
- сдоба;
- алкоголь;
- приправы.
Вредными продуктами при диабете любого типа считаются жирные сорта мяса, черный и белый хлеб.
Не стоит увлекаться макаронами. Особо опасны в употреблении рожки, ракушки, звездочки, которые быстро варятся.
В группу нежелательных для употребления продуктов попадут некоторые блюда.
Больше не придется варить манную или рисовую кашу из белого риса. Составляя меню, отдавать предпочтение блюдам, где можно обойтись без картошки, сахара.
Микроэлементы и витамины, которые следует добавить
Многие продукты, употребляемые правильно больным, врачи называют лечеными. В них содержаться полезные микроэлементы, выявляются нужные витамины.
Для диабетика правильное питание особенно актуально, потому что от качества, состава потребляемой пищи зависит количество глюкозы в крови.
Разрешенные продукты при сахарном диабете
Из-за сбоя в работе поджелудочной железы нарушается работа почек. Часть полезных веществ уходит прочь вместе с мочой. Компенсировать витамины частично можно, составив правильно меню.
Наиболее полезные продукты питания при диабете:
- морковь;
- петрушка;
- баклажаны;
- орехи;
- укроп;
- нежирное молоко;
- зеленый горошек;
- морепродукты;
- репа;
- огурцы;
- кабачки;
- рыба.
Ежедневно в рационе диабетиков должны содержаться лук и чеснок.
В овощах, имеющих специфический вкус, выявлено много аллицина. Вещество легко усваивается организмом, помогает расщеплять сахар.
Если на животные жиры в меню диабетика врачи накладывают запрет, то растительные советуют использовать при заправке блюд.
Особо полезным является масло оливковое. Можно его чередовать с льняным, подсолнечным, соевым, горчичным.
Обязательная консультация с лечащим врачом, перед назначением диабетической диеты
В них много нужных организму веществ: Омега-3, лецитин, холин.
Для укрепления здоровья, поддержания сил периодически назначается прием витаминных комплексов.
В их состав обязательно должны входить витамины:
- А: укрепляет органы зрения, используется для профилактики ретинопатии при сахарном диабете.
- В1: способствует улучшению микроциркуляции крови, ускоряет внутриклеточный обмен глюкозы, понижает ее количество.
- В6: повышает чувствительность тканей к инсулину;
- В12: важен для правильного прохождения обменных процессов, останавливает развитие анемии;
- В9: усиливает питание органов, оказавшихся поврежденными;
- В7: имеет инсулиноподобный эффект, понижая в крови уровень глюкозы;
- В3 или РР: участвует в окислительных процессах, стимулируя кровообращение, расширяя сосуды;
- В5: пантотеновая кислота, называемая зачастую антистрессовым витамином, необходима для регулирования работы ЦНС;
- В2: полезен для сетчатки, улучшает прохождение обменных процессов;
- D: кальциферол необходим для активной выработки гормонов.
Для диабетиков, имеющих заболевание 1-2 типа, обязательны минералы:
- кальций;
- цинк;
- марганец;
- селен;
- хром.
Заключение
Если выявлен сахарный диабет у пожилых, диета обязательна.
Данному правилу придется следовать неукоснительно, тогда удастся дольше прожить, чувствовать в старости ясность ума.
Неприятно слечь в постель после инфаркта или инсульта, которые бывают частыми осложнениями заболевания.
Быть обузой родственникам, в тягость себе не хочется. Питайтесь правильно, следите за весом, не поленитесь посетить врача – и все будет в полном порядке.
Видео: Стол №9 при сахарном диабете. Меню на неделю и рецепты диетических блюд
Сахарный диабет (CD) очень распространен среди пожилых людей, примерно у 1 из 4 человек в возрасте старше 65 лет есть диагноз предиабет, за которым следует диабет. По мере увеличения продолжительности жизни у пожилых пациентов, вероятно, будет обнаруживаться больше случаев СД.
Особенностью пожилого населения является то, что пациенты очень разные: от независимо живущих до людей, страдающих деменцией, которая требует постоянного ухода. Некоторые пациенты страдают CD в течение многих лет и хорошо осведомлены о своем заболевании. У других сахарный диабет впервые диагностируется, когда гипергликемия существует долгое время, поэтому диабетические осложнения уже развиты. Поэтому каждому пациенту очень важно выбрать наиболее подходящее для него лечение.
Еще больше усложняют выбор тактики и целей лечения у гериатрических пациентов разнообразные синдромы: когнитивная дисфункция, депрессия, функциональные нарушения, падения и переломы, полипрагмазия, хроническая боль, недержание мочи и др. Осложнения, характерные для пожилых пациентов, и их способность распознавать осложнения также различаются. Пациенты старше 75 лет имеют более высокий риск развития осложнений, более высокий риск смерти из-за гипергликемического криза и с большей вероятностью поступят в приемное отделение по поводу гипогликемии, чем пациенты более молодого возраста.
Падения и переломы
Оценка состояния пациента
Выбор лечения и его целей зависит от состояния пациента. Больной может быть спортивным и здоровым или слабым, страдающим от основных заболеваний, имеющим инвалидность. Таким образом, функциональное состояние пациентов различается, и характеризуется способностью пациента выполнять обычные повседневные действия. У некоторых пациентов наблюдается синдром старческой слабости. Ведение диабета зависит от того, живет ли пациент в сообществе или один, помогает ли ему кто-то.
Общая оценка состояния здоровья должна включать оценку6
- функционального статуса;
- когнитивных функций;
- риска падений;
- индекса массы тела;
- артериального давления;
- слуха;
- зрения.
Необходимо пересмотреть лекарства (по возможности, всегда уменьшать их количество), оценить синдром старческой слабости, депрессию и обсудить вредные привычки (например, табак, употребление алкоголя).
Рекомендуются основные анализы, необходимые для оценки здоровья:
- электрокардиограмма;
- липидограмма;
- исследование минеральной плотности костей.
Электрокардиограмма
Пациента необходимо обследовать на предмет осложнений диабета – ретинопатии, нефропатии, невропатии, чтобы оценить его способность контролировать заболевание. Рекомендуется обследовать каждого пожилого пациента с СД на предмет нутритивного статуса, чтобы своевременно выявить и исправить недостаточность питания.
У каждого пациента с CD должен быть диагностирован собственный гериатрический синдром. Это позволяет своевременно принять меры и предотвратить ухудшение функционального состояния и инвалидность.
Гериатрические синдромы могут затруднить выбор лечения, например, полипрагмазия увеличивает риск лекарственного взаимодействия, нарушения зрения и слуха могут привести к ошибкам лечения, коллапсам. Для пациентов с когнитивными нарушениями выбранная схема лечения может быть слишком сложной, и они не смогут соблюдать предписанное лечение. Кроме того, ухудшение когнитивной функции связано с плохим гликемическим контролем, а более длительная заболеваемость диабета связана с ухудшением когнитивной функции.
Цели лечения
Общие цели лечения сахарного диабета у пожилых пациентов такие же, как и у других – лечение гипергликемии и факторов риска. Гликозилированный гемоглобин (HbA1c) является ключевым показателем долгосрочного гликемического контроля. При оценке HbA1c следует иметь в виду, что пожилой возраст связан с более высоким HbA1c из-за повышенной инсулинорезистентности, и что этот показатель зависит от продолжительности жизни эритроцитов и состояний, которые могут на него повлиять. Например, анемия, полицитемия, переливания и др.
Пациентов, особенно тем, кто лечится инсулином, рекомендуется тестировать не только на HbA1c, поскольку он не отражает гипогликемию, но также часто измерять уровень глюкозы в крови с помощью устройства самоконтроля или системы непрерывного мониторинга уровня глюкозы. Это позволяет лучше выбрать лечение и режим инсулина.
Самоконтроль гликемии важен для пациентов, принимающих лекарственные препараты, которые могут вызвать гипогликемию, или для пациентов, которые принимают меры для коррекции уровня глюкозы в крови – усиленная терапия, упражнения, режимы питания. У пожилых пациентов на специальной диете или пероральные негипогликемические препараты, самоконтроль гликемии не требуется.
Прием пероральных негипогликемических препаратов
Выбор строгих целевых показателей гликемии для пожилых пациентов вызывает сомнения. Цели гликемического контроля следует выбирать на индивидуальной основе, принимая во внимание общее состояние здоровья пациента, сопутствующие заболевания, когнитивные функции, функциональный статус, ожидаемую продолжительность жизни, способность пациента адаптироваться к определенным схемам лечения и т.д.
Особенно важно избегать у пожилых пациентов гипогликемии, поскольку они подвержены повышенному риску развития гипогликемии и плохой реакции из-за нарушения адаптивной физиологической реакции на низкий уровень глюкозы в крови.
Пожилые пациенты могут чаще испытывать симптомы нейрогликопениниуса (головокружение, слабость, бред, спутанность сознания), реже – адренергические (тремор, потливость), и позже распознают гипогликемию. Они более склонны к гипогликемии и имеют более высокий риск бессимптомной гипогликемии. У пожилых пациентов гипогликемия может привести к сердечно-сосудистым событиям, нарушению когнитивной функции и повысить риск травматического коллапса.
Головокружение
Достижение более низкой средней гликемии может снизить риск осложнений, но это увеличивает риск гипогликемии. У пациентов, имеющих основные медицинские условия, гликемические цели могут быть менее строгими. Однако снижение высокой гипергликемии важно, так как гипергликемический криз, включая диабетический кетоацидоз, гипергликемический гиперосмотический синдром, имеет тяжелые осложнения у пожилых пациентов, которые увеличивают риск смерти.
Высокая концентрация глюкозы непрерывно превышает порог почечной глюкозурии, риски повышенной дегидратации, электролитного дисбаланса, инфекций мочевых путей, головокружения, вредит зрению и когнитивным функции. Все это ухудшает функциональное состояние пациента.
- Для пациентов с хорошим общим состоянием здоровья, у которых нет сопутствующих заболеваний или у которых есть до 2-х хронических заболеваний, рекомендуемый целевой уровень HbA 1c составляет <7,5% или ≥7,0% и <7,5%, если пациент принимает лекарства, которые могут вызвать гипогликемию. Рекомендуемые целевые уровни гликемии натощак и после приема пищи для этой группы пациентов составляют 5,0–7,2 ммоль/л и 5,0–8,3 ммоль/л перед сном.
- Пациентам с умеренным общим состоянием здоровья, с 3 и более хроническими заболеваниями, умеренными когнитивными нарушениями или ранней деменцией с ежедневной дисфункцией рекомендуемый целевой показатель HbA 1c составляет <8,0% или ≥7,5%. и <8,0%, если пациент принимает лекарственные препараты, которые могут вызвать гипогликемию. Рекомендуемые целевые уровни гликемии натощак и после приема пищи для этой популяции пациентов составляют 5,0–8,3 ммоль / л и 5,6–10,0 ммоль / л перед сном.
- Для пациентов с плохим общим состоянием здоровья (терминальная стадия, деменция от умеренной до тяжелой, тяжелая повседневная дисфункция или проживание в доме престарелых) рекомендуемые целевые показатели HbA 1c – <8,5% или ≥8,0% и <8,5%, если пациент принимает лекарства, которые могут вызвать гипогликемию. Рекомендуемые целевые уровни гликемии натощак и после приема пищи для этой группы пациентов составляют 5,6–10,0 ммоль / л и 6,1–11,1 ммоль / л перед сном.
При выборе цели лечения важно обсудить ее с пациентом и вместе принять решение, поэтому гликемические цели могут различаться.
Таблица 1. Целевые уровни глюкозы и HbA1c
| Исследование крови | Идеальная цель | Оптимальная цель | Субоптимальная цель | Рискованная цель |
| Самоконтроль уровня глюкозы в крови (мг/дл [ммоль/л]) | ||||
| Утром натощак | 65–100 (3,6–5,6) | 70–145 (4–8) | > 145 (> 8) | > 162 (> 9) |
| После приема пищи | 80–126 (4,5–7,0) | 90–180 (5–10) | 180–250 (10–14) | > 250 (> 14) |
| Перед сном | 80–100 (4,0–5,6) | 120–180 (6,7–10) | < 75 или > 162 (< 4,2 или > 9) | < 80 или > 200 (< 4,4 или > 11) |
| В течение ночи | 65–100 (3,6–5,6) | 80–162 (4,5–9) | < 75 или > 162 (< 4,2 или > 9) | < 80 или > 200 (< 4,4 или > 11) |
| НЬA1C (%) | ||||
| — | < 6,5 | < 7,5 | 7,5–9,0 | > 9,0 |
| НЬA1c = гликозилированный гемоглобин | ||||
Лечение диабета у пожилых пациентов без лекарств
Коррекция образа жизни приносит пользу всем пациентам с сахарным диабетом. Пациентам с ожирением или избыточным весом рекомендуется худеть (диета, упражнения).
Физическая активность. Рекомендуется всем пациентам, поскольку она помогает поддерживать физическую работоспособность, снижает риск сердечно-сосудистых заболеваний, улучшает чувствительность к инсулину, уменьшает боль при артрите, снижает риск падений, депрессии, увеличивает силу и равновесие, а также улучшает качество жизни.
При составлении плана упражнений необходимо учитывать физические возможности пациента. Функционально независимых пациентов следует поощрять к физической активности средней интенсивности не менее 5 дней в неделю (например, быстрая ходьба).
Если больной не очень активен, он может упасть, ему будет достаточно пройти пешком 5-10 минут. несколько раз в день. Полезна дополнительная силовая тренировка в сочетании с аэробной тренировкой.
Диета. Пациентам пожилого возраста сложнее назначать лечебное питание, так как нарушение вкуса и сопутствующие заболевания могут потребовать ограничения в питании, пациенту может быть сложнее купить пищу, приготовить ее. Некоторые больные вообще могут забыть поесть. Поэтому не следует назначать сложные диеты. Важно своевременно выявлять и лечить недостаточность питания, особенно у пациентов с синдромом старческой слабости. Им рекомендуется диета с высоким содержанием калорий и белков.
Диета с высоким содержанием калорий и белков
Лекарственная терапия пожилых больных сахарным диабетом
Для большинства пациентов одних изменений образа жизни недостаточно для борьбы с диабетом, и им начинают медикаментозное лечение. В качестве препарата первого ряда для коррекции образа жизни, если нет противопоказаний или непереносимости, рекомендуется Метформин. Лечение метформином следует начинать сразу после постановки диагноза, даже если HbA1c не превышает целевой концентрации.
Если существует высокий риск полипрагмазии, лекарственных взаимодействий или пациент не хочет принимать лекарства, при этом у него HbA 1c не выше целевого предела, в период от 3 до 6 месяцев можно рассматривать только изменения образа жизни.
Преимущество метформина – низкий риск гипогликемии, дешевизна. Основной побочный эффект :желудочно-кишечные расстройства. Следует проявлять осторожность у пациентов с диагнозом синдрома старческой слабости, так как может произойти потеря веса. Возможен дефицит витамина B12, поэтому его уровень следует проверять ежегодно.
Рекомендуемая начальная доза метформина составляет 500 мг/сут, ее постепенно увеличивают в течение нескольких недель. Это предотвращает желудочно-кишечные расстройства.
- При почечной функции, по оценкам скорости клубочковой фильтрации (aGFG) 30 – 45 мл/мин, доза метформина должна быть снижена до 1 000 мг / сут.
- При aGFG <30 мл/мин, метформин должен быть отменен.
Мониторинг почечной функции рекомендуется каждые 3-6 месяцев. Пациентам следует рекомендовать прекратить прием метформина, если у них разовьется острое заболевание или если необходимо введение йодсодержащего контрастного вещества.
Когда метформин противопоказан или непереносим могут использоваться пациентами как препараты второго или первого ряда препараты сульфанилмочевины,. Эти препараты дешевы, но вызывают гипогликемию и увеличение веса.
Пациентам пожилого возраста рекомендуется принимать препараты короткого действия, чтобы снизить риск гипогликемии (гликлазид, глимепирид, глипизид) и избежать длительного воздействия сульфонилмочевины (глибурид). Это важно в тех случаях, когда пациент склонен не соблюдать режим питания и у него диагностированы когнитивные нарушения, поскольку гипогликемия может быть не распознана своевременно. Препараты секреции инсулина пожилым людям следует применять с осторожностью. Следует обратить внимание на возможные лекарственные взаимодействия.
- Ингибиторы ДПП-4. Вводятся 1 раз, не вызывают гипогликемии, не влияют на массу тела и хорошо переносятся. Они относительно слабые в снижении HbA1c , что делает их пригодными для использования при умеренно повышенной гликемии. DPP-4 может быть подходящим выбором для пациентов с синдромом старческой слабости, людей с высоким риском гипогликемии или пациентов, которые не распознают гипогликемию.
- Ингибиторы SGLT-2. Не снижают массу тела, не вызывают гипогликемию, не снижают риск серьезных сердечно-сосудистых событий, сердечной недостаточности, прогрессирования хронической болезни почек (ХБП). Однако существует повышенный риск развития инфекций мочевыводящих путей, грибковых инфекций половых органов и очень редко может возникнуть диабетический кетоацидоз.
- Агонисты рецептора GLP-1. Увеличивают секрецию инсулина, уменьшают секрецию глюкагона, замедляют опорожнение желудка, снижают аппетит, не вызывают гипогликемии и снижают вес. Общие побочные эффекты – тошнота, рвота, диарея. Положительное влияние на сердечно-сосудистые исходы наблюдалось в клинических испытаниях у пациентов с сердечной недостаточностью. Недостатки – дороговизна, инъекционная форма, поэтому для инъекции препарата требуются зрительные, моторные и когнитивные способности.
- Тиазолидиндионы. Имеют низкий риск гипогликемии, могут применяться у пациентов с нарушением функции почек и хорошо переносятся. Однако они могут быть опасны для пожилых пациентов из-за риска задержки жидкости, увеличения массы тела, повышенного риска сердечной недостаточности, повышенного риска переломов, противопоказаны при сердечной недостаточности (функциональный класс III – IV).
Сердечная недостаточность
Если желаемый эффект от одного лекарственного средства не достигается, пациента следует обследовать на предмет надлежащего применения, побочных эффектов, понимания диеты, когнитивных или функциональных нарушений, депрессии и других социальных или финансовых препятствий, которые могут помешать получить результат. Если целевые показатели гликемии не достигнуты, рекомендуется добавить дополнительные лекарства.
Когнитивные нарушения
Когнитивные функции пациента и возможность депрессии следует оценивать, если:
- пациент не соблюдает схему лечения;
- присуттвуют частые эпизоды гипогликемии;
- гликемический контроль не достигается без видимых причин.
При выборе второго препарата важно учитывать риск гипогликемии, сопутствующих заболеваний, весовых эффектов, побочных эффектов. Для пожилых пациентов, принимающих несколько лекарств, стоимость и лекарственные взаимодействия являются важными факторами при выборе лечения. Рекомендуется выбирать препараты из группы сульфонилмочевины короткого действия, инсулина (рекомендуется для пациентов с HbA 1c > 9% или стойкой симптоматической гипергликемией), агонистов рецепторов GLP-1, ингибиторов SGLT-2, репаглинида, ингибиторов DPP-4.
Выбор второго лекарства согласно преследуемым целям:
- Если цена имеет значение: производные сульфонилмочевины короткого действия недороги, эффективны, доступны, исследованы, но есть риск гипогликемии и увеличения веса;
- Если в анамнезе ишемическая болезнь сердца: ингибиторы SGLT-2 или агонисты рецепторов GLP-1. Низкий риск гипогликемии, но довольно дорого;
- Если необходимо избежать гипогликемии: агонисты рецептора GLP-1, ингибиторы
