Роль поджелудочной железы в развитии сахарного диабета
Поджелудочная железа (лат. páncreas) – это орган в брюшной полости размером с ладонь, расположенный между желудком и позвоночником.
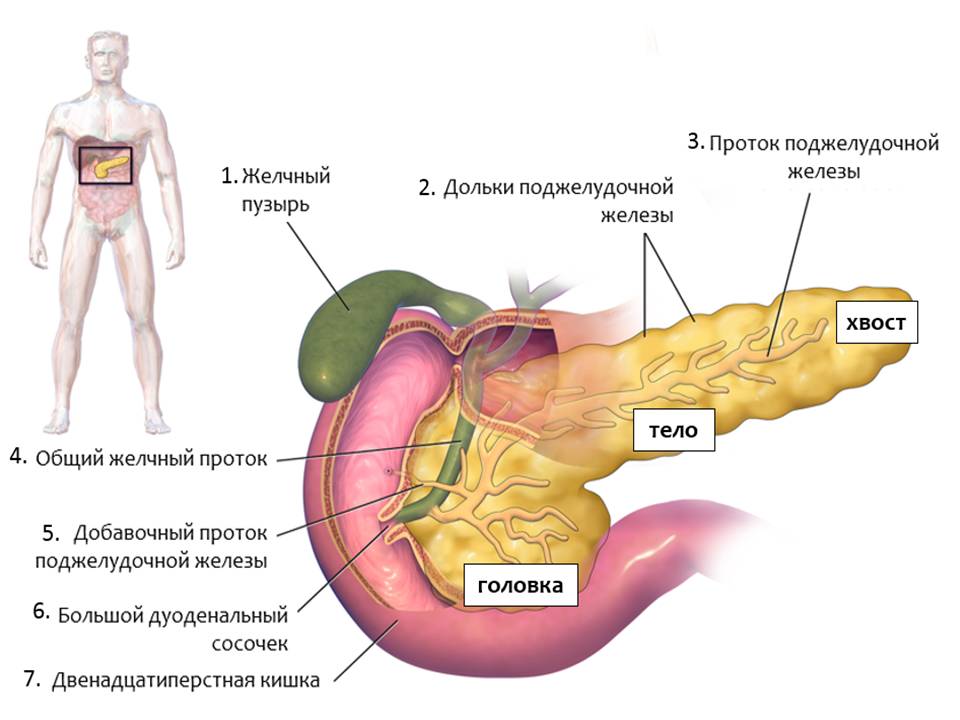
Рис. 1. Строение поджелудочной железы. Адапт. из Wikipedia
- Желчный пузырь
- Дольки поджелудочной железы
- Проток поджелудочной железы
- Общий желчный проток
- Добавочный проток поджелудочной железы
- Большой дуоденальный сосочек
- Двенадцатиперстная кишка
В поджелудочной железе выделяют три отдела: головку, тело, хвост (рис.1). Все отделы поджелудочной железы выполняют одинаковые функции, а именно:
- производят ферменты, которые помогают переваривать пищу;
- производят гормоны, такие как инсулин и глюкагон, которые контролируют уровень глюкозы крови.
Пищеварительные ферменты из поджелудочной железы попадают в кишечник через проток поджелудочной железы [3]. Проток поджелудочной железы[3] соединяется с общим желчным протоком [4], по которому идет желчь из желчного пузыря [1] и печени, и они впадают в двенадцатиперстную кишку[7] в области большого дуоденального сосочка[6]. Эта функция поджелудочной железы также называется экзокринная, то есть направленная наружу. Основная масса поджелудочной железы выполняет эту функцию.
Вторая функция поджелудочной железы – эндокринная функция, то есть направленная внутрь – это производство гормонов, контролирующих уровень глюкозы крови. Выполняют эту функцию отдельные группы клеток, их называют островки поджелудочной железы или островки Лангерганса. Во всей поджелудочной железе около 1 миллиона островков, что составляет 1-2% от общей массы поджелудочной железы. Они располагаются диффузно во всем объеме поджелудочной железы. В отличии от ферментов, которые синтезируются в проток поджелудочной железы и стекают в кишечник, клетки островков Лангерганса продуцируют гормоны непосредственно в кровь, а именно в мелкие кровеносные сосуды, проходящие через поджелудочную железу.

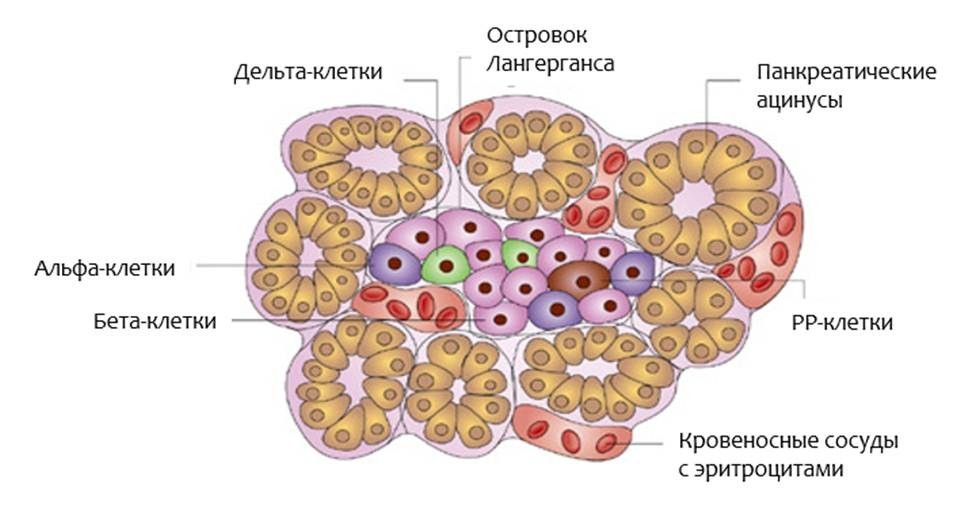
Рис.2. Островок Лангерганса. Адапт. из Anatomy, Physiology, and Pathology of the Digestive System. Introduction to Medical Science – Duke University TIP
Если вы посмотрите на островок Лангерганса через микроскоп (рис.2), вы найдете в нем:
- Бета-клетки, которые производят инсулин
- Альфа-клетки, которые производят глюкагон
- Дельта-клетки, которые производят соматостатин
- РР-клетки, которые производят панкреатический полипептид (функция которого до сих пор не ясна)
Бета-клетки содержат своего рода “встроенный” глюкометр. Если уровень глюкозы крови повышается, то они выпускают инсулин. Если уровень глюкозы крови снижается, то секреция инсулина прекращается. Если уровень глюкозы падает ниже нормального уровня, то альфа-клетки высвобождают глюкагон. Другие гормоны, вырабатывающиеся клетками островков Лангерганса, нужны для того, чтобы островковые клетки взаимодействовали друг с другом. Островки Лангерганса являются очень маленькими, примерно 0,1 мм в диаметре. Все островки взрослого человека содержат приблизительно 200 единиц инсулина. Объем их всех в сочетании не больше, чем кончик пальца. Инсулин является гормоном, который помогает организму усваивать и использовать глюкозу и другие питательные вещества. Он как «ключ, открывающий двери» для глюкозы внутрь клетки. Без инсулина, уровень глюкозы крови повышается (подробнее об инсулине в разделе Инсулин и его значение для организма).
Роль поджелудочной железы в развитии сахарного диабета
Для того чтобы разобраться в этом вопросе, рассмотрим каждый тип сахарного диабета отдельно.
Сахарный диабет 1 типа
При сахарном диабете 1 типа происходит гибель бета-клеток, следовательно, поджелудочная железа не производит или производит незначительное количество инсулина. Сахарный диабет 1 типа обычно развивается, когда иммунная система разрушает бета-клетки поджелудочной железы. Это называется аутоиммунный ответ. Собственная иммунная система воспринимает бета-клетки как инородные объекты, такие как бактерии или вирусы, и начинает их атаковать и разрушать. Когда более 90% бета-клеток разрушаются (этот процесс занимает от нескольких месяцев до максимум нескольких лет), организм начинает ощущать нехватку инсулина, и уровень глюкозы крови повышается. Тогда у человека появляются «большие» симптомы сахарного диабета, такие как жажда, учащенное мочеиспускание, похудание. Раньше этот тип сахарного диабета называли инсулин-зависимый сахарный диабет. Это значит, что для лечения необходим инсулин сразу, как только поставили диагноз.
На данный момент остается неизвестным, почему возникает этот аутоиммунный ответ. Генетически человеку может передаться склонность к аутоиммунным заболеваниям (сахарный диабет 1 типа является только одним из многих аутоиммунных заболеваний), но вот что именно служит пусковым механизмом, триггером сахарного диабета 1 типа, пока что недостаточно ясно. (Подробней об этом вы можете узнать в разделе Причины сахарного диабета 1 типа).
Сахарный диабет 2 типа
При сахарном диабете 2 типа способность поджелудочной железы вырабатывать инсулин не исчезает полностью. Но организм становится все более устойчивым (резистентным) к инсулину. То есть создается ситуация, когда нормальный уровень инсулина крови не может «открыть глюкозе дверь в клетку». Следовательно, если организм не реагирует на нормальный уровень инсулина крови, то поджелудочной железе приходится вырабатывать все больше и больше инсулина. И если на этот процесс никак не повлиять, то это приведет к истощению поджелудочной железы и абсолютной недостаточности инсулина.
Причины сахарного диабета 2 типа – это комплекс генетических факторов и условий окружающей среды. Генетически человек наследует группу генов предрасположенности к сахарному диабету 2 типа, и чаще всего у человека с СД 2 типа есть родственники с СД 2 типа. Также некоторые этнические группы имеют более высокую предрасположенность к этому заболеванию. Но разовьётся сахарный диабет 2 типа или нет зависит от самого человека, от его образа жизни. На это влияет характер питания, уровень физической активности и т.д. (Подробней об этом вы можете узнать в разделе Причины сахарного диабета 2 типа).
Таблетки, используемые для лечения сахарного диабета 2 типа, не содержат инсулин, они действуют либо путем увеличения чувствительности организма к инсулину, либо путем увеличения секреции инсулина из поджелудочной железы. Диета и снижение избыточного веса (если он есть), также являются основными компонентами лечения сахарного диабета 2 типа. Редко, когда инъекции инсулина необходимым на ранних стадиях сахарного диабета 2 типа. Но при истощении поджелудочной железы инсулинотерапия может стать необходимым компонентом лечения сахарного диабета 2 типа.
Гестационный сахарный диабет
Эта форма диабета возникает во время беременности и в большинстве случаев проходит после рождения ребенка.
В течение всей беременности плацента вырабатывает гормоны, которые препятствуют нормальной работе инсулина (они повышают резистентность к инсулину). Как правило, поджелудочная железа может просто увеличить количество производимого инсулина, и у женщины будет нормальный уровень глюкозы крови. Иногда, однако, поджелудочная железа не может компенсировать потребность организма в инсулине, и тогда у женщины повышается уровень глюкозы крови и развивается гестационный сахарный диабет.
Все беременные женщины должны быть обследованы на наличие гестационного сахарного диабета. Важно распознавать и лечить гестационный сахарный диабет как можно скорее, чтобы свести к минимуму риск осложнений у ребенка. (Подробней об этом вы можете узнать в разделе Гестационный сахарный диабет).
Сахарный диабет. Поджелудочная железа.
В настоящее время сахарный диабет – одно из самых распространенных и серьезнейших заболеваний. По данным Всемирной Организации Здравоохранения на данный момент 422 млн. человек по всему миру страдают от диабета, а в Российской Федерации это число приближается к 4.5 млн. человек, что составляет чуть более 3% населения. И уровень заболеваемости неуклонно растёт с каждым годом. По прогнозам исследователей к 2030 году диабет может стать одной из ведущих причин смертей во всем мире, так как еще в 2016 году было зарегистрировано более 1.6 млн. смертельных исходов диабета, а количество случаев смерти из-за критически высокого уровня сахара в крови составило более 2.2 млн. человек.
Как работает поджелудочная железа?
Сахарный диабет представляет собой хроническое системное заболевание, при котором нарушаются нормальные процессы обмена веществ, а в частности обмен глюкозы в крови.
Обмен глюкозы тесно связан с поджелудочной железой. Это непарный орган в пищеварительной системе человека. Расположена она в брюшной полости за желудком, плотно прилегая к двенадцатиперстной кишке.
Поджелудочная железа является уникальным органом, так как выполняет одновременно экзокринную и эндокринную функции.
Экзокринной функцией называется выделение секрета во внешнюю среду. Поджелудочная железа вырабатывает панкреатический сок, который содержит множество активных веществ и ферментов, необходимых для нормального пищеварения.
Эндокринная функция состоит в выработке гормонов. Еще в далеком 1869 году молодой студент-медик Пауль Лангерганс описал особые клетки в поджелудочной железе, которые отличались от основной массы клеток, и впоследствии эти скопления клеток были названы «островки Лангерганса». Позже ученые выяснили, что эти клетки синтезируют и выделяют в кровь ряд важных гормонов: инсулин, глюкагон и соматостатин.
Именно благодаря этим гормонам и происходят процессы обмена углеводов в организме человека, так как повышение уровня глюкозы стимулирует выработку инсулина в поджелудочной железе. Инсулин может влиять на обмен веществ практически во всех тканях организма, влияя на клетки через специальные рецепторы, и главная его задача – утилизация глюкозы. Когда молекула инсулина связывается с нужным рецептором в клетке, запускаются особые механизмы, ускоряющие попадание глюкозы из крови внутрь клеток. Также под действием инсулина усиливается образование жиров из поступивших внутрь углеводов и одновременно подавляется процесс распада жиров.
Глюкагон имеет обратное действие. Он наоборот повышает содержание глюкозы в крови за счет расщепления сложных углеводов (гликогена). Также этот гормон активирует процессы распада жиров, поступление жирных кислот внутрь клеток, где они в конечном итоге превратятся в сахара. Выделение глюкагона усиливается при понижении уровня сахара в крови, избытке жирных кислот в крови, а также под действием самого инсулина.
Таким образом, эти 2 гормона дополняют друг друга и обеспечивают нормальный обмен белков, жиров и углеводов в организме.
Как развивается сахарный диабет?
Специалисты выделяют 2 основных типа сахарного диабета. Они значительно различаются по этиологии (то есть по причине возникновения), но в конечном итоге приводят к одним и тем же последствиям.
Сахарный диабет первого типа возникает в раннем возрасте у людей с соответственной генетической предрасположенностью. При этом происходит разрушение секреторных клеток в поджелудочной железе из-за сбоя в иммунной системе человека, запускается ряд аутоиммунных реакций, и собственные же клетки организма «поедают» клетки поджелудочной железы. Это может привести к полному разрушению клеток островков Лангерганса и к прекращению образования гормонов, а без них нормальный углеводный обмен просто невозможен.
Сахарный диабет второго типа развивается при одновременном взаимодействии генетических и внешних факторов. Генетика здесь играет большую роль, поскольку риск развития этого типа диабета может возрасти до 6 раз, если кто-то из близких родственников человека страдал от этого заболевания.
При втором типе происходит множество взаимосвязанных процессов: в «тканях-мишенях» развивается устойчивость к действию инсулина, усиливается образование глюкозы в печени и повышается уровень жирных кислот в крови. Это может происходить по двум причинам: из-за уменьшения количества инсулиновых рецепторов или из-за нарушений в работе белков-переносчиков инсулина.
В итоге ответ клеток на действие инсулина оказывается недостаточным, глюкоза не утилизируется, что резко повышает выработку инсулина клетками поджелудочной железы. Клетки работают сверх нормы и со временем истощаются, поэтому без своевременного лечения и нормализации образа жизни человеку могут понадобиться инъекции инсулина.
Профилактика.
Учитывая распространенность, тяжесть и опасность сахарного диабета, лучшим решением будет его профилактика.
К сожалению, на сегодняшний день нет надёжного метода, способного предотвратить развитие сахарного диабета первого типа. При своевременном обращении к врачу и правильно подобранном лечении можно добиться ремиссии заболевания.
Предотвратить развитие сахарного диабета второго типа намного легче. Это достигается изменением образа жизни: правильным питанием, уменьшением количества «быстрых» углеводов в рационе, регулярными физическими нагрузками и снижением массы тела при ожирении. Если ведение здорового образа жизни войдет в привычку, то это поможет предотвратить развитие не только сахарного диабета, но и других серьезных заболеваний.
Также для профилактики важно регулярно проходить обследования, измерять уровень сахара в крови и тщательно следить за своим здоровьем и хорошим самочувствием.
Материалы с сайта “Социальный Авторитет”
Подписывайтесь на наши группы и каналы
Другие статьи на тему:
Выпадение волос при диабете и как бороться с этим?
Льготы для диабетиков в России
Последние исследования по сахарному диабету
Елена Жиркова | 25.05.2015 | 484
Елена Жиркова
25.05.2015
484

Сахарный диабет и его осложнения представляют серьезную угрозу для жизни человека. По данным Международной федерации диабета ежегодно им заболевают около 6 миллионов человек. Деятельность поджелудочной железы неразрывно связана с развитием сахарного диабета. Что может стать причиной недостаточности инсулярного аппарата поджелудочной железы и как это отразится на состоянии здоровья?
Поджелудочная железа является самой крупной в организме человека, несмотря на то, что вес ее составляет 70-80 г, а длина не превышает 22 см. Небольшой по размерам орган выполняет важные функции – участвует в процессах переваривания пищи и регулирует обменные процессы.
Функции поджелудочной железы
Поджелудочная железа выполняет 2 важнейшие функции – эндокринную (выработка гормонов) и экзокринную (выработка ферментов).
Экзокринная работа железы заключается в переваривании пищи. Пищеварительные соки железы расщепляют белки, жиры и углеводы и активируются через несколько минут после перехода пищевого комка из желудка в двенадцатиперстную кишку. Секреты железы выделяются непосредственно в кишечник, где и выполняют свою функцию.
Переваривание белков, жиров и углеводов происходит при условии достаточного количества желчи, которая синтезируется в печени и поступает в тонкий кишечник. Это сложное вещество, способное эмульгировать жиры до мельчайших капель, только в таком виде они могут расщепляться до более мелких частиц − жирных кислот и моноглицеридов. Также при участии желчи происходит активация протеолитических ферментов поджелудочной железы – энзимов, необходимых для переваривания белков.
Так происходит выработка гормонов в поджелудочной железе
Вторая важная роль поджелудочной железы как органа внешней и внутренней секреции − выработка гормонов. Эти вещества помогают организму регулировать энергетические и обменные процессы. Производством важнейших гормонов для организма занимается эндокринная часть поджелудочной железы, которая представлена островками Лангерганса. Они не имеют выводных протоков, поэтому все производимые вещества выделяют сразу в венозное русло. Островки Лангерганса разбросаны по всему органу, но особенно много их находится в области хвоста железы. Именно эти клетки вырабатывают важные гормоны для человека.
Основные гормоны поджелудочной железы – инсулин и глюкагон, оказывают разнонаправленное действие.
Инсулин – единственный гормон, отвечающий за снижение концентрации глюкозы (сахара) в крови. Если инсулина вырабатывается мало или активность его снижена, уровень глюкозы в крови повышается. Это приводит к нарушению не только углеводного обмена, также страдает обмен жиров и белков.
Инсулин чутко реагирует на повышенную концентрацию глюкозы и помогает организму снизить ее количество в крови.
Вот как работает инсулин:
– активирует транспорт глюкозы в ткани, в результате чего снижается ее количество в плазме;
– стимулирует окисление глюкозы ферментами;
– способствует переходу глюкозы в жиры и белки;
– усиливает поглощение глюкозы мышечной и жировой тканью;
– стимулирует ее превращение в гликоген.
Следствием этих процессов является снижение уровня сахара в крови.
Гликоген является своеобразным резервуаром глюкозы в организме. В условиях энергетического дефицита, например, при напряженной физической работе, происходит его расщепление до глюкозы. Таким способом организм поддерживает постоянный уровень сахара в крови и не допускает развития гипогликемии. За распад гликогена отвечает другой гормон поджелудочной железы – глюкагон.
Причины инсулиновой недостаточности
В результате ряда процессов происходит гибель эндокринной части (островков Лангерганса) поджелудочной железы, что влечет за собой снижение секреции инсулина. При полной деструкции клеток островков возникает абсолютная недостаточность гормона. Следствием этого является повышение концентрации сахара в крови, ведь организм не в состоянии его расщепить и усвоить. Возникает парадоксальная ситуация: глюкозы в крови много, а клетки испытывают энергетический голод.
Диабет 1 типа характеризуется абсолютной инсулиновой недостаточностью, когда эндокринная часть поджелудочной железы попросту перестает выполнять свою функцию и продуцировать инсулин.
Недостаточность инсулина бывает 2 видов: панкреатическая (связана с работой поджелудочной железы) и внепанкреатическая (инсулин не вырабатывается по другим причинам).
Причины панкреатической недостаточности:
- Аутоиммунные процессы, когда происходит гибель клеток поджелудочной железы. В организме вырабатываются антитела к островкам Лангерганса, что сопровождается дефицитом инсулина. Что послужило толчком для развития процесса, бывает сложно выяснить. Иногда сахарный диабет 1 типа развивается после вирусной или бактериальной инфекции (гриппа, краснухи, энтеровирусной инфекции, скарлатины, ангины). Заболевание часто развивается остро, больные могут даже называть дату, когда появились первые симптомы диабета.
- Важную роль в развитии патологии играет наследственный фактор. Эта теория подтверждена тем, что случаи диабета чаще встречаются у лиц, чьи ближайшие родственники страдают этим недугом. Однако на долю наследственности приходится довольно малый процент случаев заболевания − не более 10%.
- Повреждение клеток, производящих гормоны, бывает вследствие опухоли, воспаления, кистозного перерождения поджелудочной железы, после травматического воздействия.
- Панкреатит – воспаление железы приводит к разрушению эндокринных островков. На фоне воспаления разрастается соединительная ткань, которая просто «защемляет» продуцирующие гормон клетки.
- Негативное воздействие некоторых лекарств – контрацептивов, антибиотиков, диуретиков. Повреждение эндокринных островков бывает после отравления организма, например, крысиным ядом.
- Недостаток инсулина ведет к гипергликемии − повышению сахара в крови, организм старается всеми путями вывести избыток вещества, в результате пациента мучает жажда. Обильное питье ведет к частому мочеотделению. Восстановить работу эндокринных клеток при диабете 1 типа практически невозможно, лишь введение инсулина уменьшает остроту симптомов и предотвращает развитие опасных осложнений.
Чтобы избежать инсулиновой недостаточности, гормон нужно вводить через инъекцию
Внепанкреатическая недостаточность бывает при сбоях в работе других желез внутренней секреции, когда вырабатываются противоположные инсулину гормоны. Встречается повышенная активность фермента, расщепляющего инсулин, что приводит к недостатку его в крови.
Существует еще одна возможная причина плохой работы железы. Если человек постоянно болеет, имеет место хроническое воспаление, в этом случае выделяются протеолитические ферменты, нейтрализующие главный гормон железы − инсулин.
Причины нарушения работы поджелудочной железы
К причинам неполноценной работы органа можно отнести:
- недостаток белков в пище, избыток легкоусвояемых углеводов. Предполагают, что переедание и увлечение сладостями ведет к перенапряжению эндокринного аппарата;
- вредные привычки, алкоголизм;
- инфекционные процессы, заражение гельминтозом;
- другие болезни пищеварительной системы – воспаление печени или желчного пузыря;
- длительный прием гормонов, противозачаточных средств, антибиотиков;
- нарушение кровоснабжения из-за атеросклероза или спазма сосудов, что приводит к гипоксии клеток железы.
Что лечить: диабет или железу?
Лечению заболеваний поджелудочной железы при диабете уделяется особенное внимание. Статистика говорит о том, что со временем у 20-70% людей больных сахарным диабетом развивается хроническое воспаление поджелудочной железы (панкреатит). Соблюдение диеты, снижающей нагрузку на железу, отказ от вредных привычек, правильное соотношение пищевых ингредиентов в рационе помогает сохранить функцию органа.
Важно исключить из рациона вредные продукты для поджелудочной железы. К ним относятся алкоголь, кофе, сладкая газировка, жирные мясные деликатесы, копчености, кофе и шоколад.
Лечится диабет 1 типа только с помощью заместительной гормональной терапии. Других эффективных методах терапии в настоящее время неизвестно.
comments powered by HyperComments
