Таблица расчета инсулина при сахарном диабете

Современные методы позволяют добиться отличных результатов в лечении диабета 1 и 2 типа. С помощью грамотно подобранных препаратов можно заметно улучшить качество жизни больного, замедлить или даже предотвратить развитие серьезных осложнений.
Правильный расчет больным дозы инсулина при сахарном диабете (СД) – один из главных моментов в терапии. В нашем обзоре и простой видео инструкции мы узнаем, как дозируется этот инъекционный препарат, и как правильно его использовать.
 Когда от укола зависит жизнь
Когда от укола зависит жизнь
Схемы инсулинотерапии
При сахарном диабете помимо диеты и приема пероральных сахароснижающих средств весьма распространен такой метод лечения, как инсулинотерапия.
Он заключается в регулярном подкожном введении в организм пациента инсулина и показан при:
- СД 1 типа;
- острых осложнениях диабета – кетоацидозе, комах (гиперосмолярной, диабетической, гиперлакцидемической);
- беременности и родах у пациенток с сахарным или плохо поддающемся лечению гестационным диабетом;
- значительной декомпенсации или отсутствие эффекта от стандартного лечения СД 2 типа;
- развитии диабетической нефропатии.
 Подкожные инъекции
Подкожные инъекции
Схема инсулинотерапии подбирается для каждого пациента индивидуально.
При этом врач учитывает:
- колебания уровня сахара в крови у больного;
- характер питания;
- время приема пищи;
- уровень физической активности;
- наличие сопутствующих заболеваний.
 В лечении СД важны не только препараты, но и диета
В лечении СД важны не только препараты, но и диета
Традиционная схема
Традиционная инсулинотерапия подразумевает введение фиксированных по времени и дозам инъекций. Обычно делается по два укола (короткого и пролонгированного гормона) 2 р/сут.
Несмотря на то, что такая схема проста и понятна больному, она имеет массу недостатков. Прежде всего, это отсутствие гибкой адаптации дозы гормона к текущей гликемии.
По сути, диабетик становится заложником строгой диеты и расписания инъекций. Любое отклонение от привычного образа жизни может привести к резкому скачку глюкозы и ухудшению самочувствия.
 Контроль сахара при традиционном способе введения лекарства недостаточный
Контроль сахара при традиционном способе введения лекарства недостаточный
На сегодняшний день эндокринологи практически отказались от такой схемы лечения.
Она назначается только в тех случаях, когда невозможно вводить инсулин в соответствии с его физиологической секрецией:
- у пациентов преклонного возраста с низкой прогнозируемой продолжительностью жизни;
- у больных с сопутствующим психическим расстройством;
- у лиц, которые не могут самостоятельно контролировать гликемию;
- у диабетиков, требующих постороннего ухода (при невозможности его качественно обеспечить).
Базисно-болюсная схема
Вспомним основы физиологии: здоровая pancreas вырабатывает инсулин постоянно. Некоторая его часть обеспечивает так называемую базальную концентрацию гормона в крови, а другая – запасается в панккреацитах.
Она понадобится человеку во время еды: с момента начала трапезы и на протяжении 4-5 часов после нее инсулин резко, скачками выбрасывается в кровь для быстрого усвоения питательных веществ и предотвращения гликемии.
 Секреция гормона в норме
Секреция гормона в норме
Базис-болюсная схема терапии означает, что с помощью инъекций инсулина создается имитация физиологической секреции гормона. Базальная его концентрация поддерживается за счет 1-2-кратного введения препарата длительного действия. А болюсное (пиковое) повышение уровня гормона в крови создается «подколками» короткого инсулина перед едой.
Важно! Во время подбора эффективных доз инсулина нужно постоянно следить за сахаром. Пациенту важно научиться рассчитывать дозировки препаратов для того, чтобы адаптировать их к текущей концентрации глюкозы.
Расчет базальной дозы
Мы уже выяснили, что базальный инсулин необходим для поддержания нормальной гликемии натощак. Если возникает необходимость в инсулинотерапии, его инъекции назначаются больным и с СД 1, и с СД 2. Популярные сегодня препараты – Левемир, Лантус, Протафан, Туджео, Тресиба.
 Виды препаратов
Виды препаратов
Важно! От того, насколько правильно произведен расчет дозы продленного инсулина, зависит эффективность всего лечения.
Существует несколько формул для подбора инсулина прологнированного действия (ИПД). Удобнее всего пользоваться методом коэффициентов.
Согласно нему, суточный объем всего вводимого инсулина (ССДИ) должен составить (ЕД/кг):
- 0,4-0,5 – при впервые выявленном СД;
- 0,6 – для пациентов с диабетом (выявленным год и более назад) в удовлетворительной компенсации;
- 0,7 – при неустойчивой компенсации СД;
- 0,8 – при декомпенсации заболевания;
- 0,9 – для больных с кетоацидозом;
- 1,0 – для пациентов в период полового созревания или на поздних сроках беременности.
Из них менее 50% (а обычно 30-40%) составляет пролонгированная форма препарата, разделенная на 2 инъекции. Но это – лишь усредненные значения. Во время подбора подходящей дозировки больной должен постоянно определять уровень сахара и заносить его в специальную таблицу.
Таблица самоконтроля для пациентов с диабетом:
| Дата: | Время | Уровень глюкозы, ммоль/л | Примечание |
| Утром после пробуждения | |||
| После завтрака (через 3 ч) | |||
| Перед обедом | |||
| После обеда (через 3 ч) | |||
| Перед ужином | |||
| Непосредственно перед отходом ко сну |
В столбце Примечания следует указывать:
- особенности питания (какие продукты, сколько было съедено и т. д.);
- уровень физической активности;
- прием лекарств;
- инъекции инсулина (название препарата, доза);
- необычные ситуации, стрессы;
- прием алкоголя, кофе и т. д.;
- изменения погоды;
- самочувствие.
Обычно суточную дозу ИПД делят на две инъекции: утреннюю и вечернюю. Подобрать необходимое количество гормона, необходимое больному перед сном, обычно удается не сразу. Это может привести к эпизодам как гипо-, так и гипергликемии на следующее утро.
Чтобы этого избежать, врачи рекомендуют пациенту рано ужинать (за 5 часов до сна). Кроме того, проанализируйте показатели сахара поздним вечером и ранним утром. Какие они?
 Глюкометр — простой прибор для самоконтроля
Глюкометр — простой прибор для самоконтроля
Для расчета стартовой вечерней дозы пролонгированного инсулина вам нужно знать, на сколько ммоль/л 1 ЕД препарата снижает сахар крови. Этот параметр называется коэффициент чувствительности к инсулину (КЧИ). Он рассчитывается по формуле:
КЧИ (для продленного инс.) = 63 кг / вес диабетика, кг × 4,4 ммоль/л
Это интересно. Чем больше масса тела у человека, тем слабее на него действует инсулин.
Чтобы рассчитать оптимальную стартовую дозу препарата, которую вы будете колоть на ночь, воспользуйтесь следующим уравнением:
СД (на ночь) = Минимальная разница между уровнем сахара перед сном и утром (за последние 3-5 дней) / КЧИ (для продленного инс.)
Округлите полученное значение до ближайших 0,5 ЕД и используйте. Однако не забывайте, что со временем, если гликемия утром натощак будет выше или ниже привычных значений, дозу препарата можно и нужно корректировать.
Обратите внимание! За несколькими исключениями (беременность, пубертатный период, острая инфекция), эндокринологи не рекомендуют использовать ночную дозу препарата выше 8 ЕД. Если по расчетам требуется большее количество гормона, значит, что-то не так с питанием.
Расчет болюсной дозы
Но больше всего вопросов у пациентов связано с тем, как правильно рассчитать дозу инсулина короткого действия (ИКД). Введение ИКД производится в дозировке, рассчитываемой по хлебным единицам (ХЕ).
 Именно короткие инсулины вводятся больным с острыми осложнениями диабета – кетоацидозом и комой
Именно короткие инсулины вводятся больным с острыми осложнениями диабета – кетоацидозом и комой
Препараты выбора – Ринсулин, Хумулин, Актрапид, Биогулин. Растворимый человеческий инсулин в настоящее время практически не используется: его полностью заменили не уступающие по качеству синтетические аналоги (подробней читайте тут).
Для справки. Хлебная единица – это условный показатель, который используется для приблизительной оценки содержания углеводов в том или ином продукте. 1 ХЕ равна 20 г хлеба и, соответственно, 10 г углеводов.
 Пациентам с диабетом важно ограничить количество потребляемых углеводов
Пациентам с диабетом важно ограничить количество потребляемых углеводов
Таблица. Содержание ХЕ в некоторых продуктах:
| Продукт | Единица измерения | ХЕ |
| Белый хлеб | 1 кусок | 1 |
| Ржаной хлеб | 1 кусок | 1 |
| Крекер | 3 шт. | 1 |
| Отварные макароны | 1 тарелка (100 г) | 2 |
| Рисовая каша | 1 тарелка (100 г) | 2 |
| Овсяная каша | 1 тарелка (100 г) | 2 |
| Гречневая каша | 1 тарелка (100 г) | 2 |
| Молоко 2,5% | 1 стакан | 0,8 |
| Кефир | 1 стакан | 0,8 |
| Творог | 1 ст. л. | 0,1 |
| Сыр твердый | 1 ломтик | 0 |
| Масло сливочное | 1 ч. л. | 0,01 |
| Масло подсолнечное | 1 ч. л. | 1 |
| Говядина отварная | 1 порция (60 г) | 0 |
| Свинина тушеная | 1 порция (60 г) | 0,2 |
| Курица жареная, отварная | 1 порция (60 г) | 0 |
| Колбаса докторская | 1 ломтик | 0,1 |
| Рыба | 1 порция (60 г) | 0 |
| Капуста белокочанная | 1 порция (100 г) | 0,4 |
| Картофель | 1 порция (100 г) | 1,33 |
| Огурцы | 1 порция (100 г) | 0,1 |
| Помидоры | 1 порция (100 г) | 0,16 |
| Яблоко | 1 шт. | 0,8 |
| Банан | 1 шт. | 1,6 |
| Земляника | 1 стакан | 1,5 |
| Виноград | 1 стакан | 3 |
В целом суточная потребность в углеводах варьируется для конкретного пациента от 70 до 300 г в сутки.
Это значение можно разделить следующим образом:
- завтрак – 4-8 ХЕ;
- обед – 2-4 ХЕ;
- ужин – 2-4 ХЕ;
- перекусы суммарно (второй завтрак, полдник) – 3-4 ХЕ.
Обычно инъекции ИКД делаются трижды в сутки – перед основными приемами пищи (перекусы не учитываются).
При это доза препарата может и должна меняться в соответствии с рационом больного и показателями глюкозы крови, учитывая, что:
- 1 ХЕ повышает уровень глюкозы крови на 1,7-2,7 ммоль/л;
- введение 1 ЕД ИКД снижает гликемию в среднем на 2,2 ммоль/л.
Разберем на примере:
- Пациент с СД 1, болен в течение 4 лет, компенсация удовлетворительная. Вес – 60 кг.
- Рассчитываем ССДИ: 0,6 × 60 кг = 36 ЕД.
- 50% от ССДИ — это ИПД = 18 ЕД, из них 12 ЕД перед завтраком и 6 ЕД – на ночь.
- 50% от ССДИ — это ИКД = 18 ЕД, из них перед завтраком – 6-8 ЕД, обедом – 4-6 ЕД, ужином – 4-6 ЕД.
Поскольку сахарный диабет – это хроническое заболевание с длительным течением, большое внимание должно быть уделено обучению пациента. Задача врача – не только назначить лекарство, но и объяснить механизм его влияния на организм, а также рассказать, как корректировать дозировку инсулина от уровня гликемии.
В этой статье вы узнаете:
При таком заболевании, как сахарный диабет, требуется постоянный прием препаратов, иногда единственным правильным лечением являются инъекции инсулина. На сегодняшний день существует очень много видов инсулина и каждому больному диабетом нужно уметь разбираться в этом разнообразии препаратов.
При сахарном диабете снижено количество инсулина (1-й тип), либо чувствительность тканей к инсулину (2-й тип) и чтобы помочь организму нормализовать уровень глюкозы, используется заместительная терапия этим гормоном.
При диабете 1 типа, инсулин – это единственны способ лечения. При диабете 2 типа начинают терапию с других препаратов, но при прогрессировании заболевания также назначаются инъекции гормона.
Классификация инсулина
По происхождению инсулин бывает:
- Свиной. Добывают из поджелудочной железы этих животных, очень схож с человеческим.
- Из крупного рогатого скота. На этот инсулин часто бывают аллергические реакции, так как он имеет значительные отличия от человеческого гормона.
- Человеческий. Синтезируют с помощью бактерий.
- Генноинженерный. Его получают из свиного, используя новые технологии, благодаря этому, инсулин становится идентичным человеческому.
По длительности действия:
- ультракороткого действия (Хумалог, Новорапид и т. д.);
- короткого действия (Актрапид, Хумулин Регуляр, Инсуман Рапид и другие);
- средней продолжительности действия (Протафан, Инсуман Базал и т. д.);
- длительного действия (Лантус, Левемир, Тресиба и другие).
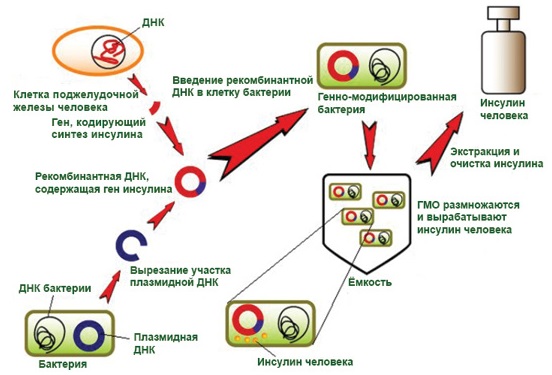 Инсулин человека
Инсулин человека
Инсулины короткого и ультракороткого действия применяются перед каждым приемом пищи, чтобы избежать скачка глюкозы и нормализовать ее уровень Инсулин среднего и длительного действия используют в качестве так называемой базисной терапии, они назначаются 1–2 раза в сутки и поддерживают сахар в нормальных границах на протяжении длительного времени.
Инсулин ультракороткого и короткого действия
Нужно помнить, что, чем быстрее развивается эффект препарата, тем меньше его длительность действия. Инсулины ультракороткого действия начинают работать через 10 минут приема, поэтому применять их нужно непосредственно перед либо сразу после употребления пищи. Они обладают очень мощным эффектом, почти в 2 раза сильнее препаратов короткого действия. Сахароснижающий эффект сохраняется около 3 часов.
Эти препараты редко применяют в комплексном лечении диабета, так как их действие неконтролируемо и эффект может быть непредсказуемым. Но они незаменимы в том случае если диабетик поел, а инсулин короткого действия ввести забыл. В этой ситуации инъекция препарата ультракороткого действия решит проблему и быстро нормализует уровень сахара в крови.
Инсулин короткого действия начинает работать через 30 минут, вводят его за 15–20 минут до приема пищи. Длительность действия этих средств составляет около 6 часов.
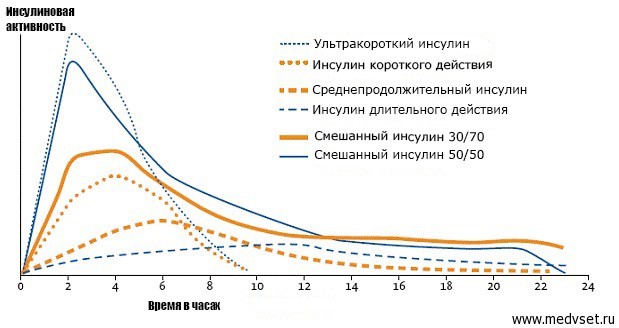 График действия инсулинов
График действия инсулинов
Доза препаратов быстрого действия рассчитывается врачом индивидуально, учит,ывая особенности больного и течение болезни. Также, вводимая доза может регулироваться пациентом в зависимости от употребляемого количества хлебных единиц. На 1 хлебную единицу вводится 1 ЕД инсулина короткого действия. Максимально допустимое количество для единовременного применения составляет 1 ЕД на 1 кг массы тела, при превышении этой дозы возможны тяжелые осложнения.
Препараты короткого и ультракороткого действия вводятся подкожно, то есть в подкожную жировую клетчатку, это способствует медленному и равномерному поступлению препарата в кровь.
Для более точного расчета дозы короткого инсулина диабетикам полезно вести дневник, где указывается прием пищи (завтрак, обед и т. д.), уровень глюкозы после еды, вводимый препарат и его доза, концентрация сахара после инъекции. Это поможет больному выявить закономерность, как влияет препарат на глюкозу конкретно у него.
Инсулины короткого и ультракороткого действия используют для экстренной помощи при развитии кетоацидоза. В этом случае препарат вводят внутривенно, а действие наступает мгновенно. Быстрый эффект делает эти препараты незаменимым помощником врачей скорой помощи и реанимационных отделений.
| Название препарата | Вид препарата по скорости действия | Вид препарата по происхождению | Скорость наступления эффекта | Длительность действия | Пик активности |
|---|---|---|---|---|---|
| Апидра | Ультракороткий | Генно-инженерный | 0–10 минут | 3 часа | Через час |
| НовоРапид | Ультракороткий | Генно-инженерный | 10–20 минут | 3–5 часов | Через 1–3 часа |
| Хумалог | Ультракороткий | Генно-инженерный | 10–20 минут | 3–4 часа | Через 0,5–1,5 часа |
| Актрапид | Короткий | Генно-инженерный | 30 минут | 7–8 часов | Через 1,5–3,5 часа |
| Гансулин Р | Короткий | Генно-инженерный | 30 минут | 8 часов | Через 1–3 часа |
| Хумулин Регуляр | Короткий | Генно-инженерный | 30 минут | 5–7 часов | Через 1–3 часа |
| Рапид ГТ | Короткий | Генно-инженерный | 30 минут | 7-9 часов | Через 1–4 часа |
Нужно учитывать, что скорость всасывания и начало действия препарата зависит от многих факторов:
- Дозы препарата. Чем больше количество вводимого вещества, тем быстрее развивается эффект.
- Место введения препарата. Быстрее всего действие начинается при инъекции в область живота.
- Толщина подкожного жирового слоя. Чем она толще, тем медленнее всасывание препарата.
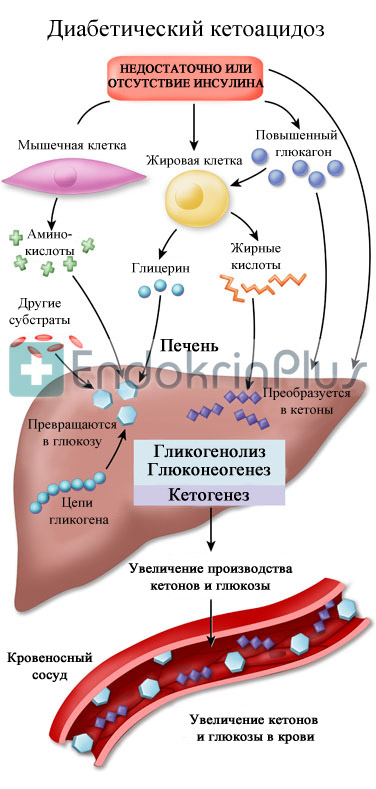
Инсулин средней и длительной продолжительности действия
Данные препараты назначаются в качестве базисной терапии сахарного диабета. Они вводятся ежедневно в одно и то же время утром и/или вечером, независимо от приема пищи.
Препараты средней длительности действия назначаются 2 раза в день. Эффект после инъекции наступает в течение 1–1,5 часов, а действие сохраняется до 20 часов.
Инсулин длительного действия, или иначе пролонгированный, может назначаться 1 раз в сутки, есть препараты, которые можно применять даже 1 раз в два дня. Эффект наступает через 1–3 часа после введения и сохраняется не менее 24 часов. Достоинством этих препаратов является то, что они не имеют выраженного пика активности, а создают равномерную постоянную концентрацию в крови.
Если инъекции инсулина назначаются 2 раза в день, то 2/3 препарата вводятся перед завтраком, а 1/3 перед ужином.
| Название препарата | Вид препарата по скорости действия | Скорость наступления эффекта | Длительность действия | Пик активности |
|---|---|---|---|---|
| Хумулин NPH | Средний | 1 час | 18–20 часов | Через 2–8 часов |
| Инсуман Базал | Средний | 1 час | 11–20 часов | Через 3–4 часа |
| Протофан НМ | Средний | 1,5 час | До 24 часов | Через 4–12 часов |
| Лантус | Длительный | 1 час | 24-29 часов | — |
| Левемир | Длительный | 3–4 часа | 24 часа | — |
| Хумулин ультраленте | Длительный | 3–4 часа | 24-30 часов | — |
Выделяют два вида проведения инсулинотерапии.
Традиционная или комбинированная. Характеризуется тем, что назначается только один препарат, который содержит в себе как базисное средство, так и инсулин короткого действия. Плюсом является меньшее количество инъекций, но такая терапия обладает слабой эффективностью при лечении диабета. При ней хуже достигается компенсация, и быстрее наступают осложнения.
Традиционную терапию назначают больным пожилого возраста и лицам, которые не могут в полной мере контролировать лечение и рассчитывать дозу короткого препарата. К ним относятся, например, люди с психическими расстройствами или те, кто не может себя обслуживать.
Базис-болюсная терапия. При таком виде лечения назначаются и базисные препараты, длительного или среднего действия, и препараты короткого действия в разных инъекциях. Базис-болюсная терапия считается лучшим вариантом лечения, она более точно отражает физиологическую секрецию инсулина и по возможности назначается всем пациентам с сахарным диабетом.
Техника инъекций инсулина
Инъекции инсулина проводят при помощи инсулинового шприца или шприц-ручки. Последние более удобны в использовании и точнее дозируют препарат, поэтому им отдается предпочтение. Делать инъекцию при помощи шприц-ручки можно даже не снимая одежду, что удобно, особенно если человек на работе или в учебном учреждении.
 Инсулиновая шприц-ручка
Инсулиновая шприц-ручка
Инсулин вводится в подкожную жировую клетчатку разных областей, чаще всего это передняя поверхность бедра, живот и плечо. Препараты длительного действия предпочтительнее колоть в бедро или наружную ягодичную складку, короткого действия в живот или плечо.
Обязательным условием является соблюдение правил асептики, необходимо мыть руки перед уколом и пользоваться только одноразовыми шприцами. Нужно помнить, что спирт разрушает инсулин, поэтому после обработки антисептиком места укола необходимо дождаться полного высыхания, а затем приступать к введению препарата. Также важно отступать от предыдущего места инъекции не менее 2 сантиметров.
Инсулиновые помпы
Относительно новым методом лечения диабета с помощью инсулина является инсулиновая помпа.
Помпа представляет собой устройство (сама помпа, резервуар с инсулином и канюля для введения препарата), с помощью которого инсулин поступает непрерывно. Это хорошая альтернатива множественным ежедневным инъекциям. В мире все больше и больше людей переходят на такой способ введения инсулина.
Так как препарат поступает непрерывно, в помпах используются только инсулины короткого или ультракороткого действия.
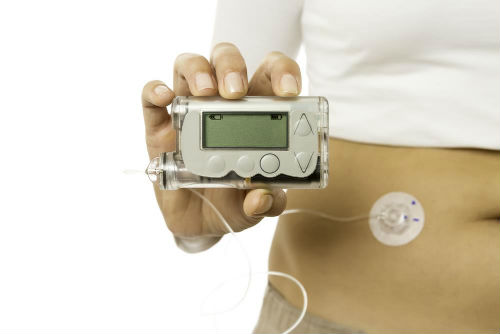 Инсулиновая помпа
Инсулиновая помпа
Некоторые устройства оснащены датчиками уровня глюкозы, они сами считают необходимую дозу инсулина, учитывая остаточный инсулин в крови и съеденную пищу. Препарат дозируется очень точно, в отличие от введения с помощью шприца.
Замечено, что люди, использующие инсулиновую помпу, имеют более стабильное течение диабета, у них реже возникают осложнения и улучшается качество жизни. Помпа наиболее точно отражает физиологическую секрецию инсулина здорового человека.
Но и у этого метода есть свои недостатки. Диабетик становится полностью зависимым от техники, и если по какой-либо причине прибор перестал работать (закончился инсулин, села батарейка), у больного может случиться кетоацидоз.
Также людям, использующим помпу, приходится терпеть некоторые неудобства, связанные с постоянным ношением устройства, особенно это касается людей ведущих активный образ жизни.
Немаловажным фактором является высокая стоимость такого метода введения инсулина.
Медицина не стоит на месте, появляются все новые и новые препараты, облегчая жизнь людям, страдающим сахарным диабетом. Сейчас, например, проходят испытания средства, основанные на ингаляционном введении инсулина. Но нужно помнить, что назначать, менять лекарственное средство, способ или кратность приема может только специалист. Самолечение при сахарном диабете чревато тяжелыми последствиями.
