Зрительный нерв лечение при сахарном диабете

Описание
Заболевания зрительных нервов при сахарном диабете встречаются часто. Шмидт-Римплер среди 140 больных глазными заболеваниями на почве диабета заболевания зрительных нервов наблюдал у 34. По данным Момои-Како, среди 280 больных диабетом заболевания зрительных нервов были отмечены у 5,7%. Гейвен и Гулет при исследовании 130′ больных диабетом обнаружили заболевания зрительных нервов У 19 (14,6%).
При патологоанатомическом исследовании зрительных нервов выявляется поражение папилло-макулярного пучка, распространяющееся на хиазму и зрительные тракты до наружных коленчатых тел. Эти изменения по своему характеру полностью соответствуют тем, которые наблюдаются при табачно-алкогольной интоксикации. Некоторые авторы заболевание зрительных нервов при диабете рассматривали как интерстициальный неврит. Ренне своими исследованиями показал ошибочность этого взгляда. Окрашивая препараты по методу Марки, он в одном случае обнаружил распад мякотных влагалищ нервных волокон в папилло-макулярном пучке без каких-либо воспалительных явлений. В другом случае в соединительнотканных перекладинах зрительного нерва была обнаружена очень незначительная инфильтрация, которую нельзя рассматривать как причину, вызывающую распад нервных волокон. На основании этих исследований изменения в зрительном нерве при диабете следует рассматривать как первичный дегенеративный процесс папилло-макулярного пучка, возникающий под действием токсических веществ.
Заболевания зрительных нервов при диабете протекают по типу хронического ретробульбарного неврита и встречаются почти исключительно у мужчин. Ренне описывает 48 больных, среди которых была только 1 женщина.
Почти всегда поражаются оба глаза. Зрение падает медленно и может достигать значительного понижения. Со стороны поля зрения большей частью отмечаются центральные абсолютные или относительные скотомы при нормальных границах поля. Значительно реже наблюдаются парацентральные скотомы. Иногда скотомы имеют форму горизонтального овала. В зависимости от тяжести заболевания могут быть скотомы на красный, зеленый или на белый цвета. Глазное дно в начале заболевания остается нормальным, в дальнейшем развивается побледнение височной половины сосков зрительных нервов.
В связи с тем, что у больных диабетом, страдающих заболеванием зрительных нервов, нередко в анамнезе имеются указания на злоупотребление алкоголем и табаком, некоторые авторы рассматривают эти заболевания зрительных нервов как табачно-алкогольную интоксикацию. Однако такое толкование является неправильным, так как во многих случаях заболевание зрительных нервов при диабете наблюдается у лиц, не употребляющих ни табака, ни алкоголя.
По мнению ряда авторов, заболевания зрительных нервов наблюдаются преимущественно при диабете, протекающем с ацидозом. О прогнозе заболевания по литературным данным трудно составить правильное представление. Одни авторы отмечают весьма благоприятное влияние систематического лечения диабета (диета, инсулин) на течение заболевания зрительных нервов; другие же считают, что заболевание зрительных нервов при диабете не поддается лечению.
—-
Статья из книги: Заболевания зрительного пути | Е. Ж. Трон
Диабетическая офтальмопатия – это невоспалительный патологический процесс глаз, который является вторичным проявлением основного заболевания – сахарного диабета, и обусловлен нарушением углеводного обмена в организме.
Возникновение диабетической офтальмопатии связано с общими физиологическими, биохимическими и иммунными нарушениями, одним из которых является изменение свойств крови и стенок кровеносных сосудов. При этом ткани глаза при сахарном диабете пребывают в состоянии хронического кислородного голодания, которое приводит к поражению сетчатки глаза – диабетической ретинопатии. Она составляет около 70% всех случаев диабетической офтальмопатии. Оставшаяся треть случаев диабетической офтальмопатии проявляется в виде диабетической катаракты (помутнения хрусталика), вторичной рубеозной глаукомы, хронического блефарита, холазиона, ячменя и транзиторного снижения остроты зрения.
Диабетическая ретинопатия как одно из самых распространенных осложнений сахарного диабета
При сахарном диабете 1го типа диабетическая ретинопатия (поражение сетчатки) встречается чаще, чем при сахарном диабете 2го типа, и с течением времени приводит к значительному ослаблению зрения или полной слепоте. Являясь микрососудистым осложнением сахарного диабета, диабетическая ретинопатия характеризуется изменениями в сетчатке, активным ростом вновь образованных сосудов, патологическими процессами в области желтого пятна (макулы).
По данным Всемирной организации здравоохранения, в клиническом течении диабетической ретинопатии выделяют ряд стадий:
1. Непролиферативная стадия. В этой стадии при офтальмологическом обследовании глаз могут обнаруживаться микроаневризмы, представляющие собой выпирающие в виде мешочков капиллярные стенки, расширение глазных вен и образование венозных петель. В этот период при сохраненном центральном и периферическом зрении объективно выявляется сниженный уровень цветового восприятия, снижение контрастной чувствительности, низкий уровень адаптации к темноте.
2. Препролиферативная стадия. Изменения глазного дна и сетчатки в этой стадии более выражены. На сетчатке появляются мелкие кровоизлияния, мягкие и плотные экссудаты, отечность области желтого тела. Для этой стадии характерны аномалии вен и капилляров сетчатки глаза. Некоторые участки сетчатки полностью лишены кровоснабжения вследствие закупорки тромбами мелких сосудов. За счет вовлечения в процесс желтого тела в этой стадии отмечается снижение остроты зрения.
3. Пролиферативная стадия. Появляется множество новых хрупких сосудов на сетчатке, диске зрительного нерва, которые разрываясь образуют новые кровоизлияния, поражающие стекловидное тело. На месте кровоизлияний разрастается соединительная ткань, которая со временем приводит к отслойке и разрывам сетчатки, в результате чего больной может ослепнуть.
Изменения зрительного нерва при диабетической офтальмопатии
Диабетическая офтальмопатия может проявляться следующими видами патологических изменений зрительного нерва:
– атрофия зрительных нервов, являющаяся сопутствующей патологией юношеского диабета. Для данной патологии характерно прогрессирующее снижение зрения, сужение поля зрения и побледнение дисков зрительных нервов;
– папиллопатия, возникающая в состоянии декомпенсации основного заболевания и характеризующаяся резкими приступами затуманивания зрения, отеком диска зрительного нерва и желтого тела.
– передняя и задняя нейропатия ишемического генеза. Для этой патологии характерны такие признаки, как резкое одностороннее снижение остроты зрения, секторное выпадение в поле зрения. Исходом этого процесса чаще всего является частичная или полная атрофия зрительного нерва.
Признаки и осложнения, выявляемые у больных диабетической офтальмопатией
Сахарный диабет сопровождается нарушениями микроциркуляции конъюнктивы глаза. При исследовании конъюнктивы глаза щелевой лампой у пациентов с диабетической офтальмопатией отмечается увеличение извитости венул, расширение капилляров в виде аневризм, разрушение капилляров и закупорка их тромбами.
Характерным признаком диабетической офтальмопатии при исследовании радужки выступает склероз сосудов радужной оболочки, неоваскуляризация, т.е. образование новых сосудов, называемое рубеозом. При этом радужка теряет свою эластичность и подвижность, что ухудшает возможность её расширения с помощью лекарственных средств. За счет рубеоза и разрастания соединительной ткани на месте кровоизлияний нарушается отток внутриглазной жидкости, что приводит к повышению внутриглазного давления и развитию вторичной диабетической глаукомы. Чаще всего рубеозная глаукома у больных сахарным диабетом сочетается с катарактой, отслойкой сетчатки и внутриглазным кровоизлиянием.
Больные сахарным диабетом из-за снижения местного и общего иммунитета более подвержены влиянию стрессовых факторов и возбудителей инфекционных заболеваний. именно поэтому диабетическая офтальмопатия часто проявляется в форме воспаления конъюнктивы, блефарита, эрозивных поражений роговицы. Патологические процессы не обходят стороной и хрусталик, объем которого повышается, что приводит к уменьшению глубины передней камеры и развитию диабетической катаракты. Кроме того, за счет нарушения обменных процессов, наблюдается ослабление капсульно – связочного аппарата хрусталика, что повышает риск его подвывиха.
Принципы и методы лечения диабетической офтальмопатии
Так как диабетическая офтальмопатия является сопутствующей патологией сахарного диабета, её развитие и прогрессирование прежде всего связаны с уровнем глюкозы в крови, а также состоянием компенсации диабета. Поэтому, прежде чем приступать к симптоматическому лечению офтальмопатии, следует добиться оптимальной компенсации уровня глюкозы в крови, и привести в норму показатели водно-солевого, белкового и жирового обмена.
На начальных этапах развития диабетической офтальмопатии прибегают к консервативному лечению, предполагающему составление четкого плана приема лекарственных средств с лечебной и профилактической целью. В схему лечения могут быть включены препараты, влияющие на тромбообразование, антиоксиданты, антиагреганты, иммунокоррегирующие и ферментативные, а также стероидные и нестероидные противовоспалительные лекарственные средства. Если, несмотря на симптоматическое лекарственное лечение и коррекцию основного заболевания, отмечается прогрессирование признаков патологического процесса, то прибегают к хирургическому вмешательству.
В настоящее время одним из основных и эффективных хирургических методов лечения диабетической ретинопатии является лазерная коагуляция сетчатки. Кроме того, активно разрабатываются и внедряются в практику усовершенствованные технологии микрохирургического вмешательства на стекловидном теле.
При пролиферативной стадии диабетической ретинопатии эффективно использование витрэктомии. Показаниями для её проведения являются длительно сохраняющиеся или обширны кровоизлияния в глазу, а также отслойка сетчатки. Современные способы проведения витрэктомии предполагают использование силикона, перфтор – соединений, имплантацию коллагеновых мембран искусственного происхождения, что значительно повышает вероятность благоприятного исхода оперативного вмешательства даже в запущенных случаях.
Осложнения сахарного диабета
Основной причиной развития осложнений сахарного диабета является поражение сосудов вследствие длительной декомпенсации сахарного диабета (длительной гипергликемии – высокого сахара крови). Прежде всего страдает микроциркуляция, то есть нарушается кровоснабжение по мельчайшим сосудам
Типы сахарного диабета
В настоящее время выделяется два основных типа сахарного диабета, различающиеся по причине и механизму появления, а также по принципам лечения
Сахарный диабет 1 типа
Сахарный диабет 1 типа – заболевание эндокринной системы, для которого характерным признаком является повышенная концентрация глюкозы в крови, которое развивается из-за деструктивных процессов в специфических клетках поджелудочной железы, секретирующих гормон – инсулин, вследствие чего наблюдается абсолютный недостаток инсулина в организме
Сахарный диабет 2 типа
Сахарный диабет 2 типа – одна из разновидностей сахарного диабета – заболевания обмена веществ, возникающего в результате пониженной чувствительности клеток к инсулину, а также относительной недостачи инсулина в организме
Гестационный сахарный диабет при беременности
Гестационный сахарный диабет может развиваться при беременности (примерно в 4% случаев). В его основе лежит снижение способности по усвоению глюкозы
Диабетическая нейропатия
Диабетическая нейропатия – сочетание синдромов поражения различных отделов периферической и вегетативной нервной системы, возникающее на фоне нарушения метаболических процессов при сахарном диабете и осложняющее его течение
Синдром диабетической стопы
Синдром диабетической стопы – одно из осложнений сахарного диабета, наряду с диабетической офтальмопатией, нефропатией и др., представляющее собой патологическое состояние, возникшее вследствие поражения периферической нервной системы, артериального и микроциркуляторного русла, проявляющееся гнойно-некротическими, язвенными процессами и повреждением костей и суставов стопы
О диабете
Сахарный диабет — термин, объединяющий эндокринные заболеваний, характерной чертой которых является недостаточность действия гормона инсулина. Главным симптомом сахарного диабета является развитие гипергликемии – увеличения концентрации глюкозы в крови, имеющее стойкий характер
Симптомы диабета
Эффективность лечения сахарного диабета напрямую зависит от времени выявления этого заболевания. При сахарном диабете 2 типа заболевание может длительное время вызывать лишь незначительно выраженные жалобы, на которые пациент может не обращать внимания. Симптомы диабета могут быть стертыми, что затрудняет диагностику. Чем раньше поставлен правильный диагноз и начато лечение, тем меньше риск развития осложнений сахарного диабета
Инсулин
Инсулином называется гормон, производимый бета-клетками островков Лангерганса поджелудочной железы. Название инсулина происходит от латинского insula – остров
Анализы в СПб
Одним из важнейших этапов диагностического процесса является выполнение лабораторных анализов. Чаще всего пациентам приходится выполнять анализ крови и анализ мочи, однако нередко объектом лабораторного исследования являются и другие биологические материалы.
Консультация эндокринолога
Специалисты Северо-Западного центра эндокринологии проводят диагностику и лечение заболеваний органов эндокринной системы. Эндокринологи центра в своей работе базируются на рекомендациях Европейской ассоциации эндокринологов и Американской ассоциации клинических эндокринологов. Современные диагностические и лечебные технологии обеспечивают оптимальный результат лечения.
Анализ на гликогемоглобин
Гликогемоглобин (гликированный гемоглобин, гликозилированный гемоглобин, гемоглобин А1с) – соединение гемоглобина с глюкозой, образующееся в эритроцитах
Диабетическая ретинопатия — это офтальмологическое заболевание, развивающееся на фоне сахарного диабета. Последствия данного недуга очень тяжелые, при запущенном состоянии наступает слепота. Как распознать первые признаки патологии? Рассмотрим степени диабетической ретинопатии и существующие способы ее лечения.
Что такое сахарный диабет?

Сахарный диабет — это заболевание эндокринной системы, при котором повышается допустимый уровень сахара (глюкозы) в крови. Такое состояние называется гипергликемия.
Происходит это из-за того, что организм вырабатывает недостаточно инсулина при диабете. Инсулин — гормон, который синтезируют бета-клетки поджелудочной железы. Они реагируют на повышенное содержание глюкозы и отправляют определенное количество инсулина для снижения ее уровня в крови. При диабете нарушается обмен веществ всех видов: углеводный, водно-солевой, белковый и прочие.
В последние годы происходит неуклонный рост числа больных сахарным диабетом. В России на 2019 год зарегистрировано более 3,7 млн. больных с этим диагнозом. Однако по данным Международной диабетической федерации реальное количество пациентов достигает 12 млн. человек. Половина пациентов даже не догадываются о своем заболевании. А ведь если его вовремя не начать лечить, оно приводит к тяжелым последствиям для здоровья. Одно из них — диабетическая ретинопатия.
Что такое диабетическая ретинопатия?
Эта патология — одно из самых тяжелых осложнений диабета. Она возникает у 90% заболевших. При развитии заболевания в ткань сетчатки начинают попадать нежелательные вещества, так как стенки капилляров становятся более проницаемыми.
На начальных стадиях заболевания человек не ощущает никаких проявлений.
Когда врач при исследовании приборами видит тяжелые изменения на глазном дне, больной сахарным диабетом может не испытывать вообще никакого дискомфорта. Тем временем наступает прогрессирование заболевания. Ухудшение зрения заметно уже при отеке макулы, либо на поздних стадиях пролиферативной ретинопатии. Вот почему только ранняя диагностика и своевременная терапия лежат в основе профилактики возникновения слепоты при сахарном диабете. Современные приборы для исследования глазных структур позволяют получить полную картину состояния глаз.
Что происходит со зрением при диабетической ретинопатии?
Сетчатка — очень сложная и чувствительная структура глаза. Она состоит из 10 слоев и содержит светочувствительные фоторецепторы — палочки и колбочки, отвечающие за цветное, дневное и сумеречное зрение. Неудивительно, что любая патология сетчатой оболочки приводит к негативным последствиям для здоровья глаз. При наличии сахарного диабета зрительные функции начинают страдать только по прошествии нескольких лет, когда диабетическая ретинопатия переходит во вторую и третью стадии. Вот какие симптомы при этом наблюдаются:
- «мушки» в глазах — помутнения, особенно заметные на светлом фоне;
- размытость изображения, двоение;
- неправильное восприятие формы и размеров объектов, их цветности, искривление прямых линий;
- появление «молний» и вспышек в глазах;
- в поле зрения появляются скотомы, или слепые участки, то есть выпадают фрагменты видимой картинки.
У больных сахарным диабетом, по сравнению со здоровыми людьми, риск полной потери зрения выше в целых 25 раз! Не зря диабетическая ретинопатия стоит на втором месте по причинам слепоты в мире. Это также один из основных факторов, приводящих к инвалидности и потере зрения среди населения в наиболее трудоспособном возрасте — от 25 до 65 лет.
Снижение остроты зрения при диабетической ретинопатии происходит по трем основным причинам.
- Из-за макулярного отека или ишемии макулы страдает центральное зрение.
- Кровоизлияния в сетчатку или стекловидное тело способствуют резкому ухудшению резкости зрения. Обычно такое состояние наступает при пролиферативной ретинопатии.
- Разрастание и сокращение соединительной ткани приводит к отслойке сетчатки, в результате чего наступает потеря зрения.
Стадии диабетической ретинопатии
В течении заболевания выделяют три стадии, принятые ВОЗ в 1992 году:
- непролиферативная, или начальная;
- препролиферативная;
- пролиферативная.
Для каждой из них характерны свои симптомы. Рассмотрим подробнее, в чем они выражаются.
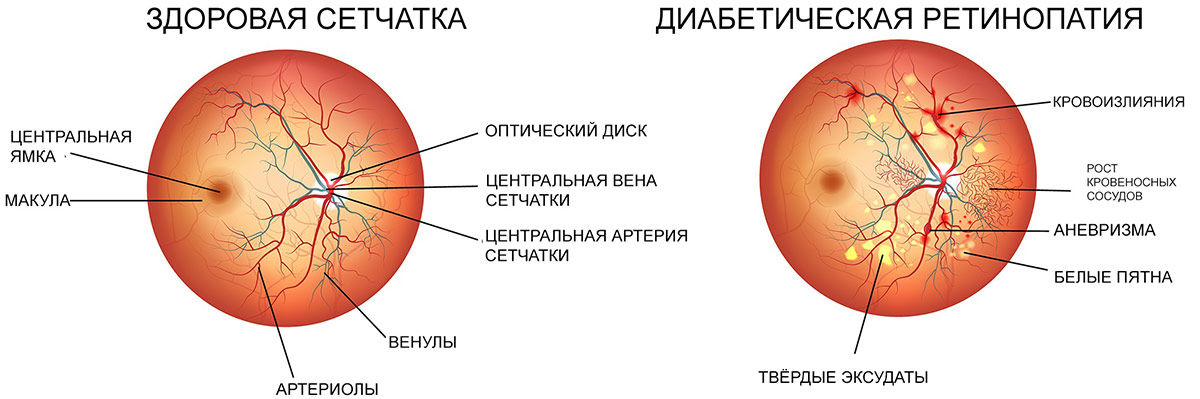
1. Непролиферативная. Для первого этапа развития диабетической ретинопатии характерны точечные кровоизлияния, микроаневризмы, возникающие вследствие хрупкости и ломкости сосудов, экссудативные очаги, макулярный отек сетчатки. При этом на протяжении нескольких лет зрение может оставаться стабильным, и пациент не будет подозревать о наличии у него заболевания.
2. Препролиферативная. На второй стадии ретинопатии при сахарном диабете, которая нередко развивается у пациентов, страдающих миопией, признаки поражения глазной внутренней оболочки более заметны. Наблюдается умеренное ухудшение остроты зрения. Из-за кислородного голодания сетчатки существует риск ее геморрагического инфаркта. Также присутствует большое количество кровяных сгустков в сетчатке.
3. Пролиферативная. На третьей стадии, пролиферативной, в результате нарушения кровоснабжения сетчатой оболочки происходит обширное ее поражение с распространением патологического процесса на роговицу. Развивается неоваскуляризация, образование фиброзной ткани. Стенки новых сосудов весьма хрупкие, поэтому кровь просачивается через них, вызывая повторные кровоизлияния, способствующие отслойке сетчатки. Из-за новообразованных сосудов радужки часто развивается вторичная глаукома. Макулярный отек становится выраженным и способен привести к частичной потере зрения. Пациенту становится трудно читать, мелкие предметы он почти не различает, очертания объектов становятся нечеткими.
Также выделяется и четвертая стадия — терминальная, когда повреждения в сетчатке уже необратимы. Это последний этап ретинопатии, который диагностируется в 2% случаев. В таких ситуациях у пациента наступает слепота.
Признаки диабетической ретинопатии
На первой и зачастую второй стадиях заболевания пациент может не замечать никаких проявлений болезни. Лишь на третьем, пролиферативном этапе, дают о себе знать первые признаки патологии: ухудшение сумеречного зрения (куриная слепота), размытость, искажение очертаний предметов. Вот почему при наличии диабета 1 или 2 типа осмотры у окулиста должны являться обязательными — минимум раз в полгода.
С помощью приборов врач увидит изменения в глазном дне, когда сам пациент еще не будет испытывать никакого дискомфорта. Ранняя диагностика очень важна для успешного лечения заболевания.
Симптомы диабетической ретинопатии обычно наступают друг за другом в определенном порядке:
- просветы сосудов расширяются, в очаги воспаления прилипают Т-лейкоциты;
- нарушения обмена веществ приводят к увеличению кровотока;
- поражается эндотелий кровеносных сосудов;
- капилляры закупориваются, повышается их проницаемость;
- образуются микроаневризмы (выпячивания стенок сосудов и капилляров);
- наступает неоваскуляризация — разрастание капилляров на тех участках, где их быть не должно;
- в глазу начинаются кровоизлияния, так как стенки новообразованных сосудов очень хрупкие и не выдерживают давления увеличившегося кровотока;
- часть капилляров разрушается, и происходит дегенерация сосудов глаза.
Эти процессы постепенно приводят к нарастающему возникновению кровоизлияний, кислородному голоданию сетчатки, отеку макулы и постепенной дегенерации ткани.
Какие факторы могут спровоцировать ретинопатию при диабете?
При наличии этого заболевания пациенту нужно предельно внимательно относиться к состоянию своего здоровья. Многие факторы могут спровоцировать прогрессирование диабетической ретинопатии. Людям пожилого возраста нужно обследоваться даже чаще, чем 2 раза в год, так как в глазах в это время происходят и старческие изменения, что в комплексе может привести к значительному ухудшению зрения.

Но возраст — не единственный фактор, повышающий риск развития диабетической ретинопатии, есть и другие:
- затяжная гипергликемия, когда уровень сахара в крови долгое время выше нормы;
- повышенное артериальное давление;
- атеросклероз;
- курение и употребление алкоголя;
- заболевания печени и почек;
- беременность;
- ожирение;
- генетическая предрасположенность и некоторые другие факторы.
Однако, две основные причины, по которым у диабетиков возникают поражения крупных и мелких сосудов, и не только глаз, но и почек, сердца, нижних конечностей, являются повышенные показатели сахара в крови и артериальная гиперстензия. Если эти факторы держать под контролем, то риск развития диабетической ретинопатии значительно снижается. Она может вообще не развиться при диабете при постоянном контроле здоровья — такие случаи тоже бывают.
Диагностика диабетической ретинопатии
При диагнозе «сахарный диабет» нужно проходить обследование у офтальмолога чаще, чем здоровые люди — хотя бы два раза в год. Как мы сказали выше, первые признаки ретинопатии становятся заметны уже на последних стадиях. Ранняя диагностика поможет выявить изменения в глазном дне и своевременно заняться лечением патологии.
Вот какие процедуры проводит специалист с целью исследовать состояние глазных структур.
- Опрос пациента и визометрия — проверка остроты зрения с помощью таблиц Сивцева-Головина.
- Тонометрия — измерение внутриглазного давления (особенно у пациентов со стажем заболевания более 10 лет).
- Офтальмоскопия — осмотр глазного дна.
- Биомикроскопия сетчатки, хрусталика, стекловидного тела.
- Ретинография — фотографирование сетчатки специальной камерой.
- Инструментальный осмотр зрительного нерва, макулы.
- При выявлении помутнения какие-либо оптических сред — стекловидного тела, хрусталика, роговицы — назначается УЗИ сетчатки.
- Оптическая когерентная томография. Этот способ позволяет получить снимки глазных структур настолько высокого разрешения, что на них можно рассмотреть самые тонкие слои тканей толщиной в 1 мкм.
- Флуоресцентная ангиография.
- Периметрия.
При необходимости также назначается диагностика у других специалистов, в частности, у эндокринолога, поскольку диабет входит в группу эндокринных заболеваний. После сбора анамнеза и получения всех результатов исследований специалист принимает решение о методе лечения в зависимости от состояния глаз.
Лечение диабетической ретинопатии
Если диагностирована первая стадия, то есть непролиферативная ретинопатия, то обычно назначается медикаментозное лечение препаратами, уменьшающими ломкость сосудов — ангиопротекторами. В это время очень важно строго придерживаться назначенной схемы инсулинотерапии. При диабетической ретинопатии также необходима определенная диета, включающая продукты с большим содержанием витаминов группы B, Р, Е, А, а также прием аскорбиновой кислоты и антиоксидантов. При этом из рациона следует исключить животные жиры и быстрые углеводы. Обязательно регулярно проводить контрольные замеры уровня сахара в крови, чтобы не допустить длительной гипергликемии.
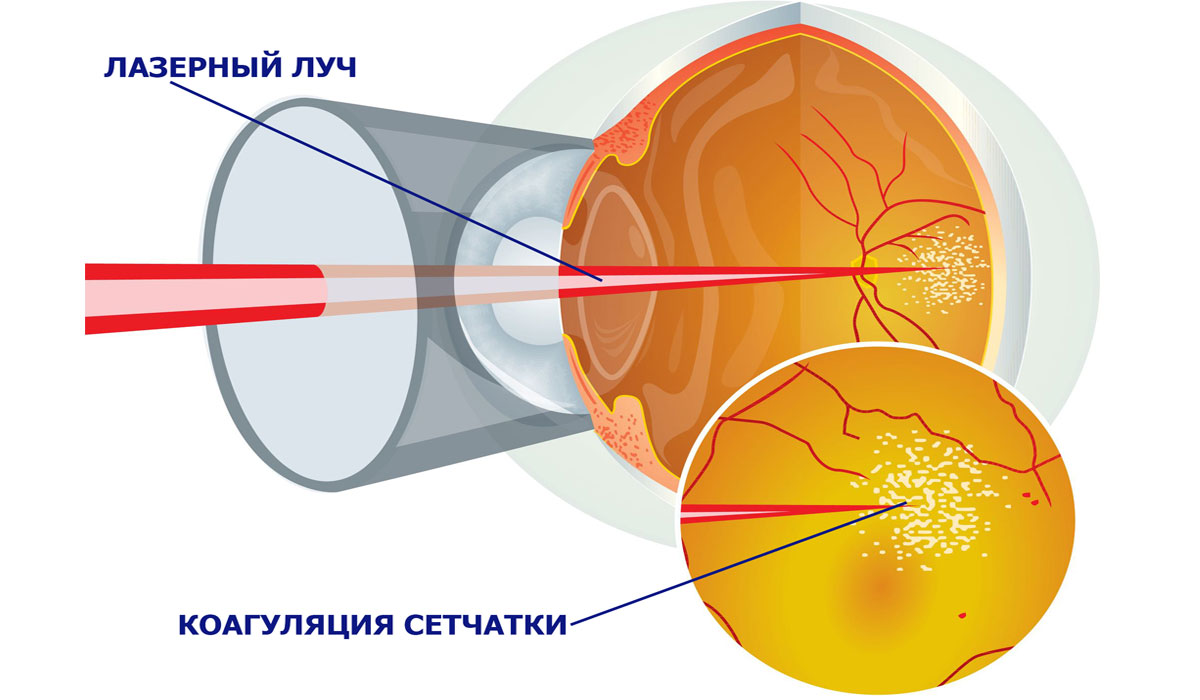
Если врач обнаружит у больного препролиферативную ретинопатию или пролиферативную, при которых наблюдается неоваскуляризация, кровоизлияния, развивается отек макулы и прочие поражения глазного дна, то назначается хирургическое лечение при отсутствии противопоказаний. Один из эффективных способов приостановить прогрессирование заболевания — лазерная коагуляция сетчатки. Эта процедура позволяет обойтись без разреза глазного яблока и наименее травматична.
Коагуляция проводится амбулаторно и занимает всего 15-20 минут под местной анестезией. Операция легко переносится пациентами разного возраста и не оказывает негативного влияния на состояние сердца, сосудов и других органов. Суть ее в следующем: луч лазера резко повышает температуру тканей, что вызывает их свертывание — коагуляцию. Происходит «приваривание» сетчатки к сосудистой оболочке органов зрения в слабых местах и вокруг разрывов, вследствие чего возникает их прочная связь. Таким образом удается остановить процесс разрастания новых сосудов, убрать уже разросшиеся капилляры, уменьшить макулярный отек.
При сильных нарушениях в глазных структурах может быть назначена витрэктомия — удаление части и целого стекловидного тела, вместо которого в глаз вводится специальное вещество. Процедура позволяет восстановить оптические функции и существенно повысить качество зрения. Стекловидное тело отделяется и высасывается через проколы, удаляются патологически измененные ткани, вызывающие натяжение сетчатки, а затем освободившееся пространство в глазном яблоке наполняют каким-либо составом — это могут быть пузырьки газа и силиконовое масло, солевые растворы, специальные синтетические полимеры. После того, как поверхность сетчатой оболочки таким образом будет очищена, ее расправляют и накладывают на сосудистую — так, как это должно быть правильно анатомически. Далее офтальмохирург проводит лазерную коагуляцию сетчатки — укрепление поврежденных участков лазером для надежного соединения с сосудистой оболочкой. Эта процедура минимально травматична и позволяет сохранить зрительные функции, избавить пациента от негативных симптомов, приостановив прогрессирование диабетической ретинопатии.

На основе вышесказанного можно сделать вывод: первые заметные признаки сахарного диабета проявляются уже на развитых стадиях, и тогда лечение будет довольно затруднено. При наличии заболевания следует регулярно проходить профилактические осмотры у врача, придерживаться правильного питания, соблюдать назначенную схему инсулинотерапии. При бережном отношении к своему здоровью его удастся сохранить как можно дольше даже при наличии сахарного диабета.
