Инсулиннезависимый диабет с нарушением периферического кровообращения
Тактика лечения
Цели лечения: определение тактики ведения пациента, подбор адекватной дозы сахароснижающих препаратов, обучение больного, клиническое улучшение состояния больного, улучшение показателей углеводного обмена.
Немедикаментозное лечение: стол № 9.
Если больной имеет избыточную массу тела, назначается гипокалорийная диета (1200 – 1500 ккал/сут.) и расширяется режим физической активности, при нормальной массе тела – изокалорийная диета соответственно суточной потребности пациента в энергии (рекомендуется расчет по эквивалентам).
Режим физической активности оказывает положительное влияние на больных сахарным диабетом.
Факторами, обусловливающими благоприятное воздействие физической нагрузки, являются:
– частичное усвоение глюкозы без инсулина в работающих мышцах;
– повышение связывания инсулина эритроцитами;
– снижение уровня гликемии;
– уменьшение потребности в инсулине;
– значительное увеличение утилизации жирных кислот и кетоновых тел в работающих мышцах; повышение толерантности к углеводам.
Медикаментозное лечение: сахароснижающая терапия.
Общая стратегия лечения пациентов с СД 2
Установление диагноза СД 2
Оптимизация образа жизни
(диета, физическая нагрузка при отсутствии противопоказаний, гиполипидемическая терапия, прекращение курения, самоконтроль)
Отсутствие эффекта в течение 1-1,5 месяцев
↓
Пероральная монотерапия
↓
Отсутствие эффекта в течение 1-1,5 месяцев
↓
Пероральная комбинированная терапия
↓
Отсутствие эффекта в течение 1-1,5 месяцев
↓
Инсулинотерапия
(монотерапия; комбинация с ПСП)
Механизм действия пероральных сахароснижающих препаратов
ГРУППА ПРЕПАРАТОВ | МЕХАНИЗМ ДЕЙСТВИЯ |
Препараты сульфонилмочевины | Стимуляция секреции инсулина |
Меглитиниды и производные фенилаланина | Стимуляция секреции инсулина (быстродействующие) |
Бигуаниды | Снижение продукции глюкозы печенью |
Тиазолидиндионы (глитазоны) | Снижение инсулинорезистентности |
Ингибиторы α-глюкозидазы | Снижение всасывания глюкозы в кишечнике |
Выбор таблетированных сахароснижающих препаратов при СД 2 типа
ГИПЕРГЛИКЕМИЯ | |
Только натощак + ожирение | Только после еды или натощак и после еды |
Предпочтительны бигуаниды (препараты | Предпочтительны стимуляторы секреции |
При недостаточном влиянии на постпрандиальную гликемию добавить стимуляторы секреции инсулина (производные сульфонилмочевины или бензойной кислоты), в отдельных случаях препараты инсулина короткого | При недостаточном влиянии на гликемию натощак добавить бигуаниды (метформин) или тиазолидиндионы, в отдельных случаях – препараты инсулина продленного действия |
Инсулинотерапия СД 2 типа
Показания:
Неэффективность диеты, физических нагрузок и максимальной дозы пероральных сахароснижающих препаратов: Необходимость оперативного вмешательства (временный перевод на инсулинотерапию) |
3. Другие лекарственные средства.
По показаниям: гипотензивная терапия, низкомолекулярные гепарины, антибиотикотерапия с противогрибковыми препаратами, лечение дислипидемии, ожирения. При наличии осложнений диабета (нефропатии, нейропатий, ретинопатии, гепатоза и т.д.) – лечение по стандарту СД с наличием специфических осложнений; при наличии сопутствующих заболеваний – лечение по протоколу соответствующего заболевания.
4. Обучение больного.
Препараты инсулина, рекомендуемые к применению у больных сахарным диабетом
Характеристика препаратов инсулина | Торговые наименования препаратов инсулина | Начало действия – через, час | Пик действия – через, час | Длительность действия, час |
Ультракороткого действия (аналоги инсулина человека) | Лизпро, Аспарт, Глулизин | 0,25 | 0,5-2 | 3-4 |
| Короткого действия | 0,5 | 1-3 | 6-8 | |
Средней продолжительности действия | 1,5 | 4-6 | 12-14 | |
| 1 | 4-8 | 18-20 | ||
| 1 | 3-4 | 18-20 | ||
Двухфазный аналог инсулина | 10-12 мин | 1-4 | 24-30 | |
Готовые инсулиновые смеси | Короткого действия длительного действия: 30/70, 15/85, 25/75, 50/50 | Смесь инсулина короткого действия и инсулина средней продолжительности действия | ||
Длительный аналог беспикового действия | Гларгин, Левомир | Плавный без пиков профиль действия в течение суток | ||
Целевые значения АД при сахарном диабете
| Характеристика заболевания | Значение АД |
Сахарный диабет (неосложненное течение) | <130/80 мм рт.ст. |
| Диабетическая нефропатия IV и V стадии | <125/75 мм рт.ст. |

Показания к госпитализации
Плановая. Без осложнений: отсутствие коматозных состояний.
Профилактические мероприятия: постоянный контроль уровня гликемии, глюкозурии, АД, ЭКГ; определение гликолизированного гемоглобина 1 раз в 3 мес., УЗДГ – сосудов нижних конечностей 1 раз в 6 мес., осмотр окулиста, невропатолога, сосудистого хирурга 1 раз в год.
Дальнейшее ведение, принципы диспансеризации:
Диспансерное наблюдение больных сахарным диабетом осуществляется пожизненно.
Задачами диспансерного наблюдения являются:
– систематическое наблюдение за больными сахарным диабетом и планомерное проведение врачебных осмотров;
– своевременное проведение лечебных и профилактических мероприятий, направленных на восстановление и сохранение хорошего самочувствия и трудоспособности больных;
– предупреждение и своевременное выявление ангиопатий, нейропатий, других осложнений сахарного диабета и их лечение.
Диспансеризацию осуществляет врач-эндокринолог.
Полное клиническое обследование включает: осмотр эндокринологом; определение роста, массы тела, состояния зубов, кожи; ЭКГ; осмотр невропатологом, окулистом, гинекологом, при необходимости – другими специалистами.
Перечень основных медикаментов:
1. Препараты инсулина ультракороткого действия (аналоги инсулина человека) лизпро, аспарт, глулизин
2. Препараты инсулина короткого действия
3. *Препараты инсулина средней продолжительности действия
4. Двухфазный аналог инсулина
5. *Готовые инсулиновые смеси (короткого действия/длительного действия 30/70, 15/85, 25/75, 50/50)
6. Длительный аналог беспикового действия (гларгин, левомир)
Препараты сульфонилмочевины
7. *Гликлазид 80 мг, табл.
8. *Гликвидон 30 мг, табл.
9. *Глибенкламид 3,5 мг, 5 мг, табл.
10. Глипизид 2,5 мг, табл.
11. *Глимепирид 1 мг, 2 мг, 3 мг, 4 мг, табл.
Меглитиниды и производные фенилаланина
12. *Репаглинид 0,5 мг, 1 мг, 2 мг, табл.
13. Натеглинид 60 мг, 120 мг, табл.
Бигуаниды
14. *Метформин 500 мг, 850 мг, 1000 мг, табл.
Тиазолидиндионы
15. *Пиоглитазон 15 мг, 30 мг, табл.
16. Розиглитазон 30 мг, табл.
Ингибиторы .-глюкозидазы
17. Акарбоза 50 мг, 100 мг, табл.
Ингибиторы ангиотензинпревращающего фермента
18. Периндоприл 2 мг + индапамид 0,625 мг
19. Периндоприл 4 мг + индапамид 1,25
Перечень дополнительных медикаментов:
Гиполипидемические средства
Статины
1. Симвастатин 10 мг, 20 мг, табл.
2. *Ловастатин 10 мг, 20 мг, 40 мг, табл.
Фибраты
3. Гемфиброзил
4. Клофибрат
Другие
5. Орлистат 120 мг, капс.
6. Никотиновая кислота 50 мг, табл.; *раствор в ампуле 1% 1 мл
Диуретики
7. *Гидрохлортиазид 25 мг, 100 мг, табл.
8. *Фуросемид 40 мг табл., раствор для инъекций 20 мг/ 2 мл в ампуле
9. *Индапамид 2,5 мг, табл.
10. *Спиронолактон 25 мг табл., 50 мг капс.
β-адреноблокаторы
11. *Пропранолол 40 мг табл.
12. *Атенолол 50 мг, 100 мг табл.
13. *Метопролол 50 мг табл.
14. Карведилол 6.25 мг, 12,5 мг, 25 мг, табл.
15. Небиволол 5 мг, табл.
16. Бисопролол 5 мг, 10 мг, табл.
β -адреноблокаторы
17. Сазозин 4мг, 8 мг, табл.
Антагонисты кальция продленного действия
18. *Нифедипин 10 мг, 20 мг табл.
19. Фелодипин 2,5 мг, 5 мг, 10 мг табл.
20. *Амлодипин 5 мг, 10 мг табл.
21. Лацидипин 2 мг, 4 мг, табл.
22. *Верапамил 40 мг, 80 мг табл.
23. Дилтиазем 90 мг, табл.
Ингибиторы ангиотензинпревращающего фермента
24. Каптоприл 12,5 мг, 25 мг, 50 мг табл.
25. *Эналаприл таблетка 2,5 мг, 10 мг; раствор в ампуле 1,25 мг/1 мл
26. *Периндоприл 4 мг, табл.
27. Квинаприл
28. *Лизиноприл таблетки 2,5 мг, 5 мг, 10 мг, 20 мг
Антагонисты ангиотензиновых рецепторов
29. Лозартан 25 мг, 50 мг табл.
30. Вальсартан 40 мг, 80 мг, 100 мг табл.
31. Телмисартан 40 мг, 80 мг, 100 мг табл.
Агонисты α2 -рецепторов
32. *Клонидин
33. *Метилдопа 250 мг табл.
Агонисты α2 -имидазолиновых рецепторов
По показаниям: низкомолекулярные гепарины, антибиотикотерапия с противогрибковыми препаратами, лечение ожирения (орлистат, сибутрамин, рибонамант).
Перечень основных и дополнительных медикаментов:
1. Основное лечение – пероральные сахароснижающие, инсулинотерапия (см. выше).
2. Дополнительные – гиполипидемическая терапия: никотиновая кислота и ее производные; статины: симвастатин, ловастатин.
3. Нейропротекторная – кокарбоксилаза (кофермент витамина B1), пиридоксальфосфат (кофермент витамина В6), рибофлавин-мононуклеотид (кофермент витамина В2), флавинат (кофермент, образующийся из рибофлавина), препараты альфа-липоевой кислоты (тиоктовая кислота).
4. Ангиопротекторная – дицинон (этамсилат), трентал (пентоксифиллин), курантил (дипиридамол), ацетилсалициловая кислота, тиклопидин (тиклид), реополиглюкин, препараты ПГЕ (вазапростан), циннаризин.
5. Гипотензивная – инг. АПФ, антагонисты Са, кардиоселективные β-блокаторы, антагонисты ангиотензина 11.
Индикаторы эффективности лечения: стабилизация гликемического профиля, улучшение показателей жирового, азотистого обменов при хронической почечной недостаточности; улучшение сосудистого кровотока и нейропроводимости по данным УЗДГ сосудов верхних и нижних конечностей.
* – препараты, входящие в список основных (жизненно важных) лекарственных средств.
Сахарный диабет 2-го типа, он же инсулиннезависимый, — эндокринное заболевание, гораздо более распространенное, чем диабет 1-го типа. Если раньше его диагностировали в основном у пожилых людей, то сейчас в группе риска люди от 40 лет, а так же дети, подростки и молодежь.
Главные факторы риска этого нарушения обмена веществ — неправильное питание и избыточная масса тела.
Что такое сахарный диабет 2-го типа?
С инсулинозависимым диабетом все более-менее понятно: поджелудочная железа не продуцирует инсулин, и человеку приходится получать его извне — при помощи уколов. Без него нельзя, потому что именно он способствует расщеплению сахаров до такого состояния, чтобы они могли беспрепятственно проникнуть в клетки. Кроме того, инсулин размягчает клеточные мембраны, что улучшает их пропускную способность.
С сахарным диабетом 2-го типа все немного сложнее. Инсулин вырабатывается, но не хватает либо его количества, либо активности, поэтому сахара медленнее и хуже расщепляются, а клеточные мембраны остаются плотными и не пропускают их внутрь.
В этом и есть их основное отличие.
Первые признаки диабета 2-го типа
Поскольку инсулиннезависимый диабет стремительно молодеет, очень важно знать, какие для него присущи признаки, чтобы можно было их своевременно распознать и обратиться к специалисту.
Сильная жажда и сухость во рту
Человек с начальной стадией сахарного диабета 2-го типа обычно обращает внимание именно на этот признак. Жажда и сухость во рту объясняются повышенной нагрузкой на почки, которым нужно избавляться от излишков сахара. Для этого почкам нужна вода, которую им приходится “забирать” из клеток.
По этой же причине могут возникать ложные позывы к мочеиспусканию, а также человек часто хочет в туалет.
Усталость, раздражение, головокружение
Глюкоза — основной источник энергии, и когда ее не хватает тканям, человек это явно ощущает. Страдает, в первую очередь, головной мозг, поэтому симптомы будут связаны с деятельностью ЦНС, откуда и появляется повышенная утомляемость, частые перепады настроения, головокружения и головные боли.
Снижение остроты зрения
Практически всех людей с диабетом поджидает диабетическая ретинопатия — заболевание, связанное с нарушением кровоснабжения глаз. Сосуды глазных яблок начинают работать хуже, и следовательно — хуже питать глаза.
Результатом недостатка питательных веществ становится ухудшение зрения и появление оптических явлений: “мушек”, “тумана” и различных пятен перед глазами.
Постоянное чувство голода
В организме человека есть гормон лептин. Он синтезируется жировой тканью и отвечает за чувство насыщения, но, что самое важное, напрямую связан с инсулином. Инсулин увеличивает производство лептина, а поскольку при диабете его мало, то и лептина не хватает: организм практически всегда “голодный”.
Этот признак чаще беспокоит людей с лишним весом.
Снижение мышечной массы тела
Поскольку организму не хватает энергии, он черпает ее из других источников. Наилучшим вариантом для него становится мышечная ткань, именно поэтому ее объем постепенно будет уменьшаться.
Кожный зуд и высыпания
На ранних стадиях сахарного диабета зачастую появляются различные высыпания, которые нередко зудят. Это объясняется несколькими причинами:
- капилляры не поставляют к клеткам кожи нужное количество энергии, поэтому ухудшается состояние кожи и ослабевают ее защитные функции;
- сыпь провоцируется активностью молекул глюкозы;
- на фоне общего снижения иммунитета кожа становится более уязвимой, поэтому чаще в ее клетки проникают различные инфекции.
У больных часто появляется грибок ногтей, который тоже является одним из первых признаков сахарного диабета.
Профилактика
Чтобы сахарный диабет не дал о себе знать, нужно соблюдать меры профилактики.
- Следить за весом и не допускать его чрезмерного набора.
- Правильно питаться, избегая большого количества быстрых углеводов.
- Регулярно сдавать кровь для проверки уровня глюкозы в ней.
- Обеспечить нормальную двигательную активность.
- Больше дышать свежим воздухом и меньше подвергать себя стрессам.
Особенно внимательно следует относиться к своему здоровью тем людям, у кого в семье были зафиксированы случаи сахарного диабета (у бабушек, дедушек, мамы, папы, братьев, сестер, дяди и тети).
И не забудьте обращаться к врачу при первых же тревожных признаках и ни в коем случае занимайтесь самолечением.
Инсулиннезависимый сахарный диабет (СД 2 типа): причины, диагностика, лечениеЭтиология и встречаемость инсулиннезависимого сахарного диабета (ИНСД). Сахарный диабет — разнородная болезнь, подразделяемая на диабет I типа (ИЗСД) и II типа (ИНСД) (см. табл. С-30). ИНСД (MIM № 125853) составляет от 80 до 90% всех случаев сахарного диабета и встречается в США у 6-7% взрослых. По неизвестным пока причинам существует поразительно высокая встречаемость болезни среди американских индейцев из племени пима в Аризоне, составляющая почти 50% к возрасту 35-40 лет. Приблизительно 5-10% пациентов с инсулиннезависимым сахарным диабетом имеют сахарный диабет взрослого типа в молодости (MODY, MIM №606391); 5-10% — редкие генетические заболевания; остальные 70-85% — «типичную форму» инсулиннезависимого сахарного диабета II типа, характеризующуюся относительным недостатком инсулина и повышенной резистентностью к нему. Молекулярная и генетическая основы типичного инсулиннезависимого сахарного диабета остаются недостаточно выясненными. Патогенез инсулиннезависимого сахарного диабета (ИНСД)Инсулиннезависимый сахарный диабет (ИНСД) вызван нарушением секреции инсулина и резистентностью к его действию. В норме основная секреция инсулина происходит ритмично, в ответ на нагрузку глюкозой. У больных инсулиннезависимым сахарным диабетом (ИНСД) нарушено базальное ритмическое выделение инсулина, ответ на нагрузку глюкозой неадекватный, а базальный уровень инсулина повышен, хотя относительно ниже гипергликемии. Сначала появляется устойчивая гипергликемия и гиперинсулинемия, инициирующая развитие инсулиннезависимого сахарного диабета (ИНСД). Устойчивая гипергликемия снижает чувствительность b-клеток островков, приводя к уменьшению выброса инсулина для данного уровня глюкозы крови. Аналогично хронически повышенный базальный уровень инсулина подавляет инсулиновые рецепторы, увеличивая их резистентность к инсулину. Кроме того, так как чувствительность к инсулину снижена, увеличивается секреция глюкагона; в результате избытка глюкагона возрастает выброс глюкозы из печени, что усиливает гипергликемию. В конце концов, этот порочный круг и приводит к инсулиннезависимому сахарному диабету. Типичный инсулиннезависимый сахарный диабет возникает вследствие комбинации генетической предрасположенности и факторов влияния окружающей среды. Наблюдения, поддерживающие генетическую предрасположенность, включают различия в конкордантности между монозиготными и дизиготными близнецами, семейное накопление и различия в распространенности в разных популяциях.
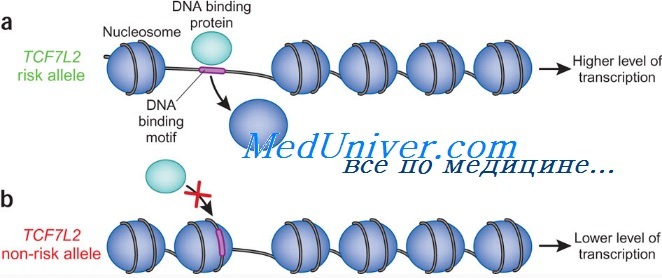
Хотя тип наследования расценивают как многофакторный, идентификация главных генов, затрудненная влиянием возраста, пола, этнической принадлежности, физического состояния, рациона питания, курения, ожирения и распределения жира, достигла некоторых успехов. Полногеномный скрининг показал, что в исландской популяции с инсулиннезависимым сахарным диабетом тесно сцеплены полиморфные аллели коротких тандемных повторов в интроне фактора транскрипции TCF7L2. Гетерозиготы (38% популяции) и гомозиготы (7% популяции) имеют повышенный относительно неносителей риск по ИНСД приблизительно в 1,5 и 2,5 раза соответственно. Повышенный риск у носителей варианта TCF7L2 также обнаружен в датской и американской когортах больных. Риск ИНСД, соотнесенный с этим аллелем, составляет 21%. TCF7L2 кодирует фактор транскрипции, участвующий в экспрессии гормона глюкагона, повышающего концентрацию глюкозы крови, действуя противоположно действию инсулина, снижающего уровень глюкозы крови. Скринирование финских и мексиканских групп выявило другой вариант предрасположенности, мутацию Рго12А1а в гене PPARG, очевидно, специфическую для этих популяций и обеспечивающую вплоть до 25% попу-ляционного риска ИНСД. Более частый аллель пролина встречается с частотой 85% и вызывает незначительное увеличение риска (в 1,25 раза) сахарного диабета. Ген PPARG — член семейства ядерных рецепторов гормонов и важен для регуляции функции и дифференцировки жировых клеток. Подтверждение роли факторов окружающей среды включает конкордантность менее 100% у монозиготных близнецов, различия в распространении в генетически сходных популяциях и ассоциации с образом жизни, питанием, ожирением, беременностью и стрессом. Экспериментально подтверждено, что хотя предварительным условием для развития инсулиннезависимого сахарного диабета является генетическая предрасположенность, клиническая экспрессия инсулиннезависимого сахарного диабета (ИНСД) сильно зависит от влияния факторов окружающей среды. Фенотип и развитие инсулиннезависимого сахарного диабета (ИНСД)Обычно инсулиннезависимый сахарный диабет (ИНСД) встречается у полных людей в среднем возрасте или старше, хотя число больных детей и молодых лиц становится все большим в связи с увеличением числа полных и недостаточной подвижностью среди молодежи. Сахарный диабет 2 типа имеет постепенное начало и обычно диагностируется по повышенному уровню глюкозы при стандартном обследовании. В отличие от больных с сахарным диабетом 1 типа, у пациентов с инсулиннезависимым сахарным диабетлм (ИНСД) обычно кетоацидоз не развивается. В основном развитие инсулиннезависимого сахарного диабета (ИНСД) подразделяется на три клинических фазы. Сначала концентрация глюкозы крови остается нормальной, несмотря на повышенный уровень инсулина, указывая, что ткани-мишени инсулина остаются сравнительно устойчивыми к влиянию гормона. Затем, несмотря на повышенную концентрацию инсулина, развивается гипергликемия после нагрузки. Наконец, ухудшение секреции инсулина вызывает голодную гипергликемию и клиническую картину сахарного диабета. Кроме гипергликемии, метаболические расстройства, вызванные дисфункцией b-клеток островков и резистентностью к инсулину, вызывают атеросклероз, периферическую нейропатию, почечную патологию, катаракты и ретинопатию. У одного из шести пациентов с инсулиннезависимым сахарным диабетом (ИНСД) разивается почечная недостаточность или тяжелая сосудистая патология, требующая ампутации нижних конечностей; один из пяти слепнет вследствие развития ретинопатии. Развитие этих осложнений обусловливается генетическим фоном и качеством метаболического контроля. Хроническую гипергликемию можно выявлять определением уровня гликозилированного гемоглобина (НbА1c). Строгое, как можно более близкое к норме, поддержание концентрации глюкозы (не более 7%), с определением уровня HbA1c, уменьшает риск осложнений на 35-75% и может продлить средний ожидаемый срок жизни, составляющий в настоящее время в среднем 17 лет после установления диагноза, на несколько лет. Особенности фенотипических проявлений инсулиннезависимого сахарного диабета: Лечение инсулиннезависимого сахарного диабета (ИНСД)Снижение массы тела, повышение физической активности и изменения диеты помогают большинству больных инсулиннезависимым сахарным диабетом (ИНСД) заметно улучшить чувствительность к инсулину. К сожалению, множество пациентов не в состоянии или не склонны радикально изменить свой образ жизни, чтобы добиться улучшения, и требуют лечения с перо-ральными гипогликемическими препаратами, например сульфонилуреатами и бигуанидами. Третий класс препаратов — тиазолидиндионы — уменьшают резистентность к инсулину, связываясь с PPARG. Можно также использовать четвертую категорию лекарственных средств — ингибиторы а-глюкозидазы, действующие путем замедления внутрикишечного всасывания глюкозы. Каждый из этих классов лекарств одобрен как монотерапия для инсулиннезависимого сахарного диабета (ИНСД). Если один из них не останавливает развитие болезни, может быть добавлен препарат из другого класса. Пероральные гипогликемические препараты не так эффективны в достижении контроля уровня глюкозы, как снижение массы тела, повышение физической активности и изменения диеты. Чтобы добиться контроля уровня глюкозы и уменьшить риск осложнений, некоторым больным требуется инсулинотерапия; тем не менее она усиливает резистентность к инсулину, увеличивая гиперинсулинемию и ожирение. Риски наследования инсулиннезависимого сахарного диабета (ИНСД)Популяционный риск инсулиннезависимого сахарного диабета (ИНСД) очень зависит от изучаемой популяции; в большинстве популяций этот риск составляет от 1 до 5%, хотя в США он равен 6-7%. Если пациент имеет больного сибса, риск возрастает до 10%; наличие больного сибса и другого родственника первой степени родства повышает риск до 20%; если болен монозиготный близнец, риск поднимается до 50-100%. Кроме того, поскольку некоторые формы инсулиннезависимого сахарного диабета (ИНСД) пересекаются с сахарным диабетом 1 типа, дети родителей с инсулиннезависимым сахарным диабетом (ИНСД) имеют эмпирический риск 1 к 10 по развитию сахарного диабета 1 типа. Пример инсулиннезависимого сахарного диабета. М.П., здоровый мужчина 38 лет, американский индеец племени пима, консультируется в связи с риском развития инсулиннезависимого сахарного диабета (ИНСД). Оба его родителя страдали инсулиннезависимым сахарным диабетом; отец умер в 60 лет от инфаркта миокарда, мать — в 55 лет от почечной недостаточности. Дед по отцу и одна из старших сестер также болели инсулиннезависимым сахарным диабетом, но он и его четыре младших сибса здоровы. Данные медицинского осмотра оказались нормальными, за исключением незначительного ожирения; уровень глюкозы крови натощак в норме, однако обнаружено повышение уровня инсулина и глюкозы в крови после пероральной нагрузки глюкозой. Эти результаты соответствуют ранним проявлениям метаболического состояния, вероятно, ведущего к инсулиннезависимому сахарному диабету. Его врач посоветовал пациенту изменить образ жизни, похудеть и увеличить физическую активность. Пациент резко уменьшил употребление жира, начал ездить на работу на велосипеде и бегать три раза в неделю; его масса тела уменьшилась на 10 кг, а толерантность к глюкозе и уровень инсулина в крови пришли в норму. – Также рекомендуем “Недостаточность орнитинтранскарбамилазы (ОТК): причины, диагностика, лечение” Оглавление темы “Наследственные болезни”:
|
