Как смягчить кожу на локтях при сахарном диабете
Здравствуйте, дорогие читатели. Сухая кожа на локтях — довольно частое явление. Она, иногда, даже не вызывает никакого дискомфорта у ее обладателей, так как уже стала привычной для них. Но, с наступлением теплого сезона, обладатели такого, не совсем приятного, явления, которое часто списывается на косметические особенности организма, все чаще начинают обращать внимание на то, что кожа приобрела неприятный внешний вид, «высохла», у некоторых — даже потрескалась, ведь зимой коже не было уделено должного и такого столь необходимого внимания. Можно ли считать локти — зеркалом состояния организма? Определенно, в какой-то степени, да. Но, определить, что с вами не так, может только опытный врач. Как показывает практика, большинство медиков не обращает совершенно никакого внимания на локти тех, кто к ним обращается с теми или иными жалобами, или просто за профосмотром.
А зря! Хотя, у современной официальной медицины очень и очень много изъянов. Речь сейчас не о том. Вернемся к теме: шершавые локти — это показатель определенных неполадок в работе организма, а также — косметический дефект.
Можно ли с ним что-то сделать, чтобы исправить ситуацию в свою пользу? Естественно — можно. Ведь безвыходных положений, как известно из слов героя одного небезызвестного мультипликационного фильма, просто не бывает!
Так вот, для того, чтобы в теплое время года свободно носить одежду с короткими рукавами, понадобится тщательный уход, но перед этим необходимо выяснить причину.
Без выяснения причины, добиться хоть столь-нибудь положительного результата будет крайне сложно, а в некоторых случаях — просто невозможно!
Главные причины шершавых локтей
Большинство медицинских работников, проводящих диагностику тех или иных заболеваний, с уверенностью заявляют, что маленькие проблемы кожи часто являются громким сигналом серьезных проблем, возникающих в организме. Своевременное выявление причины становится важным толчком к ликвидации проблемы.
Недостаток витамина А и Е. Наиболее распространенной причиной наличия шершавости кожи ваших локтей может явиться недостаточное количество витаминов таких групп как А и Е.
Авитаминоз. Иными словами, наблюдается следствие авитаминоза, который также является причиной выпадения волос, их ломкости и сечения, сухой кожи лица — это тоже нередкое последствие недостатка витаминов.
Нагрузка на локти. Современные представительницы «слабого пола» (а именно у них отмечается проблематика с шершавостью локтей чаще всего) часто работает за компьютерами, при этом возникает закономерная нагрузка на локти и кожу вокруг них.
Отсутствие ухода. В таких случаях необходимо ухаживать не только за кожей рук, но и за капризной кожей на локтях. Уход коже рук необходим систематически круглый год, а не от случая к случаю.
Нарушение работы эндокринной системы. Еще одной из причин является сбой работы эндокринной системы и гормонального фона. Если в совокупности с сухостью локтей наблюдаются такие симптомы, как набор веса, нервные раздражения, потливость, усталость и постоянная сонливость, то это довольно тревожный знак. Он, к примеру, может свидетельствовать о развитии сахарного диабета.
Таким образом, предварительно можно констатировать тот факт, что причины данной проблемы можно разделить, условно, на внешние и внутренние.
Внешние — те, которые воздействуют на организм извне. К примеру, помимо физического давления на локти в следствии особенностей ежедневного рабочего процесса, сюда можно включить особенности внешней среды, в которой постоянно находится организм: влажность воздуха, интенсивность солнечных лучей (очень важный фактор!), экологическая обстановка и так далее.
С внешними причинами шершавых локтей разобрались, а что же такое внутренние?
Внутренние причины — те, которые обусловлены состоянием самого организма, его органов и их систем. К ним относятся те или иные нарушения в их работе, тот же дефицит витаминов и минеральных солей, прочие аналогичные причины.
Но не стоит ничего бояться, главное знать что делать и как лечить шершавые и сухие локти. Для этого есть много различных средств, в том числе и народных.
Различные патологические причины
Выясняя причины сухости кожи локтей, необходимо понимать, что это — не всегда быстроисправимая, с помощью несложных манипуляций, проблема.
К сожалению, это иногда признак серьезных патологических изменений организма, к лечению которых необходимо приступать немедленно.
Щитовидная железа
К таким проблемам можно отнести гипотиреоз. Как известно, за состояние кожи отвечает работа эндокринной системы, поэтому, если работа щитовидной железы происходит не на «полную катушку», о себе дает знать, в первую очередь, именно кожа.
Скорость обмена веществ падает, восстановление кожи также становится нестабильным и замедленным: регенерационные процессы в ней отстают от нормального физиологического цикла.
В таком случае, в первую очередь, необходимо сдать анализ на количество тиреотропного гормона гипофиза, сокращенно ТТГ. Недостаточная выработка щитовидной железой гормона тироксина приводит к неудовлетворительному состоянию кожи.
Сахарный диабет
При нарушении питания клеток кожи, изменяется и ее состояние, а причиной этому может стать опасное заболевание сахарный диабет.
Стоит заметить, что кожа, во время этой болезни, становится не просто сухой и шелушащейся, а еще и легкоранимой и плохозаживающей. Все это ведет к воспалениям, повреждениям и долгому заживлению ран. Кожа, у болеющих сахарным диабетом, грубеет не только на локтях и пятках, но иногда даже на ладонях.
Анемия
Сухие локти — довольно частое явление при снижении уровня красных кровяных телец – анемии. Анемия – это причина не только сухой кожи, но признак множества заболеваний.
В случае сокращения количества железа сухими становятся не только локти, но и коленки.
Ихтиоз
При поиске проблемы возникновения сухости локтей необходимо помнить об аутоимунных нарушениях, при которых иммунитет создает антитела клеток своего организма, например ихтиоз.
Возможной является и такая патология, как гиперкератоз, во время которого утолщается роговой слой кожи.
Если же у вас зуд, покраснения на определенных местах, а также воспаление дермы, это первый признак того, что у вас, вероятно, экзема или псориаз.
Основная диагностика заболевания
✔ В первую очередь необходимо посетить дерматолога и эндокринолога. Диагностируется причина заболевания при помощи клинических исследований.
✔ Необходимы результаты анализов крови и исследования кожи. С помощью исследования крови возможно исключить или подтвердить у пациента сахарный диабет, анемию, проблемы эндокринной системы.
✔ Аналитика состояния кожных покровов позволяет исключить или подтвердить экзему или псориаз.
✔ Следует обратить внимание на положение ваших рук при работе за столом, пересмотреть косметику, которой вы пользуетесь.
✔ Если использовать ненатуральную низкокачественную косметику для ухода за кожей, то уже это может стать провоцирующим фактором для огрубения локтей.
Что делать, как лечить огрубевшие и шершавые локти?
После проведенных исследований и выяснения причины сухости кожи локтей, необходимо незамедлительно приступать к устранению этих причин.
В первую очередь, применяют препараты отшелушивающего действия, затем — препараты, размягчающие кожу, например: салициловую мазь применить для отшелушивания, а питательным кремом — смягчить кожу.
Но, это — в том случае, если причиной шелушения являются несвоевременный уход за локтями, неудобная одежда или неправильное расположение рук за рабочим столом.
Попринимайте витамины курсами
Когда причина кроется в недостатке витаминов, необходимо прислушаться ко мнению врачей-дерматологов, советующих устранить причину при помощи витаминных комплексов.
Витамины А и Е необходимо пропить курсами (капли «Веторон», как вариант). Также, в рацион необходимо включить большое количество продуктов, содержащих указанные витамины.
Посетите врачей
Доктор эндокринолог сообщил, что у вас проблема с эндокринной системой? Выслушайте индивидуальные рекомендации и неукоснительно следуйте им.
После этого, начинайте смягчать кожу локтей мазями и кремами, которые наносятся на очищенную кожу по два раза в сутки до наступления устойчивой ремиссии или же полноценного выздоровления, что проявится внешне в улучшении косметического вида локтей.
Увлажняйте кожу кремами
Если причиной потрескавшейся кожи стал длительный неправильный и нерегулярный уход за ней, то здесь все зависит только от вас: кожу рук придется увлажнять после каждого мытья, ухаживать за ней.
При этом, средства наносятся только массажными движениями в сторону направления часовой стрелки.
К применению, в таких случаях, рекомендуют кремы, в составе которых вы сможете отыскать люцерну или ромашку, и которые обладают двойным действием: смягчением и заживлением. Кожа бугристая? Используйте крем с глицерином и лицетином.
При нарушении водно-жирового баланса кожа быстро теряет влагу и также становится грубой, шелушащейся и даже бугристой.
В таком случае, необходимо прекратить пользоваться мылом, ведь именно оно очень сильно сушит кожу всего тела. Вместо мыла можно использовать специальную пенку с питательным и увлажняющим эффектом, или гель.
Используйте оливковое масло
Часто на помощь приходят масла: оливковое и даже более привычное для нас — подсолнечное.
Беря за основу подогретые масла, возможно делать ночные компрессы, ванночки на 10 минут, после проведения которых необходимо потереть кожу не очень грубой щеточкой и завершить все нанесением увлажняющего крема на места шелушения.
Смягчите локти используя картошку
Отбелить локти и смягчить их поможет обычная картошка. Ее нужно мелко натереть на терке, кашицу, которая образовалась после этого, наложить на область локтей, не очень туго обмотать бинтом и оставить так на 30 минут, можно и дольше.
Средство применять можно 3 раза в неделю до наступления положительного эффекта. Далее, в качестве профилактики, 1 раз в неделю.
Средства с яблочным уксусом
Попробуйте компресс из натурального яблочного уксуса. Возьмите 2,5-3 столовые ложки уксуса из яблок (в идеале — домашнего приготовления).
Как сделать яблочный уксус собственноручно в домашних условиях, мы уже рассматривали в предыдущих наших статьях.
Добавьте к ним столько же воды. Дайте постоять этому раствору 5 минут.
Далее — возьмите пару ватных дисков, промокните ими жидкость, приложите плотно к локтям, зафиксируйте эластичным бинтом, держите не менее получаса. После чего ополосните локти и смажьте кремом.
Процедуру повторяйте каждый 2 дня до достижения устойчивого положительного результата, после этого можно сменить частоту использования этих дисков на 1 в неделю.
Вместо ватных дисков можно использовать стерильную марлю или бинт, в зависимости от наличия в вашем распоряжении того или иного материала.
У детей могут быть шершавые локти и почему?
Шершавые локти у детей, так же, как и у взрослых, являются следствием какого-либо заболевания или неправильного ухода за кожей локтей.
Причин этому несколько, но, чаще всего, это атопический дерматит или, говоря простым языком, диатез.
Для точного подтверждения догадок необходимо незамедлительно посетить педиатра, сдать анализы и следовать указаниям доктора.
Естественно, не стоит забывать и о том, что у ребенка огрубевшая, шершавая кожа на локотках может свидетельствовать о ее излишней травматизации. Каким образом? Все очень просто.
Не стоит забывать о повышенной активности маленьких непосед. Локти часто соприкасаются с поверхностями, которые могут их регулярно, хоть и не очень сильно, травмировать.
Вот кожа и реагирует соответствующим образом, увеличивая количество огрубевших клеток эпидермиса на своей поверхности, в естественных защитных целях. Так что, до выяснения причин, переживать не нужно.
Шершавые локти — рекомендации по уходу
Выяснив причину и качественно ликвидировав ее необходимо заняться профилактикой сухости кожи.
Скрабы. Отшелушивайте грубую кожу локтей скрабами, питайте кожу и увлажняйте ее маслами и кремами, как готовыми, так и приобретенными в специализированных торговых точках.
Масла. Очень хороший положительный эффект дают натуральные средства на основе кокосового масла. Оно, заслуженно, считается одним из лучших веществ на этом «поприще».
Лимон. Обращаясь к народной медицине можно услышать такие советы: смазывать кожу лимоном, отваром риса, соком квашеной капусты, все эти способы позволяют кожу отбелить и, в определенной степени, размягчить.
Домашняя маска. Домашние рецепты практически не уступают приобретенным кремам и маскам: по 1 ч. л. мелкой соли, сливок, перекись водорода и лимонный сок.
Все смешать и нанести на размягченную кожу локтей, укутать и оставить на 30 минут. После применения маски, кожу необходимо смягчить кремами.
Следуя этим рекомендациям, вы сможете достичь своей цели, и ваши локти всегда будут красивые и нежные.
Кожа больных диабетом подвергается своеобразным изменениям общего характера. При тяжелом течении болезни она становится грубой на ощупь, тургор ее снижается, развивается значительное шелушение, особенно волосистой части головы. Волосы теряют свой блеск. На подошвах и ладонях возникают мозоли, трещины. Нередко развивается выраженное желтоватое окрашивание кожных покровов. Ногти деформируются и утолщаются.
Некоторые дерматологические проявления могут выступать в качестве «сигнальных признаков» еще не установленного диагноза «сахарный диабет». Как правило, о заболевании свидетельствуют кожный зуд, сухость слизистых и кожи, рецидивирующие кожные инфекции (кандидоз, пиодермии), диффузное выпадение волос.
Этиология кожных поражений при диабете безусловно связана с нарушениями углеводного обмена. Для предотвращения развития осложнений пациентам необходимо постоянно контролировать уровень сахара в крови. Чем ближе этот показатель к «недиабетическому», тем меньше вероятность появления и развития осложнений.
Сухость кожи при сахарном диабете
При повышенном уровне сахара (глюкозы) в крови организм больного диабетом выделяет избыточное количество мочи и теряет жидкость. Это значит, что обезвоживается и кожный покров: кожа становится сухой и шелушащейся. Нарушается работа сальных и потовых желез. Возникает неприятный зуд, образуются трещины, повышается риск развития кожных инфекций.
Соблюдение правил гигиены кожи позволяет предотвратить кожные поражения. Но больной коже не подходят обычные косметические средства, например, туалетное мыло: оно понижает кислотность кожи, уменьшая ее сопротивляемость к микробам. Поэтому умываться, мыть руки и ноги надо рН-нейтральным мылом. А лицо вообще лучше очищать водными лосьонами или косметическим молочком.
Большое внимание следует уделять коже кистей и стоп. Поддержание чистоты кожных покровов, использование специальных увлажняющих и смягчающих косметических средств является необходимой ежедневной процедурой для больных диабетом. Наиболее эффективными являются косметические средства, содержащие мочевину.
Гиперкератоз при сахарном диабете
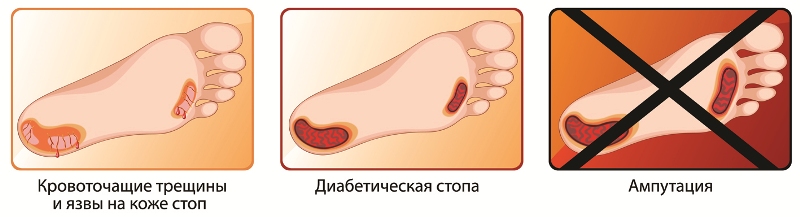
Гиперкератоз (избыточное образование мозолей) является одной из основных причин образования диабетических язв. При ношении тесной обуви постоянное давление на определенное место может вызвать образование мозоли. Обычно они возникают на подошве (натоптыши), на верхней поверхности пальца, иногда — на боковой стороне и в межпальцевом промежутке. Образовавшаяся мозоль давит на кожу, вызывая кровоизлияние под ней, которое впоследствии может привести к образованию трофической язвы. Сухость кожи зоны пяток приводит к ее ороговению, появлению трещин, которые доставляют много неудобств при ходьбе и также могут инфицироваться.
Пациенты с сахарным диабетом должны носить удобную, лучше всего специальную ортопедическую обувь, чтобы избежать деформации стоп, образования мозолей и потертостей. Уже сформировавшуюся мозоль ни в коем случае нельзя срезать или распаривать ногу в горячей воде. Запрещено использовать мозольную жидкость и пластыри. Средством выбора в таких случаях являются специальные смягчающие и увлажняющие кремы, содержащие большое количество (около 10%) мочевины. Применять их лучше всего 2-3 раза в день: наносить на чистую кожу, желательно после обработки пемзой, и следить за тем, чтобы крем не попал в область между пальцами.
Трофические язвы при сахарном диабете
Диабетические язвы появляются, когда инфицированные ранки не были пролечены правильным образом. При образовавшихся трофических язвах больные сахарным диабетом проходят лечение в кабинете «Диабетической стопы». Общие принципы лечения заключаются в использовании современных перевязочных материалов (альгинаты, повязки из полиуретановой пены, гидрогели и т.п.), регулярной обработке раны не содержащими спирта антибактериальными средствами и грамотном применении антибиотиков.

Инфицирование порезов и мелких поражений кожи при сахарном диабете
У больных сахарным диабетом зачастую возникает инфицирование кожи в местах инъекций инсулина и забора крови на анализ. Мелкие порезы кожи при подстригании ногтей также могут стать входными воротами инфекции. Из-за нарушения нервной проводимости (диабетическая нейропатия) у больных диабетом снижена болевая чувствительность, и даже серьезные повреждения кожи могут остаться незамеченными, что приведет в конечном итоге к инфицированию. Поэтому больные сахарным диабетом уделяют значительное внимание состоянию кожи, проходят специальное обучение по программе «Диабетическая стопа».
Для обработки мелких ранок ни в коем случае нельзя рекомендовать использовать спиртосодержащие растворы (йод, бриллиантовый зеленый) или раствор перманганата калия. Лучше всего обработать перекисью водорода, фурацилином, хлоргексидином или нанести специальные косметические средства, содержащие антибактериальные компоненты. При появлении признаков воспаления (его признаками являются покраснение, отек, болезненность) больному следует немедленно показаться врачу.
Грибковое поражение ногтей и кожи (микоз) при сахарном диабете
Источником грибковой инфекции является попадание на кожу возбудителей микозов. Ослабление иммунной защиты у больных диабетом приводит к тому, что грибок начинает активно размножаться. Поражения грибковыми инфекциями у больных с сахарным диабетом встречаются в 2 с лишним раза чаще, чем у здоровых людей.
Микоз ногтевой пластины (онихомикоз) проявляется изменением цвета ногтя, ее утолщением или расслоением. Утолщенный ноготь создает дополнительное давление на палец в обуви, в результате может образоваться диабетическая язва. Для уменьшения толщины ногтя пациенты с диабетом регулярно проводят механическую обработку пластины: шлифовку пилкой или пемзой.
Зуд, раздражение в складках кожи или в межпальцевом пространстве свидетельствуют о наличии грибкового поражения кожи. Для профилактики возникновения микозов кожи можно рекомендовать пациентам ежедневное применение косметических кремов, содержащих фунгицидные и антибактериальные комплексы. Грибковые инфекции прекрасно лечатся современными препаратами, как пероральными, так и для местного применения при условии, что они не повышают влажность между пальцами.
Для больных диабетом характерны повышенная потливость, нарушения терморегуляции, особенно в складках кожи, в результате чего возникают опрелости. Для предотвращения развития грибковой инфекции места с опрелостями рекомендуется обрабатывать тальком или профилактическими кремами, содержащими окись цинка.
Синдром диабетической стопы
Общеизвестно, что при диабете риск поражения стоп значительно выше, чем у других людей. Синдром диабетической стопы (СДС) — комплекс гнойно-деструктивных поражений нижних конечностей при диабете — является одним из серьезных осложнений сахарного диабета, часто приводящим к ампутации ноги. Достаточно красноречиво об этом свидетельствует хотя бы тот факт, что риск развития гангрены стоп у больных с диабетом выше в 10-15 раз.
При поражении периферических нервных окончаний кожа ног перестанет ощущать боль, изменения температуры, прикосновения. Это грозит высоким риском травмы. Больной может наступить на острый предмет, получить ожог, натереть ногу — и не почувствовать этого. Нарушения капиллярного кровотока (микроангиопатия) резко снижают способность раны заживать.
К проявлениям СДС относятся: трофические язвы; хронические, долго незаживающие гнойные раны; флегмоны стопы; остеомиелит костей стопы; гангрены одного или нескольких пальцев, всей стопы или ее части. Лечение диабетической стопы очень сложное и затратное, зачастую больные приходят к врачу уже на такой стадии развития осложнения, что спасти жизнь может только ампутация. Поэтому очень важно, чтобы пациенты знали, что раннее обращение к врачу, профилактика кожных поражений и осуществление ухода за ногами является необходимыми мероприятиями для предотвращения инвалидизации.
Забота о ногах при диабете значительно отличается от обычной гигиены у людей без сахарного диабета. Главным моментом лечения диабетической стопы является коррекция уровня сахара в крови, поэтому лечение проводит, как правило, хирург вместе с эндкринологом. Без коррекции углеводного обмена добиться хороших результатов в лечении инфекционных заболеваний кожи практически невозможно.
Для пациентов разработаны специальные правила по уходу за ногами, в поликлиниках работают кабинеты или отделения «Диабетической стопы».
Сегодня больные сахарным диабетом могут найти в аптеках все необходимое для специального ухода за кожей. Достаточный выбор дорогих импортных и эффективных, но доступных российских средств поможет сделать тщательный уход за кожей при сахарном диабете хорошей привычкой, улучшить качество жизни больных и избежать развития ряда серьезных осложнений.
Редакция благодарит специалистов компании АВАНТА за помощь в подготовке материала.
