Лечение сахарного диабета при хпн

Просмотров:
5 562
Почки – очень важный орган человека, именно этот маленький орган отвечает за очистительную функцию всего организма. Заболевания и поражение почек при сахарном диабете нарушает нормальное функционирование и работоспособность организма человека. Поражение почек при заболевании сахарным диабетом ведет к довольно серьезным нарушениям в организме, что приводит к печальным последствиям вплоть до летального исхода. Рассмотрим детальнее, что такое почечная недостаточность симптомы у женщин,и как они проявляются.
Почечная недостаточность симптомы у женщин как проявляются
Данная тема довольно обширна, но все же попробуем рассмотреть основные симптомы, признаки, состояние человека при нарушениях, связанных с почками.

Хроническая почечная недостаточность или сокращено (ХПН) — это состояние, при котором необратимо снижается скорость клубочковой фильтрации. Это является следствием многих заболеваний почек вначале почечный фиброз (рубцевание) и исчезают функционирующие нефроны. Почки не выделяют токсичные вещества, избыток воды, не синтезируют необходимые вещества, такие как витамин D, эритропоэтин, который очень важен для производства красных клеток крови (эритроцитов).
Почечная недостаточность симптомы
- Тошнота
- Апатия
- Отсутствие аппетита
- Высокое кровяное давление
- Общая слабость
- Рвота
- Сухая кожа
- Зуд
- Пожелтение кожи и слизистых оболочек
- Увеличение массы тела
Почечная недостаточность причины
Многие врожденные и приобретенные заболевания почек могут привести к ХПН. В последнее время все большее число диализных больных с сахарным диабетом.
Наиболее распространенные причины ХПН:
- Первичные и вторичные клубочковые заболевания (гломерулонефрит, сахарный диабет).
- Хронические почечные заболевания (пиелонефрит, нефропатия).
- Артериальная гипертензия.
- Врожденный поликистоз почек.
- Системные заболевания.
Эти заболевания изменяют структуру почек, нормальные элементы почечной ткани заменяет рубцовой тканью. Такие почки уже не в состоянии выполнять свои функции в организме начинается скапливание токсических веществ, и для спасения жизни человека возникает необходимость диализа или сделать операцию по пересадке почки.
Почечная недостаточность как проявляется
У больных с умеренной почечной недостаточностью нет никаких жалоб или жалуются на быструю утомляемость, потерю работоспособности. С далеко зашедшей хронической почечной недостаточностью, больные жалуются на аппетит, зуд, боли в костях, желудочно-кишечный тракт.

Больным ХПН типична анемия, симптомы анемии: усталость, головокружение, одышка, стенокардия (с ишемической болезнью сердца).
У больных из-за накопления жидкости растет вес, появляются отеки, высокое кровяное давление, а позже снижение количества мочи, увеличение количества калия в крови.
Накопление токсичных веществ в крови повреждает и нервы в конечностях.
- У них могут быть нарушения чувствительности, они чувствуют жжение, особенно в ночное время. Двигаясь, дискомфорт уменьшается (это называется «Синдром беспокойных ног»). Изменяется психика, для них характерно резкая смена настроения, усталость, вялость, трудности с концентрацией внимания, трудности при выполнении простых задач, нарушения сна, может дрожать руки.
- Также очень часто страдают от судорог в конечностях. Кожа больных часто коричневато-желтого цвета, они страдают от зуда, особенно в спине, руках, лице, из рта распространяется неприятный запах мочевины, у них нет аппетита, может появиться тошнота, рвота. Также часто страдают от различных инфекционных заболеваний, так как токсичные вещества подавляют иммунитет.
- В связи с почечной недостаточностью, без своевременной помощи, возможны сердечные сбои, кома и смерть. Многие заболевания почек осложняется хронической почечной недостаточностью. Некоторые болезни длятся 10-20 лет, пока развивается хроническая почечная недостаточность.
- Есть и такие заболевания, при которых уже в течение нескольких месяцев почки теряют свою функцию и возникает необходимость диализа. Современные методы диализа или операции трансплантации органов позволяет пациентам жить полноценной жизнью.
Почечная недостаточность диагностика
У больных обследуется моча, в которой может быть увеличение белка, эритроцитов и лейкоцитов. В крови повышаются показатели, указывающие функции почек. Это мочевина, креатинин может быть повышен фосфор, калий. В крови может быть уменьшения гемоглобина. У больных с заболеваниями почек, проводится эхоскопия почек. Почки бывают уменьшенными, морщинистыми.
Очень подвержены заболеванию почек больные сахарным диабетом. Ниже показаны стадии развития почечной недостаточности при сахарном диабете.
Патологические изменения почек при сахарном диабете приводят к диабетической нефропатии.
Почечная недостаточность лечение
Лечение почечной недостаточности зависит от степени поражения почек. Важно постоянное наблюдение врача во избежание быстрого прогрессирования заболевания почек и возникновения осложнений.
Принципы лечения ХПН: |
| 1. Не ухудшать функцию почек (избегать лекарств токсически воздействующих на почки, уменьшая дозировку медикаментов выделяющихся через почки). |
| 2. Замедлить прогрессирование почечной недостаточности. Основная причина смерти сердечнососудистые заболевания, поэтому необходимо агрессивно регулировать гипертензию, гиперлипидемию, при сахарном диабете поддерживать гликемический контроль. Нужно ограничить потребление соли, потребление белка, снизить высокое кровяное давление. |
| 3. Наблюдать за количеством выпиваемых жидкостей. При ухудшении функции почек в организме начинает накапливаться вода, поэтому назначаются диуретики, ограничивающие жидкость. |
| 4. Нарушения функции почек, нарушает экскреции калия почками, Поэтому ограничивается продукты, содержащие большое количество калия (фрукты, овощи, ягоды). |
| 5. Для того, чтобы уменьшить уровень фосфора в крови ограничиваются продукты с высоким содержанием фосфора, назначаются лекарства в кишечнике связывающие фосфор (карбонат кальция). |
| 6. Лечение анемии эритропоэтином, который один или несколько раз в неделю вводится под кожу. |
| 7. Заместительная почечная терапия (гемодиализ, перитонеальный диализ и трансплантация почек). |
Лечение диабетической нефропатии проводится при комплексном обследовании больного, в зависимости от стадии заболевания в обязательном порядке назначается строгая диета.
Больше о нефропатии: Нефропатия почек как не допустить диализа

Почечная недостаточность диета меню
Ограничение количества натрия. Много натрия не только в соли, но и в сыре, консервированных продуктах, копченых с большим количеством приправы продуктах, полуфабрикатах. Ограничение калия (в основном содержится во фруктах и овощах) и фосфора (наибольшее количество в мясе, молочных продуктах, яичном желтке). Ограниченное количество белка, который часто увеличивает количество фосфора. При нарушении обмена кальция, часто назначаются его добавки.
Нужно заботиться о здоровье почек, не допуская хроническую почечную недостаточность, не пренебрегать если возникла почечная недостаточность через главные симптомы у женщин. Важно своевременное лечение почек и других заболеваний возникающих при сахарном диабете, которые могут повлиять на почки. Регулярно принимать предписанные лекарства следовать всем рекомендациям врача.
(с) Алейникова Алла Ивановна.
Больше о проблемах почек:
Почки первые симптомы и и лечение осложнений
Атеросклероз почечных артерий как диагностируется
Норма креатинина в крови у женщин: как диагностируется нефропатия при диабете
Диабетическая нефропатия как прогрессирует поражение почек при сахарном диабете
Осложнения после коронавируса
Почки — очень важный орган. Они работают как фильтр, удаляя из крови продукты обмена белков.
В них существует множество мелких сосудов — капилляров, которые формируют почечные клубочки с мембранами, имеющими небольшие отверстия. В эти отверстия проходят только продукты обмена белков — креатинин и мочевина, которые затем с мочой удаляются из организма.
Важные для организма вещества — белки, эритроциты (клетки крови, переносящие кислород) — через отверстия в фильтре не проходят и продолжают оставаться в крови.
Схема строения почек
Поражение почек при сахарном диабете
Поражение почек при сахарном диабете называется диабетической нефропатией («нефро» — почка, «патия» — болезнь).
Основной повреждающий фактор — повышенный уровень глюкозы в крови. Глюкоза изменяет строение белков и липидов почечных клубочков, оказывает токсическое влияние на ткань почек, что приводит к повышению проницаемости мембраны почечных клубочков, заставляет почки вырабатывать много мочи, поскольку организм пытается избавиться от глюкозы.
Другим фактором, способствующим развитию поражения почек при сахарном диабете, является повышение артериального давления.
Нефропатия начинается постепенно и проходит несколько стадий.
1. Первая стадия — стадия альбуминурии («альбумин» — это название белка, «урия» — моча).
Через почечную мембрану начинают проходить ценные для организма белки. В первую очередь проходят самые мелкие белки — альбумины. Процесс идет бессимптомно. Эта стадия диабетической нефропатии обратима при своевременной диагностике и лечении.
2. Вторая стадия — стадия протеинурии («протеин» — белок, «урия» — моча).
Постепенно отверстия в почечной мембране увеличиваются, и в мочу попадает белок более крупного размера. Крупные белки повреждают мембрану, в местах повреждений образуется соединительная ткань. Почки постепенно теряют способность фильтровать кровь и продукты обмена белков (креатинин и мочевину).
На этой стадии могут появиться отеки, повышение артериального давления (если не было повышено раньше). При своевременной диагностике и лечении можно замедлить переход из этой стадии в следующую — стадию почечной недостаточности.
3. Третья стадия — стадия почечной недостаточности.
По мере снижения способности фильтровать кровь токсичные продукты обмена белков будут накапливаться в крови — развивается почечная недостаточность.
В дальнейшем фильтрация становится крайне низкой — почечная недостаточность вступает в последнюю, так называемую терминальную стадию. На этой стадии пациенту необходимо либо регулярное очищение крови при помощи аппарата «Искусственная почка» (гемодиализ), либо пересадка почек.
Причины развития нефропатии
Основные причины развития нефропатии следующие:
- высокий уровень глюкозы в крови,
- высокое артериальное давление,
- нарушения липидного профиля (высокий уровень холестерина и других «плохих» липопротеинов),
- длительное течение сахарного диабета,
- генетические факторы.
Чем ближе к нормальному уровню показатели гликемии и артериального давления, чем ниже уровень холестерина, тем ниже риск развития поражения почек.
Симптомы нефропатии
Длительно время нефропатия течет абсолютно незаметно. Часто симптомы появляются на стадии протеинурии или даже хронической почечной недостаточности.
Кроме того, симптомы нефропатии неспецифичны: это отеки, артериальная гипертензия (которая могла быть и до этого), снижение аппетита, слабость.
Именно поэтому крайне важно регулярно посещать врача!
Диагностика нефропатии
Поскольку нефропатия длительное время течет бессимптомно, а своевременное выявление и лечение крайне важны, необходимо проходить регулярное обследование:
- Как минимум 1 раз в год при СД 2 типа необходимо исследование белка в общем или суточном анализе мочи. В норме белка в моче быть не должно.
- Исследование утренней мочи на микроальбуминурию (МАУ) позволит выявить нефропатию на стадии альбуминурии. Только эта стадия нефропатии обратима.
- Для определения второй стадии нефропатии необходимо исследование на протеинурию в общем клиническом анализе мочи, собранном за сутки
- Как минимум 1 раз в год при СД 2 типа необходимо исследование креатинина (продукт обмена белков) в крови. В дальнейшем врач по специальной формуле рассчитает скорость клубочковой фильтрации — показатель работы почек.
- Повышение уровня креатинина и/или снижение скорости клубочковой фильтрации говорит о развитии хронической почечной недостаточности.
Профилактика: Как можно предотвратить развитие нефропатии?
В исследовании по контролю за диабетом и его осложнениями было показано, что у пациентов с хорошим гликемическим контролем риск развития нефропатии на стадии альбуминурии был ниже на 30%, а прогрессирования нефропатии — в 2 раза ниже, чем у пациентов с плохим контролем.
Кроме этого, при диагностике нефропатии на стадии альбуминурии прием препаратов из группы ингибиторов АПФ способен привести к ремиссии.
Лечение нефропатии
Что зависит от вас?
Наиболее важны хороший гликемический контроль (достижение целевых значений HbA1c, определенных вашим лечащим врачом) и контроль артериального давления (цель ≤ 130/80 мм рт. ст.).
1. Есть несколько немедикаментозных способов снижения артериального давления:
- снижение веса,
- уменьшение употребления соли,
- ограничение приема алкоголя,
- отказ от курения,
- увеличение физической активности.
2. Модификация питания
При нефропатии на стадии протеинурии рекомендуют ограничение белка в суточном рационе. Ограничение белка позволит снизить нагрузку на почки. Однако начинать низкобелковую диету можно только под контролем врача.
3. Медикаментозная терапия
Для контроля артериального давления (АД) вам могут понадобиться антигипертензивные препараты. Целевой уровень АД менее 130/80 мм рт. ст.
Для нормализации давления используются либо ингибиторы АПФ, либо антагонисты ангиотензиновых рецепторов. Помимо влияния на артериальное давление они обладают нефропротективным (защищающим почки) действием и способны приостановить прогрессирование диабетической нефропатии или при назначении на стадии альбуминурии даже привести к ее регрессу.
Для обсуждения вопросов нормализации давления и определения терапии рекомендуем вам обратиться к вашему лечащему врачу.
Стадия хронической почечной недостаточности
При снижении скорости клубочковой фильтрации ниже 60 мл/мин говорят о развитии хронической почечной недостаточности. С этого момента пациент должен наблюдаться не только у эндокринолога, но и у нефролога.
При снижении скорости клубочковой фильтрации ниже 15 мл/мин пациенту потребуется либо диализ (гемодиализ или перитонеальный диализ), либо пересадка почки.
Оригинал статьи: https://shkoladiabeta.ru/school/sd2/urok-10/
В этой статье вы узнаете:
Поражение почек при сахарном диабете, или диабетическая нефропатия, занимает ведущее место в списке факторов, приводящих к потребности в почечно-заместительной терапии (гемодиализе). Развивающаяся почечная недостаточность – одна из главных причин смерти больных сахарным диабетом 1 типа. Именно поэтому исследование функции почек так важно при любом типе диабета.
Почему развивается диабетическая нефропатия?
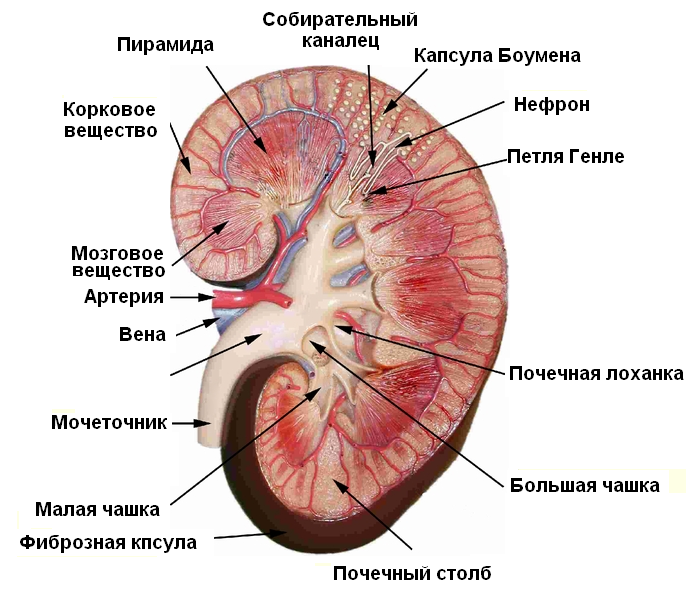
Чтобы понять причины развития диабетической нефропатии, рассмотрим строение почки.
Почка – это парный орган, расположенный в верхней части поясницы. В своей структуре она имеет особую ткань — паренхиму, и систему лоханок, выводящих мочу. Паренхима состоит из коркового и мозгового слоёв. Корковый слой более тёмный и расположен снаружи. Мозговой слой светлее и образует пирамидки почки.
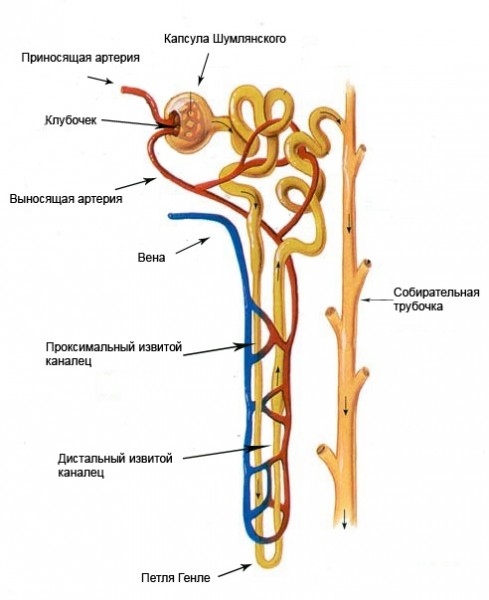
Основная структурная и функциональная единица почки – нефрон.
Нефрон состоит из почечного тельца и системы канальцев. В тельце фильтруется большое количество неконцентрированной, так называемой первичной, мочи. В канальцах из неё всасывается вода и питательные вещества, а вредные продукты обмена выделяются со вторичной мочой через систему почечных лоханок. Далее они по мочеточнику поступают в мочевой пузырь и выводятся из организма.
Кровь к почке поступает по почечной артерии, а отводится по почечной вене.
Основная функция почек – выделительная (моча и продукты обмена). В них также вырабатываются биологически активные вещества — гормоны. Почки участвуют в регуляции артериального давления и поддержании водно-электролитного баланса.
 Строение органа
Строение органа
В развитии диабетической нефропатии можно выделить несколько взаимоутяжеляющих факторов:
- Повышенный уровень глюкозы в крови. Избыток сахара связывается с белками почки, что приводит к утолщению сосудов и её канальцев. Кроме этого, глюкоза сама по себе оказывает токсическое действие на ткань, вызывает разрастание соединительной ткани вокруг нефронов, тем самым нарушая их работу.
- Повышенный уровень холестерина повреждает мелкие сосуды, капилляры, почки.
- Внутриклубочковая гипертензия – это повышение давления крови в капиллярах. Стремясь снизить уровень глюкозы в крови, организм увеличивает её выведение с мочой, т. е. возрастает количество отфильтрованной мочи. Это вызывает повышение давления в нефроне и как следствие его повреждение.
- Повышенное артериальное давление усиливает внутриклубочковую гипертензию, клетки нефрона погибают.
При повреждении более 50% нефронов развивается почечная недостаточность, в тяжёлых случаях требующая гемодиализа.
 Строение нефрона
Строение нефрона
Стадии диабетической нефропатии
В классификации диабетической нефропатии есть одно очень важное понятие – хроническая болезнь почек (ХБП). Под этим термином подразумевается повреждение органа, либо снижение их функции в течение трёх и более месяцев.
Стадии диабетической нефропатии (Российская классификация):
- Стадия микроальбуминурии.
- Стадия протеинурии.
- ХБП 5 (лечение заместительной почечной терапией).
В норме в моче присутствует лишь незначительное количество белка. При повреждении почек нефрон начинает пропускать значительно большее количества белка альбумина. Когда этот показатель составляет от 30 до 300 мг в сутки, говорят о микроальбуминурии, если он более 300 – о протеинурии.
Микроальбуминурия (МАУ) – это начальное проявление поражения почек при сахарном диабете, когда увеличивается фильтрация мочи. В некоторых случаях, при нормализации уровня глюкозы, это процесс обратимый.
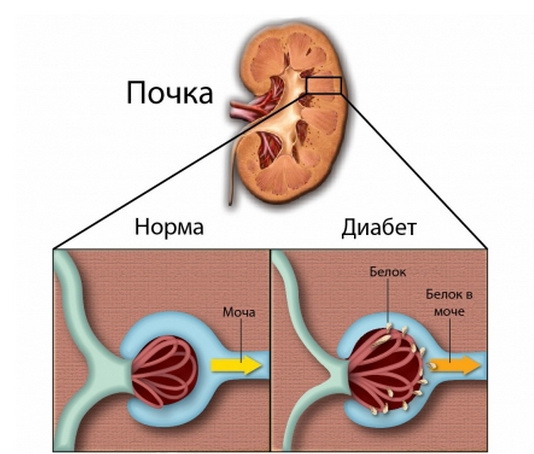
Протеинурия появляется позже и говорит о необратимом повреждении органа.
Заместительная почечная терапия начинается на поздних стадиях нефропатии при развитии тяжёлой почечной недостаточности. Это комплекс методов, позволяющих заместить часть функций органа и очистить кровь от токсичных продуктов.
Также используется американская классификация.
| Стадия нефропатии | Признаки |
|---|---|
| I – гиперфункция почек | Почки увеличиваются в размерах, в них усиливается кровоток, возрастает СКФ. АД в норме, белок с мочой не выделяется. |
| II – начальных структурных изменений | Утолщаются капилляры клубочков, СКФ повышена, при сильной физической нагрузке или ухудшении контроля за диабетом появляется МАУ. |
| III – начинающаяся нефропатия | Стойкая МАУ. СКФ повышена или в норме, периодически повышается АД. |
| IV – выраженная нефропатия | Протеинурия, СКФ в норме или снижена, стойкое повышение АД. |
| V — уремия | СКФ резко снижена (менее 10 мл/мин). Повышено АД, симптомы интоксикации. |
| Примечание: СКФ – скорость клубочковой фильтрации; АД – артериальное давление. | |
Симптомы
На начальных стадиях диабетическая нефропатия протекает бессимптомно. Больной может обратить внимание на некоторое увеличение объёма выделяемой мочи, однако, как правило, списывает это на повышенный уровень глюкозы в крови.
И только на IV стадии развивается яркая клиническая картина. Повышается артериальное давление, которое со временем достигает очень высоких цифр. У больного появляются отёки, не уменьшающиеся при приёме мочегонных препаратов. В общем анализе мочи обнаруживается белок, в крови снижается уровень гемоглобина.
На V стадии, с развитием тяжёлой почечной недостаточности, появляются симптомы интоксикации. Кожа больного бледная, с желтушным оттенком, зудит. Нарастают слабость, вялость, заторможенность. Появляется запах мочи изо рта, могут быть рвота и жидкий стул. Поражаются внутренние органы, возможно развитие сердечной недостаточности. На этой стадии больному срочно необходима заместительная почечная терапия.
Как обнаружить диабетическую нефропатию?
Чтобы вовремя начать лечение и улучшить свой прогноз, больным сахарным диабетом необходимо регулярно проходить обследование у своего эндокринолога. Оно включает как общепринятые, так и специальные методы исследования:
- Общие анализы крови и мочи.

- Определение МАУ.
- Определение уровня гликированного гемоглобина.
- Биохимический анализ крови, в который обязательно должны быть включены холестерин и его фракции, почечные показатели, показатели обмена железа, а при необходимости – кальций, фосфор и калий.
- Электрокардиограмма.
- Измерение АД, осмотр стоп.
- Расчёт СКФ по специальным формулам.
- Осмотр глазного дна.
- При развитии тяжёлой почечной недостаточности – измерение уровня паратгормона и выполнение денситометрии.
От начала сахарного диабета до появления МАУ проходит от 5 до 15 лет, еще через 5–10 лет развивается выраженная нефропатия с протеинурией.
Лечение
Лечение диабетической нефропатии должно быть комплексным, с использованием нескольких групп препаратов и немедикаментозных методов. Рассмотрим основные этапы в лечении.
1. Модификация образа жизни
Каждый больной сахарным диабетом должен соблюдать диету, стремиться снизить массу тела до нормальной, увеличить физическую активность. Необходимо прекратить курить, резко ограничить алкоголь.
При развитии почечной недостаточности необходимо ограничение белковой пищи, фосфатов (мясо, рыба, сыр) и калия (бобовые, сухофрукты, картофель, зелень, чай, кофе).
2. Компенсация сахарного диабета
 Основной показатель компенсации сахарного диабета – уровень гликированного гемоглобина. При развитии диабетической нефропатии необходимо стремиться к его снижению до 7% и ниже.
Основной показатель компенсации сахарного диабета – уровень гликированного гемоглобина. При развитии диабетической нефропатии необходимо стремиться к его снижению до 7% и ниже.
Больные сахарным диабетом 1 типа получают лечение только в виде инсулина. Он вводится в базис-болюсном режиме (часть – на поддержание основного обмена, часть – болюсом на приёмы пищи).
Больные сахарным диабетом 2 типа могут получать таблетированные сахароснижающие препараты, однако, нужно помнить, что при снижении СКФ и развитии почечной недостаточности часть из них принимать нельзя, поэтому, возможно, потребуется перейти на инсулинотерапию.
Доза инсулина при сахарном диабете подбирается индивидуально. При снижении СКФ она снижается на 20–50%.
3. Контроль артериального давления
Снижение артериального давления до нормальных цифр позволяет существенно замедлить прогрессирование диабетической нефропатии.
Целевые цифры АД – менее 130/80 мм рт ст, при наличии протеинурии – менее 125/75 мм рт ст.
Для контроля АД применяются различные группы препаратов и их комбинаций, однако препаратами выбора при отсутствии почечной недостаточности и повышенного уровня калия являются ингибиторы АПФ (эналаприл, лизиноприл и др.), либо лозартан. Эти препараты не только снижают АД, но и положительно влияют на состояние почек.
4. Контроль липидов крови
Необходимо нормализовать уровень холестерина, его фракций и триглицеридов. Приём препаратов для этих целей проводится только под контролем врача, поскольку при ХБП 4 и 5 может потребоваться их отмена.
5. Лечение почечной недостаточности и её последствий
Поскольку почки вырабатывают вещество, участвующее в кроветворении, часто при развитии почечной недостаточности возникает анемия. Анемия приводит к кислородному голоданию и без того испытывающих интоксикацию органов и тканей. Поэтому в этом случае обязательно необходимо принимать препараты, повышающие уровень гемоглобина в крови.
Другим осложнением почечной недостаточности является нарушение обмена кальция и фосфора, которое приводит к остеопорозу и нарушению работы паращитовидных желез. Для коррекции этого состояния назначаются препараты кальция и витамина Д.
Для уменьшения интоксикации больные с почечной недостаточностью принимают кишечные адсорбенты (активированный уголь, энтеросгель) и растительные препараты (хофитол).
При отсутствии положительного эффекта от данных методов лечения и нарастании почечной недостаточности с интоксикацией, больному показано начало заместительной почечной терапии.
6. Гемодиализ
Наиболее часто используется гемодиализ. Гемодиализ – это очищение крови от токсинов вне организма. Для этого используется специальный аппарат «искусственная почка». Он имеет мембрану, пропускающую необходимые питательные вещества и задерживающую токсичные продукты обмена.
 Аппарат гемодиализа
Аппарат гемодиализа
Как понятно, гемодиализ – далеко не самая простая и лёгкая процедура, требующая наличия сложной аппаратуры, дорогостоящих диализных мембран и огромных физических и психических сил пациента. Хотя гемодиализ и удаляет все токсичные продукты, они достаточно быстро накапливаются вновь, что требует частого повтора процедуры, 3 раза в неделю.
Альтернативой гемодиализу стала трансплантация донорской почки, активно выполняемая во всем мире. Донорский орган полностью берет на себя функции очистки организма и выведения жидкости.
Трансплантированный орган может работать еще 15–20 лет, обеспечивая своему реципиенту достойное качество жизни и улучшая показатели здоровья.
